Månad: maj 2021
Föreningslokalen öppnar igen
Den 2 juni öppnar föreningslokalen på Östermalmsgatan 5 i Stockholm för viss verksamhet.
Onsdagar
Kl 17.00-21.00
Middag serveras kl 18.00-20.00
Öppet för hivpositiva män som har sex med män
Fredagar
kl 17.00-21.00
Vi bjuder på lättare förtäring som smörgåsar eller soppa.
Öppet för alla som lever med hiv och närstående
Varmt välkommen!
För att hindra spridningen av coronaviruset och för att kunna vistas i föreningslokalen är det viktigt att vi hjälps åt och följer Folkhälsomyndighetens riktlinjer. Läs gärna vår information om hur vi kan skydda oss själva och varandra.
Beslutet om att öppna för viss verksamhet i föreningslokalen kan komma att omprövas vartefter Folkhälsomyndigheten uppdaterar sin information och sina riktlinjer. Besök www.posithivagruppen.se för den senaste informationen.
Kansliet arbetar hemifrån och är tillgängliga på telefon 08-720 19 60 och mail. Du hittar kontaktuppgifter till respektive medarbetare här.
Du är även varmt välkommen att boka tid för juridisk rådgivning genom att ringa 073-987 09 97 eller maila karin.laine@posithivagruppen.se
Vill du prata med någon som också lever med hiv, ring Heart-2-Heart på 0775-66 83 33.
Ansvarsfördelning mellan hivvården och primärvården
Posithiva Gruppen har kartlagt hur ansvarsfördelningen ser ut gällande vård och förskrivning av läkemedel inom hivvården respektive primärvården i landets olika regioner. Vi har även tagit reda på i vilken utsträckning regionernas svar överensstämmer med patienternas egna upplevelser. I denna rapport kan du ta del av resultat och slutsatser från vår kartläggning. Du kan även själv jämföra regionerna med hjälp av en interaktiv karta.
Här kan du se ett seminarium där resultat från kartläggningen presenteras och ett panelsamtal hålls med personer som själva lever med hiv.
1. Bakgrund
På senare tid har ett ökande antal personer som lever med hiv vänt sig till Posithiva Gruppen med frågor och oro kring ändringar i hivvården. Många som kontaktar oss berättar att hivläkaren endast får skriva ut hivläkemedel, och inte läkemedel mot sjukdom eller besvär som i många fall är direkt eller indirekt kopplade till hivdiagnosen. Personer som i över 30 år vänt sig till sin hivläkare som första steg i vårdkedjan, upplever sig bli hänvisade till primärvården för all vård som inte explicit är hivvård. Samtidigt vittnas det om att primärvården i många fall inte är rustad att bemöta personer med hiv på ett korrekt sätt, på grund av fördomar och okunskap.
För Posithiva Gruppen har det inte varit tydligt exakt varför hivvårdens ansvarsområden eller befogenheter ändrats, ej heller i vilka delar av landet en sådan ändring skett. I syfte att få bättre kunskap och översikt över vilken ansvarsfördelning som gäller, samt vilka processer som eventuellt ligger bakom, påbörjade vi en nationell kartläggning.
I november 2020 kontaktade vi landets samtliga regioner. Vi ställde frågor om befintlig ansvarsfördelning, hur länge ansvarsfördelningen varit gällande, samt huruvida det ligger konkreta beslut bakom ansvarsfördelningen och eventuella ändringar i den. I de konversationer som följde ställde vi även frågor kring förekomsten av insatser vars syfte är att förbättra primärvårdens kunskap om hiv i den aktuella regionen. I mitten på januari 2021 hade alla regioner återkommit till oss (regionernas möjlighet att återkomma försvårades något på grund av den pågående pandemin).
Den 21 januari 2021 lanserade vi en enkät som riktade sig till personer som får sin hivvård i Sverige. Respondenterna som svarade på enkäten fick börja med att uppge i vilken region de mottar sin hivvård. Sedan fick de ta ställning till huruvida den aktuella regionens beskrivning av gällande ansvarsfördelning/rutin stämmer överens med den egna upplevelsen. Respondenterna fick även en fråga kring huruvida ansvarsfördelningen i den aktuella regionen upplevs tydlig eller otydlig.
Övriga frågor i enkäten handlade om: vård och läkemedel; vårdkontakter; kunskap och bemötande; önskemål kring ansvarsfördelning; samt utmaningar kring kontakt med primärvården. Alla frågorna som ställdes i enkäten går att läsa i bilagan ”Enkätformulär”. Enkäten var öppen under perioden 21 januari till och med 28 februari 2021.
2. Målgrupp/respondenter
Frågorna som skickades till regionerna besvarades av olika personer eller funktioner inom de olika regionerna. I de flesta fall var det representanter från den hivspecialiserade infektionsvården (läkare, sjuksköterskor), och i några fall vidarebefordrade tjänstemän på regionen svar från ansvariga på infektionskliniken. I vissa regioner var det smittskyddsläkaren själv som återkom. I några fall var det primärvårds- eller divisionschefer och anställda inom hälso- och sjukvårdsförvaltningen som svarade på Posithiva Gruppens frågor.
Enkäten som riktade sig till personer med hiv var digital och de som svarade var anonyma. Enkätformuläret var på svenska. Information om kartläggningen och enkäten skickades ut till Posithiva Gruppens medlemmar och intressenter via nyhetsbrev samt delades i sociala medier. Totalt svarade 108 personer på enkäten. Drygt hälften av de svarande (51,9%) uppgav att de får sin hivvård i Stockholm. Vidare utgör respondenter som får sin hivvård i Västra Götalandsregionen 13,9%, och respondenter från Skåne och Västerbotten 5,6% vardera. Övriga respondenter fördelar sig mellan regionerna, med 1–4 respondenter (0,9–3,7%) per region. Från två regioner inkom inga svar på enkäten. Se interaktiv karta för detaljerad översikt över antal enkätsvar som inkommit från varje region.
Av de som svarat på enkäten är 61% män och 39% kvinnor, vilket speglar gruppen personer som lever med hiv i Sverige på ett representativt sätt. Angående födelseland uppgav 77,8% av respondenterna att de är födda i Sverige, medan 22,2% uppgav att de är födda i ett annat land. Fördelningen mellan svenskfödda och utomlandsfödda speglar inte gruppen personer som lever med hiv i Sverige på ett representativt sätt.
Den yngsta personen som svarat på enkäten är 24 år medan den äldsta är 81. Genomsnittsåldern på de svarande är 53,8 år och medianåldern 55. Enligt uppgifter från InfCare HIV (2021-04-23) är genomsnittsåldern på personer som lever med hiv i Sverige 49,6 år (och medianåldern 50), vilket innebär att genomsnittsåldern hos respondenterna i enkäten är något högre jämfört med gruppen personer som lever med hiv i Sverige i stort.
3. Resultat
3.1 Ansvarsfördelning mellan hivvård och primärvård i landets olika regioner
Nedan finns en interaktiv karta som visar huruvida infektions-/hivmottagningarna i landets olika regioner erbjuder vård som inte är hivvård eller skriver ut läkemedel som inte är hivläkemedel. I grönmarkerade regioner erbjuds detta, men inte i de rödmarkerade regionerna. I gulmarkerade regioner uppges att vård som inte är hivvård eller utskrivning av läkemedel som inte är hivläkemedel erbjuds i vissa fall.
Klicka runt på kartan för att få detaljerad information om vad de olika regionerna har svarat kring gällande ansvarsfördelning. Du får även upp information kring antal enkätsvar som kommit in i den aktuella regionen och huruvida de som svarat på enkäten tycker regionens svar stämmer överens med den personliga upplevelsen.
Erbjuder infektions-/hivmottagningen i regionen vård som inte är hivvård eller läkemedel som inte är hivläkemedel?
Region Norrbotten
I region Norrbotten uppger man att personer som lever med hiv och som söker vård för andra besvär än just hiv i huvudsak hänvisas till Hälsocentralen, men att läkarna på infektionskliniken oftast är flexibla och hjälper patienterna med mycket annat, exempelvis förnyelse av recept på läkemedel som inte är hivläkemedel. Infektionskliniken uppger även att de gärna hjälper distriktsläkarna med terapival för att undvika interaktioner.
Antal respondenter enkät: 2
Stämmer regionens och respondenters svar överens?
HELHETSBILD SAKNAS
Regionens och respondentens svar kan stämma överens eftersom regionens ”i vissa fall”-svar öppnar för flexibilitet och hjälp med primärvårdsåkommor, om det är så att respondenterna utgör ”undantagen”. Båda respondenter har fått vård/läkemedel som inte är hivvård/hivläkemedel hos hivläkaren ett antal gånger. Båda anser att hivläkaren är deras primära vårdkontakt.
Region Västerbotten
I region Västerbotten uppger man att det har funnits en tradition sen långt tillbaka att ansvariga hivläkare har skött ”mer eller mindre det mesta” av hälsoproblem hos personer som lever med hiv, men att de numera gått över till att överlåta vård kring exempelvis diabetes, högt blodtryck, förhöjt kolesterol och annan icke-hivrelaterad sjukdom till primärvården. Samtidigt uppger infektionskliniken att de inte är strikt konsekventa utan gör en bedömning från fall till fall, vilket ibland leder till att de väljer att göra en del av primärvårdens jobb.
Antal respondenter enkät: 6
Stämmer regionens och respondenters svar överens?
JA
Regionens (”i vissa fall”-)svar stämmer överens med patienternas upplevelser som grupp. Några känner igen sig, andra inte. Några har fått vård/läkemedel som inte är hivvård/hivläkemedel, andra inte. Trots att fokus enligt regionen ska skiftas över till primärvård anser många att hivläkaren är den primära vårdkontakten. Det pekas på viss otydlighet kring ansvarsfördelning, och att det är svårt att själv veta vad som är hivrelaterad och inte. Det saknas helhet och samverkan.
Region Jämtland Härjedalen
I region Jämtland Härjedalen uppger man att personer som lever med hiv hänvisas till primärvården för all vård som inte är just hivvård och att ”varje specialité tar hand om sin patientgrupp” eftersom infektionsläkarna är experter på just hiv men inte på övriga tillstånd.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
JA
Respondenten svarar att regionens svar överensstämmer med dennas upplevelser, och att respondenten aldrig fått vård/läkemedel som inte är hivvård/hivläkemedel hos hivläkaren talar för att regionens svar överensstämmer med verkligheten. Dock finns bara ett svar, vilket innebär att andra kan ha andra upplevelser. Ansvarsfördelningen upplevs som otydlig, och logistiken inom primärvården som bristande. Kunskap och bemötande skattas bra inom hivvården och dåligt inom primärvården.
Region Västernorrland
I region Västernorrland uppger man att det övergripande ansvaret för vård av patienter som lever med hiv ligger hos patientens behandlande hivläkare, och att personer som lever med hiv inte ”skickas tillbaka” till primärvården för utredning eller behandling av andra sjukdomar.
Antal respondenter enkät: 4
Stämmer regionens och respondenters svar överens?
NEJ
Regionens svar stämmer inte överens med patienternas upplevelse eftersom ett antal respondenter inte känner igen sig i beskrivningen, och några har aldrig fått vård/läkemedel som inte är hivvård/hivläkemedel hos hivläkaren medan några har det. Inte alla upplever att hivläkaren är den primära vårdkontakten. Trots ovan tycker tre av fyra att ansvarsfördelningen är tydlig. Det föreslås att ännu mer ansvar ska ligga inom hivvården. Både bemötande och kunskap inom primärvården skattas som dåligt, och det pekas på behov för kunskapshöjning.
Region Gävleborg
I region Gävleborg uppger man att hivläkare har möjlighet att ta ”ett större helhetsgrepp och ansvar” för vård och läkemedelsförskrivning för personer som lever med hiv om man så anser lämpligt. Regionen uppger också att man är mån om att tillämpa personcentrerad vård, vilket innebär en nära dialog mellan patient och läkare kring var och hur vården lämpligast sker, och att stor vikt skall tillmätas patientens behov och önskemål.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
HELHETSBILD SAKNAS
Regionens och respondentens svar stämmer inte helt överens, eftersom respondenten hänvisats till annan vårdgivare. Dock svårt att anta något om detta når man inte vet vad det var för åkomma. Respondenten upplever ansvarsfördelningen som tydlig, och anser hivläkaren som sin primära vårdkontakt. Det uppges också att kunskap om hiv och bemötande är bra inom hivvården, men inte inom primärvården.
Region Dalarna
I region Dalarna uppger man att infektionskliniken hjälper patienter så långt som möjligt med basal sjukvård, och att patienter med hiv alltid har möjlighet att vända sig till infektionskliniken för bedömning och hjälp. Till exempel tar infektionskliniken gärna hand om förhöjt kolesterolvärde, kontroll av biverkningar gällande antiretroviral behandling, D-vitaminbrist, övergående lättare smärtproblem eller sömnproblem, lindrigare och tillfälliga depressiva besvär.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
HELHETSBILD SAKNAS
Respondenten svarar att regionens svar inte överensstämmer med dennas upplevelser, men uppger samtidigt att den enstaka gånger fått vård som inte är hivvård eller läkemedel som inte är hivläkemedel utskrivna hos hivläkaren/infektionsläkaren. Trots att regionen uppger att det tas ett stort ansvar för patienters basala vårdbehov, anser respondenten att läkare på VC är den primära vårdkontakten. Trots att respondenten inte tycker regionens svar stämmer överens med upplevelsen uppger den att den tycker ansvarsfördelningen är tydlig.
Region Uppsala
I region Uppsala uppger man att grundprincipen är att infektionsmottagningen endast sköter hivbehandlingen och att alla patienter får ett välkomstbrev där de uppmanas att hänvända sig till en husläkare för vård som inte gäller hivinfektionen. Vid behov kan infektionsmottagningen skicka remiss till vårdcentralen och de strävar efter ett nära samarbete med primärvårdsläkarna.
Antal respondenter enkät: 4
Stämmer regionens och respondenters svar överens?
NEJ
Regionens svar stämmer inte överens med patienternas svar som grupp. Trots att regionen uppger att infektionskliniken endast ska sköta hivbehandlingen har några har fått vård/läkemedel som inte är hivvård/hivläkemedel. Det finns också patienter som anser hivläkaren vara ens primära vårdkontakt. Några påpekar att ansvarsfördelningen är otydlig, men alla som svarat tycker kunskapen och bemötandet är god/gott både inom primär- och hivvård.
Region Västmanland
I region Västmanland uppger man att icke-hiv relaterade besvär i första hand sköts av primärvården och då även förskrivning av läkemedel som inte är hivläkemedel. Dock kontrollerar hivläkaren eventuell läkemedelsinteraktion och samsjuklighet vid det årliga återbesöket på infektionskliniken.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
JA
Regionens och respondentens svar stämmer överens, men svårt att döma efter bara ett svar. Trots att kunskap och bemötande inom primärvården skattas som dåligt bedömer respondenten att ansvarsfördelningen fungerar bra och att den är tydlig.
Region Örebro län
I region Örebro län uppger man att primärvården ska utgöra basen för alla och att specialistvården (inkl. hivvården) inte ska hantera frågor eller läkemedel som hör hemma inom primärvården, men att det alltid finns möjlighet att konsultera hivkunnig infektionsspecialist för diskussion, tex. kring läkemedelsinteraktioner.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
NEJ
Regionens svar stämmer inte överens med respondentens, eftersom respondenten vid enstaka tillfällen fått vård som inte är hivvård eller läkemedel som inte är hivläkemedel utskrivna hos hivläkaren/infektionsläkaren, specifikt mot infektionssjukdom i benet. Respondenten tycker dock ansvarsfördelningen är tydlig, och är nöjd med kunskap och bemötande både inom hiv- och primärvården.
Region Värmland
I region Värmland uppger man att ansvarsfördelningen beror på ”i vilket sjukdomsskede” den hivpositiva patienten är. Om det genom besök på infektionskliniken framkommer att en patient har behov för andra läkemedel än hivläkemedel, tex. medicin mot sömnbesvär, kan hivläkaren skriva ut detta, men patienter uppmanas att lista sig på en vårdcentral för andra icke-hivrelaterade åkommor såsom hjärt-kärlsjukdomar.
Antal respondenter enkät: 3
Stämmer regionens och respondenters svar överens?
JA
Regionens (”i vissa fall”-)svar stämmer dels överens med patienternas upplevelser om man tittar på (variationen mellan) de olika frågorna. Samtidigt som samtliga respondenter fått vård/läkemedel som inte är hivvård/hivläkemedel av hivläkaren (trots att patienter enligt regionen uppmanas lista sig på en vårdcentral för icke-hivrelaterade åkommor), anser samtliga att läkare på VC är deras primära vårdkontakt. Det uttrycks missnöje med att hänvisas till vårdcentralen och kunskapen inom primärvården skattas som låg.
Region Stockholm - Södersjukhuset/Venhälsan:
Venhälsan uppger att de kontrollerar och behandlar hivinfektionen, men att de även bevakar patienternas sexuella och mentala hälsa. Under många år har Venhälsan tagit ett helhetsansvar för hälsan hos patienter med hiv, men från och med 2020 har det blivit mer uttalat att patienter ska remitteras till andra vårdgivare vid samsjuklighet/andra besvär än hiv. Dock erbjuder Venhälsan fortfarande utskrivning av tex. kosttillskott och kolesterolsänkande läkemedel, samt möjlighet till psykiatrisk bedömning. En ev. remiss från Venhälsan till primärvården ska bland annat innehålla information om behandlingskontroll, immunstatus, aktuell hivbehandling och eventuella interaktionsrisker, kontaktuppgifter till ansvarig hivläkare, samsjuklighet, samt behandlingsmål avseende blodfetter och blodtryck.
Antal respondenter enkät: 45
Stämmer regionens och respondenters svar överens?
JA
Venhälsans och patienternas svar (som grupp) stämmer överens – det ges viss vård som inte är hivvård, men patienter hänvisas i ökande grad till primärvården. Det finns viss oklarhet kring remisser och vem som ansvarar för vad. Många av respondenterna vill att Venhälsan ska ha mer helhetsansvar. Det uppges att Venhälsan har god kunskap jämfört med primärvården, samt att de har annan relevant kompetens såsom HBT-kompetens och kunskap om långtidsöverlevare, vilket saknas i primärvården.
Region Stockholm - Infektionsmottagning 2 vid Karolinska Universitetssjukhuset i Huddinge:
Vid Karolinska uppger man att patienter som lever med hiv får sin specialiserade hivvård vid infektionsmottagningen, men att man remitteras till primärvården för bedömning och vård gällande alla övriga besvär och folksjukdomar såsom diabetes, KOL och hypertoni. Vid remittering till primärvården ges även information om ev. läkemedelsinteraktioner.
Antal respondenter enkät: 11
Stämmer regionens och respondenters svar överens?
NEJ
Infektionsmottagning 2 och patienternas svar stämmer inte överens – ett antal respondenter har fått vård och läkemedel som inte är hivrelaterad(e) trots att mottagningen uppger sig endast sköta hivbehandling. Det efterfrågas bättre kommunikation och samverkan mellan hivvård och primärvård samt tydlighet kring vilka besvär man kan få hjälp med hos olika vårdaktörer.
Region Sörmland
I region Sörmland uppger man att infektionskliniken har det övergripande ansvaret för hivpositiva patienter och att infektionskliniken tar ett stort ansvar, även när det gäller primärvård, för personer som lever med hiv.
Antal respondenter enkät: 2
Stämmer regionens och respondenters svar överens?
NEJ
Regionens och respondenternas svar stämmer inte överens. Regionen säger att de tar helhetsansvar medan respondenterna uppger att de endast sköter hivvården. Respondenter har hänvisats till primärvården och anser att läkaren på vårdcentralen är den primära vårdkontakten. Det uppges att ansvarsfördelningen mellan vårdgivarna är otydlig, att man skickas fram och tillbaka, och att kunskapen om hiv inom primärvården är låg.
Region Östergötland
I region Östergötland uppger man att läkare inom primärvården ger vård och skriver ut recept för de diagnoser som de ansvarar för, och att infektionsläkare enbart ger vård för hiv/skriver ut hivläkemedel. Det uppges också att samarbetet mellan infektionskliniken och vårdcentralerna fungerar bra.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
NEJ
Respondenten svarar att regionens svar inte överensstämmer med dennas upplevelser, och det faktum att respondenten fått vård/läkemedel som inte är hivvård/hivläkemedel hos hivläkaren enstaka gångar talar också för att regionens svar inte överensstämmer med verkligheten. Ansvarsfördelningen upplevs som otydlig, och kunskap och bemötande skattas bättre inom hivvården jämfört med inom primärvården.
Västra Götalandsregionen
I Västra Götalandsregionen uppger man att målsättningen är att alla personer som lever med hiv ska ha fast kontakt med en primärvårdsläkare vid sidan om teamet på infektionskliniken, och att primärvårdsläkare ska höra av sig till teamet på infektionskliniken vid behov. I fall där primärvårdskontakterna inte fungerar bra hjälper infektionskliniken patienter som lever med hiv med utskrivning av (icke hivrelaterade) läkemedel med mera tills de hittat en kontakt som fungerar bättre.
Antal respondenter enkät: 15
Stämmer regionens och respondenters svar överens?
JA
De blandade svaren tyder på att regionens ”i vissa fall”-svar stämmer överens med hur vård ges i praktiken. Några får hjälp med primärvårdsåkommor hos hivläkaren medan andra hänvisas till primärvården. Dock har inte alla en fast primärvårdskontakt såsom regionen uppger som målsättning, och en del pekar på att kommunikationen mellan hivvården och primärvården inte fungerar bra. Bemötandet både inom hivvården och primärvården skattas som gott av många, men en del påpekar att primärvården saknar kunskap om hiv.
Region Jönköpings län
I region Jönköpings län uppger man att infektionskliniken enbart behandlar/förskriver läkemedel för själva hivinfektionen och att patienter hänvisas till primärvården för all övrig sjukvård, men att infektionskliniken finns tillgänglig på konsultationsbasis.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
JA
Regionens och respondentens svar stämmer överens. Respondenten skattar dock både kunskap om hiv och bemötande inom primärvården som dålig(t), vilket kan vara värt att anmärka då hivvården hänvisar sina patienter dit.
Region Kalmar län
I region Kalmar län uppger man att undersökningar, vård och förskrivningar som har med hiv att göra sköts av infektionskliniken, medan andra sjukdomar (vare sig om de är direkt, indirekt eller icke kopplade till hiv) sköts av primärvården eller övrig specialistvård i samråd med patientansvarig hivläkare.
Antal respondenter enkät: 0
Stämmer regionens och respondenters svar överens?
n/a
Region Gotland
I region Gotland uppger man att läkare på infektionskliniken har ansvar för uppföljning och ordination av hivläkemedel, och att hanteringen av ev. övrig samsjuklighet (huruvida denna behandlas på infektionskliniken, inom primärvården eller inom övrig specialistvård) beror på patientens behov och önskemål.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
JA
Respondenten svarar att regionens svar överensstämmer med dennas upplevelser, och respondenten har fått vård/läkemedel som inte är hivvård/hivläkemedel hos hivläkaren enstaka gångar vilket talar för att regionens svar överensstämmer med verkligheten. Dock finns bara ett svar, vilket innebär att andra kan ha andra upplevelser.
Ansvarsfördelningen upplevs som tydlig, och kunskap och bemötande skattas bra inom både hivvården och primärvården, men det efterfrågas bättre samarbete mellan vårdaktörerna.
Region Halland
I region Halland uppger man att sjukdomar som inte är direkt kopplade till hiv i första hand ska hanteras av primärvården, men att behandlande hivläkare ”kan och bör” skriva ut andra läkemedel än vad som är direkt kopplat till patientens hivinfektion om det anses nödvändigt utifrån patientens behov.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
HELHETSBILD SAKNAS
Respondentens svar går inte emot regionens, men det är svårt att skatta i ”i vissa fall”-regioner när det endast är en respondent. Personen har fått vård/läkemedel som inte är hivvård/läkemedel hos hivläkaren vilket regionen uppger att kan ges vid behov. Respondenten tycker ansvarsfördelningen är tydlig, samt anser läkare på VC som sin primära vårdkontakt, men skattar både kunskap om hiv och bemötande inom primärvården som dålig(t).
Region Kronoberg
I region Kronoberg uppger man att det inte finns något specifikt avtal mellan infektionskliniken och primärvården, och att nästan all sjukvård för personer med hiv sköts av infektionskliniken, med några få undantag som tex. vid astma eller KOL.
Antal respondenter enkät: 0
Stämmer regionens och respondenters svar överens?
n/a
Region Blekinge
I region Blekinge uppger man att personer med hiv får sin hivvård via infektionsmottagningen medan övrig vård och behandling fås via allmänläkare i primärvården. För patienter med ”komplexa sjukdomstillstånd”, exempelvis hiv i kombination med andra sjukdomar, arbetar regionen med ”patientkontrakt” i syfte att öka vårdverksamheternas samarbete med patienter, närstående och med varandra.
Antal respondenter enkät: 1
Stämmer regionens och respondenters svar överens?
NEJ
Regionens och respondentens svar stämmer inte överens i praktiken. Personen har fått vård/läkemedel som inte är hivvård/läkemedel hos hivläkaren trots att regionen uppger att sådan vård ska fås hos allmänläkare/primärvård. Respondenten skattar både kunskap om hiv och bemötande inom primärvården som dålig(t), och vill att hivläkaren ska vara ansvarig.
Region Skåne
I region Skåne uppger man att det för trettio år sedan var ganska vanligt att hivläkare tog hand om många av patientens ”primärvårdsåkommor”, samt att det inte finns något regelverk som hindrar en infektionsläkare från att ta hand om eller skriva ut läkemedel för andra sjukdomar än hiv, men att ambitionen idag är att patienters sjukdomar ska handläggas och kontrolleras inom den specialitet som är mest lämpad för detta (enbart hiv inom hivvården och all övrig vård inom övriga vården).
Antal respondenter enkät: 6
Stämmer regionens och respondenters svar överens?
JA
Regionens (”i vissa fall”-)svar stämmer överens med patienternas upplevelser som grupp. Några känner igen sig i regionens svar, andra inte. Några har fått vård/läkemedel som inte är hivvård/hivläkemedel, andra inte. Många påpekar att det är otydligt vilken ansvarsfördelning som gäller. Fler än i andra regioner skattar bemötandet inom primärvården som gott. Det efterfrågas mer ansvar hos infektionskliniken.
Klicka på kartan för att se regionernas svar.
Vi ser att det finns stor variation i förhållningssätt mellan de olika regionerna. Några (sex stycken) infektions-/hivmottagningar uppgav att de gärna tar ett helhetsansvar för vården och läkemedelsutskrivningen hos personer som lever med hiv, inklusive i samband med primärvårdsåkommor. På andra (nio stycken) infektions-/hivmottagningar finns en tydligare uppdelning där det uppgavs att det endast är hivvård och hivläkemedel som erbjuds och att alla andra åkommor ska skötas av primärvården. Vid sju av landets infektions-/hivmottagningar uppgavs att det inte finns en strikt eller hundraprocentig uppdelning, och att viss primärvård erbjuds inom hivvården eller till vissa personer.
Illustrerande svar som representerar dessa tre olika positioner är:
”Grön” region:
Generellt hjälper vi våra patienter så långt möjligt med basal sjukvård.”Röd” region:
Infektionskliniken behandlar/förskriver enbart för hivinfektionen […] Bäst kunskap om tex högt blodtryck, diabetes eller rubbade blodfetter har primärvården oavsett om patienten också har hiv eller inte.”Gul” region:
Det kan ibland vara en svår balansgång vad som ska skötas av oss och vad som ska skötas av annan instans, vi är inte heller strikt konsekventa utan kan behöva göra en bedömning från fall till fall.
3.2 Ändringar och upplevelser av ansvarsfördelningen
I kontakten med regionerna frågade Posithiva Gruppen om gällande ansvarsfördelning är ”något nytt”. Femton av regionerna uppgav att det inte skett någon ändring kring ansvarsfördelning nyligen, två svarade att ansvarsfördelningen är ny, medan tre uppgav att ändringar skett succesivt/gradvis. I region Stockholm uppgav Infektionsmottagning 2 att gällande ansvarsfördelning inte är något nytt, medan Venhälsan angav att en ny ansvarsfördelning varit mer uttalat från och med 2020.
Vi frågade också om det finns något konkret beslut eller dokument som gjort att befintlig ansvarsfördelning börjat gälla i de olika regionerna. Endast fyra regioner uppgav att det finns dokument som reglerar ansvarsfördelningen. I övriga regioner uppgavs att eventuella ändringar skett gradvis, och det hänvisades till mer diffusa (ej skriftliga) ”överenskommelser”, ”bedömningar” och ”önskemål” på lokal eller nationell nivå. Några hänvisade till ”tanken om” eller ”självklarheten” att man ska ge vårdinsatser på rätt nivå eller lägsta effektiva vårdnivå. I en region lyfte man de offentliga utredningarna Effektiv vård (SOU 2016:2) samt God och nära vård (SOU 2020:19) som drivande för det mer övergripande ”förändringsarbete som sjukvården står inför”.
I kommande avsnitt kring enkätrespondenternas upplevelser presenteras resultat primärt genom att hänvisa till rådata och utvalda fritextsvar. Vi har inte gjort några statistiska analyser uppdelade på ålder eller födelseland. I enstaka fall (där skillnader varit påfallande samt mätbara) har vi valt att redovisa differensen mellan män och kvinnors svar.
En av indikatorerna vi använt för att bedöma huruvida regionernas och respondenternas svar stämmer överens är respondenternas svar på en direkt fråga formulerad utifrån den aktuella regionens svar. Vi såg även på enkätsvar som handlade om den faktiska vård respondenterna fått, samt svar som handlade om primär vårdkontakt vid icke-hivrelaterade besvär. Se bilagan ”Enkätformulär” för att läsa alla enkätfrågorna i fulltext.
I åtta regioner är det en överensstämmelse mellan regionernas beskrivning av gällande ansvarsfördelning och respondenternas upplevelser. I sex regioner stämmer inte regionernas svar överens med respondenternas och i fyra regioner är det svårt att avgöra, då de aktuella enkätsvaren varit för få och/eller svåra att tolka. I Stockholm stämmer Venhälsans svar överens med respondenternas upplevelser som grupp, medan Infektionsmottagning 2:s svar inte stämmer överens med respondenternas. Interaktiv karta: se den grå textrutan under regionernas svar för detaljer kring svarens överensstämmelse.
3.3 Vård och läkemedel inom hivvården – praxis och information gentemot patienter
När vi slår ihop enkätsvaren från hela landet ser vi att över hälften (53,7%) av respondenterna fått vård som inte är hivvård eller läkemedel som inte är hivläkemedel utskrivna hos sin hivläkare/infektionsläkare ”ett antal gånger” eller ”enstaka gånger”. En knapp tredjedel av respondenterna uppgav att de fått sådan vård tidigare, men att de på senare tid hänvisats till annan vårdgivare. 15,7% uppgav att de aldrig fått vård som inte är hivvård eller läkemedel som inte är hivläkemedel utskrivna hos sin hivläkare/infektionsläkare. Bland kvinnorna är det en större andel som aldrig fått denna typ av vård eller läkemedel jämfört med bland män (21,4% kontra 12,1%).
En del respondenter uppgav vilka läkemedel de fått utskrivna av hivläkaren under de senaste två åren. Exempel på läkemedel som inte är hivläkemedel som personer fått utskrivna är: läkemedel mot herpes och andra STI:er; antibiotika; antidepressiva läkemedel; vitaminer/mineraler; malariaprofylax; läkemedel mot blödarsjuka; allergimedicin; samt sömntabletter.
I enkäten frågade vi huruvida respondenterna upplever att det är tydligt vilka besvär man kan få vård för inom hivvården respektive primärvården. Drygt 45% av de svarande (49 av 108) upplever ansvarsfördelningen som otydlig, medan ungefär 55% (59 av 108) upplever den som tydlig.
De som svarade på enkäten fick möjlighet att utveckla sina svar kring just tydlighet. Många pekade på att det är svårt att själv avgöra vilka besvär som har med hiv att göra. Exempelvis skrev en respondent att ”det är ju inte jag som patient som kan avgöra vad som ev. är hivrelaterat”, en annan pekade på att många med hiv har en ”komplex sjukdomsbild” vilket gör att man inte själv kan bedöma vad som beror på vad, medan en tredje skrev att det blir en ”gränsdragningsfråga”. Några berättade om att ha bollats mellan vårdgivarna med sina besvär, medan andra pekade på att allt är ”så nytt” och att det inte är lätt att veta vad som gäller just nu. Några respondenter kommenterade dessutom att det upplevs förvirrande att gå från en hivmottagning till en annan (till exempel från barnhiv- till vuxenhivmottagning eller från hivvården i en region till en annan) eftersom arbetssätten skiljer sig åt.
I enkäten frågade vi även vem respondenterna anser vara sin primära vårdkontakt (den de kontaktar i första hand, om de upplever hälsorelaterade besvär som inte är direkt relaterade till hiv eller hivmedicinerna). Av de 108 personer som svarade på frågan uppgav 73 stycken (67,6%) ”allmänläkare/läkare på vårdcentralen” som primär vårdkontakt, medan 26 stycken (24,1%) svarade ”hivläkare/läkare på infektionskliniken”. Enstaka (fyra stycken) respondenter uppgav att de anser annan vårdaktör (exempelvis sjuksköterska eller psykolog) som primär vårdkontakt, medan tre stycken uppgav att de inte vet. Två respondenter svarade att de inte anser sig ha någon vårdkontakt. Om vi beaktar kommentarer i fritext ser vi att svaren inte nödvändigtvis speglar önskemålen eller den vårdgivaren man ”skulle vilja” kontakta, utan vem man kontaktar i praktiken.
3.4 Kunskap och bemötande i hivvården respektive primärvården
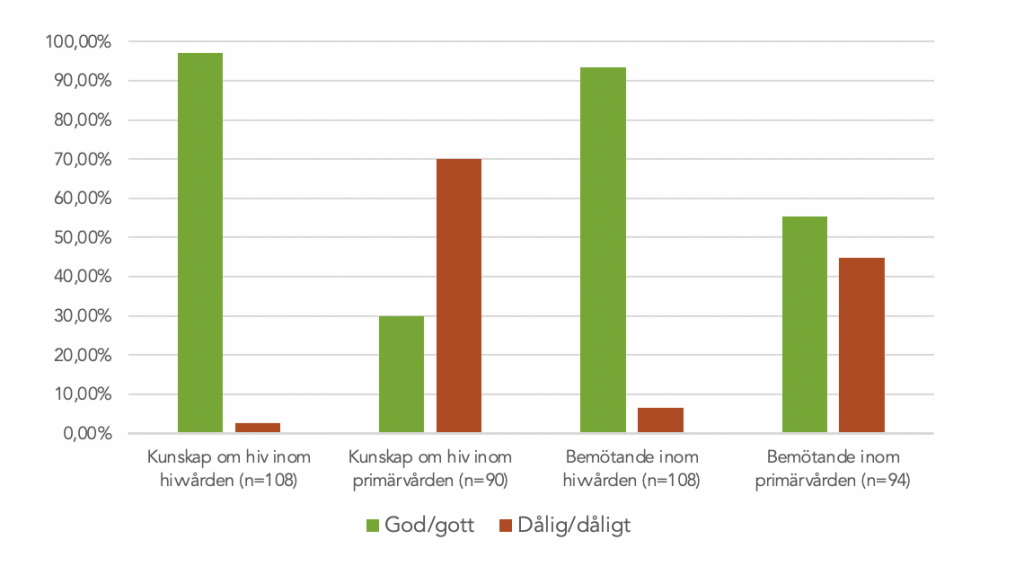
De som svarade på enkäten fick möjlighet att skatta kunskapen om hiv respektive bemötandet inom både hivvården och primärvården. Svaren skulle baseras på egna erfarenheter och man fick svara på en skala från 1 till 6 som motsvarade ”ingen kunskap” till ”mycket god kunskap” respektive ”mycket dåligt bemötande” till ”mycket gott bemötande”. Vi har i denna rapport valt att förenkla något genom att klassa svarsalternativen 1–3 som ”dålig/dåligt” (kunskap/bemötande) och svarsalternativen 4–6 som ”god/gott” (kunskap/bemötande).
Gällande kunskap om hiv inom hivvården svarade samtliga respondenter på frågan. En övervägande majoritet (97,2%) av de svarande skattar kunskapen inom hivvården som god. En liknande fördelning gäller skattningen av bemötandet inom hivvården. Där uppgav 93,5% av de svarande att bemötandet är gott. Kunskapen om hiv inom primärvården skattas som betydligt sämre: av de 90 personer som svarat på frågan uppgav drygt 70% att kunskapen är dålig. Andelen bland kvinnor som skattar kunskapen som dålig är större jämfört med bland män (81,3% kontra 67,2%). Vad gäller bemötande inom primärvården är fördelningen mellan goda och dåliga upplevelser jämnare: av de 94 personer som svarat på frågan uppgav 55,3% att bemötandet är gott medan 44,7% skattar det som dåligt.
Respondenterna fick i samband med frågorna kring kunskap och bemötande lämna kommentarer i fritext. En stor majoritet av kommentarerna handlar om bristande kunskap och bemötande inom primärvården.
När det gäller primärvårdens kunskap om hiv kommenterade många att läkarna på vårdcentralen har låg eller ingen kunskap om hiv, och särskilt att kunskap saknas kring långtidseffekter av att leva med hiv. Många pekade även på bristande eller obefintlig kunskap om läkemedelsinteraktioner. Enstaka personer lyfte att primärvården saknar hbtq-kompetens och specifikt kring msm-gruppen. Några exempel på kommentarer:
”Inom primärvården saknar de kunskaper om biverkningar av långvarig hivmedicinering samt kunskaper om vad långvarig hivinfektion gör med kroppen.”
”Problemet ligger i att primärvården har så fruktansvärt dåliga eller ibland näst intill obefintliga kunskaper om hiv. De flesta läkarna inom primärvården har ju aldrig ens träffat en patient med hiv.”
”Stor okunskap speciellt hos yngre vårdpersonal gör att allt fokus hamnar på hiv och inte på det jag söker för, t.ex. ont på i ett öra.”
”Primärvården är en ren katastrof när det gäller kunskap om hiv. Både när det gäller symtom, tidiga och sena, innan hiv-diagnos ställs och hur hiv påverkar vad och vad som borde undersökas.”
”Det är fortfarande mycket kring just sexuellt beteende som är stigmatiserande. Inom primärvården finns inte den här kompetensen och erfarenheten. Hiv och HBT-kompetens har mycket lite prioritet.”
Beträffande bemötandet inom primärvården fanns också många kommentarer. Det pekades bland annat på rädsla och osäkerhet bland personalen, upplevelser av ifrågasättande samt att vårdpersonalen frånskriver sig ansvar (att patienter slussas mellan vårdgivare). Många nämnde också att det är svårt att få samma/fast läkare inom primärvården. Några exempel på kommentarer:
”Ibland lyser rädslan igenom hos enstaka individer i primärvården.”
”Flera tittar på mig som jag vore jag ett ”ufo”. Många gånger får jag dra min hivhistoria från början, även när det inte det är det jag söker vård för.”
”Jag har ingen fast kontakt med primärvårdsläkare. Träffar aldrig samma läkare där.”
”De släpper intresse för att lösa hälsoproblem när de får veta att man har hiv.”
”Trots önskemål om behandling som ej är hivrelaterad så misstror oftast allmänläkare på vårdcentralen att det ej är hivrelaterat.”
”Jag vill gärna slippa behöva föreläsa om hiv till en läkare som borde ta reda på informationen själv.”
Det fanns även kommentarer i fritext kring kunskapen om hiv och bemötande inom hivvården. Några enstaka handlade om kunskap, medan en hel del handlade om bemötande, och då nästan uteslutande kring ändringar i ansvarsfördelning och upplevelser av information kring vilken vård som erbjuds och inte. Några respondenter kommenterade att hivvården endast bryr sig om kliniska aspekter såsom virusnivåer och inte personens mående i stort. Ett antal respondenter påpekade att övergången till primärvården varit otydlig, och att kommunikationen/samarbetet mellan hivvården och primärvården är bristfällig (se även avsnitt 3.3 kring upplevelser av tydlighet).
3.5 Okunskap inom primärvården: konsekvenser och insatser
Av föregående avsnitt framgår att en majoritet (70%) av respondenterna i enkäten skattar kunskapen om hiv inom primärvården som dålig. Mängden samt innebörden av kommentarer som respondenter lämnat kring just primärvårdens kunskap vittnar dessutom om stor frustration, samt om rädsla för felbehandling och stigmatisering. Som vi också kunde läsa i förra avsnittet skattas bemötandet inom primärvården som dåligt av ungefär 45% av respondenterna. Vilka konsekvenser kan det få för individen att behöva förhålla sig till en primärvård som i många fall saknar kunskap om hiv, och som i en del fall inte ger ett tillräckligt gott bemötande?
Baserat på kommentarer lämnade i enkäten framgår att låg kunskap om hiv och/eller dåligt bemötande inom primärvården kan få psykiska eller beteenderelaterade konsekvenser för individen såsom: stress; rädsla; otrygghet; känsla av utsatthet; minskad tillit/förtroende för vården; avbruten (psykiatrisk) behandling; sämre följsamhet (till hivmediciner); mindre öppenhet kring hivstatus; mindre öppenhet kring sexuellt (risk)beteende; låg tillit kring sekretess/rädsla för röjande av hivstatus; upplevelse av att ha för mycket ansvar för egen hälsa; känsla av att ständigt bli missförstådd; samt känsla av att vara övergiven. Exempel på vittnesmål från respondenterna är:
”Jag har haft hiv sen 1989 och har upplevt hur man har fasats ut ur omsorgen till att nu inte ha någon alls.”
”Jag känner mig bortkastad.”
”Det är hemskt att se personalen backa bakåt och inte våga närma sig.
Jag är verkligen orolig att bli sjuk.”
Enstaka respondenter berättade även om fysiska problem som uppstått på grund av låg kunskap om hiv inom primärvården. Dessa berättelser rör sig specifikt om läkemedelsinteraktioner och feldosering.
Några respondenter skrev rakt ut att de inte vill söka vård om de måste vända sig till primärvården. Exempelvis lämnades följande kommentarer på frågan kring huruvida man ser utmaningar med en ansvarsfördelning där personer som lever med hiv hänvisas till primärvården för vård som inte är hivvård:
”Jag kommer inte söka vård. Har skippat att söka vård.”
”Jag undviker att kontakta vården/vårdcentralen vid sjukdom.”
Vilka insatser finns då på plats för att öka primärvårdens kunskap om hiv, eller säkra ett gott bemötande för personer med hiv, i de regioner som helt eller delvis hänvisar personer med hiv till primärvården för vård som inte är hivvård? Också detta försökte Posithiva Gruppen ta reda på i kontakten med regionerna. Sex av de nio ”röda” regionerna/infektionsklinikerna som konsekvent hänvisar patienter med hiv till primärvården för primärvårdsåkommor återkom med svar på frågan. Av de ”gula” regionerna/infektionsklinikerna som i vissa fall hänvisar patienter med hiv till primärvården för primärvårdsåkommor återkom fyra av sju. Det var olika huruvida det fanns eller inte fanns insatser för ökad kunskap om hiv och förbättrad bemötande hos primärvården i regionerna som svarade, men de insatser som omtalades kan delas in i fyra kategorier:
- regelbundna utbildningsinsatser (exempelvis föreläsningar för primärvården genomförda av smittskyddet och/eller personal från hivvården);
- uppföljning eller återkoppling på konkreta fall (exempelvis direktkontakt mellan behandlande hivläkare och distriktsläkare, eller att hivläkare agerar som ”konsult” när patienter med hiv läggs in på en specifik avdelning/klinik);
- förbättrade skriftliga rutiner/information (exempelvis gällande innehållet i hivvårdens remisser till primärvården, användandet av ”patientkontrakt” samt uppdatering av information på viss.nu1);
- lyftandet av hivfrågor i bredare möten (exempelvis genom att hivläkare lyfter frågor om hiv på gemensamma ”smittskyddsdagar”, under utbildningsdagar för primärvårdsläkare eller för vårdstudenter).
Det var endast ett fåtal regioner/infektionskliniker som uppgav att insatser var regelbundna, och av dessa uppgav flera att utbildningsinsatser fått ställas in på grund av coronapandemin. En del regioner/infektionskliniker informerade om att det inte finns några insatser specifikt gällande kunskap och bemötande av personer med hiv, men att det är ”en angelägen fråga för fler grupper” och att ett bra bemötande för alla ingår i primärvårdens ”grunduppdrag”.
En del personer som svarade å regioner/infektionsklinikers vägnar hävdade att övergången till primärvården i sig kan klassas som en stigmasänkande eller normaliserande insats. Så här skrev några:
”Vi tror även att ’utslussning’ från infektionskliniken till övriga instanser som tex primärvård kan minska stigmatiseringen på sikt, normalisera HIV-diagnosen, göra den synlig i den vanliga vården.”
”[icke-hiv-relaterad vård bör ske på vårdcentralen/andra specialistenheter i första hand] för att minska stigmatiseringen av hiv genom att normalisera denna kroniska infektion. Min uppfattning är att man stärker stigmat om man menar att individer som lever med hiv inte kan följas i den vanliga vården.”
”Vi är medvetna om den stigmatisering som finns inom sjukvården (utanför infektionskliniken) men vi tycker att bästa sättet att bekämpa den är [att] dessa patienter ska tas hand om som vilken patient som helst.”
3.6 Önskemål kring ansvarsfördelning
I enkäten som riktade sig till personer med hiv ställde vi även en fråga kring hur man helst skulle vilja att ansvarsfördelningen (gällande undersökning, vård och utskrivning av läkemedel) såg ut mellan hivvården, primärvården och övriga specialistvården. Om vi slår ihop svaren från hela landet (85 fritextsvar) ser vi att svaren fördelar sig på ett sätt som går att dela in i följande kategorier:
- Mer (helhets)ansvar hos hivvården: 36/85
- Endast hivvård inom hivvården: 4/85
- Mer (helhets)ansvar hos primärvården: 2/85
- Mer ansvar hos primärvården, förutsatt att kunskapen/bemötandet förbättras: 5/85
- Delat ansvar mellan hivvård och primärvård: 4/85
- Delat ansvar, men bättre kommunikation mellan vårdgivare och/eller journalsystem: 7/85
- Spelar ingen roll vem så länge någon med kunskap om hiv har övergripande ansvar: 8/85
- En vårdgivare/så få vårdgivare som möjligt: 2/85
- ”Bra som det är nu”: 6/85
- Vet ej/oklart svar: 11/85
Sammanfattningsvis ser vi att över 40% av de svarande vill att helhetsansvaret ska ligga hos hivvården. Endast två personer vill att helhetsansvaret ska ligga hos primärvården som det ser ut i dag, medan något fler skulle vilja att primärvården får mer helhetsansvar förutsatt att den ökar sin kunskap om hiv/förbättrar bemötandet av personer med hiv. Respondenter som vill att hivvården endast ska erbjuda hivvård och de som vill se ett jämnt fördelat ansvar mellan hivvården och primärvården, utgör tillsammans lite över nio procent. Ytterligare drygt åtta procent av respondenterna tycker det vore önskvärt med delat ansvar mellan hivvård och primärvård förutsatt att kommunikationen mellan vårdgivarna samt (journal)systemen de använder förbättras. Lite över nio procent lägger mindre vikt vid huruvida det är hivläkaren eller primärvårdsläkaren som har helhetsansvaret för patientens hälsa så länge den ansvariga vårdgivaren har kunskap om hiv. Några respondenter lyfte att det viktigaste är att inte behöva springa mellan vårdgivare, utan att endast behöva förhålla sig till en eller ett fåtal läkare. Drygt sju procent av de svarande uppgav att ansvarsfördelningen är ”bra som den är nu”, men eftersom det varierar mellan regioner vad som är gällande ansvarsfördelning (se interaktiv karta) kan vi inte veta vad detta svar innebär i praktiken.
4. Diskussion och identifierade problem
4.1 Ojämlik vård: geografi/bostadsort
Resultaten av Posithiva Gruppens kartläggning visar att ansvarsfördelningen mellan hivvården och primärvården ser olika ut i Sveriges olika regioner. Medan personer med hiv bosatta i vissa regioner erbjuds hjälp med primärvårdsåkommor hos hivvården, hänvisas personer bosatta i andra regioner direkt till primärvården. I några regioner får somliga personer med hiv erbjudande om viss primärvård inom hivvården beroende på problematik och livssituation. Endast ett fåtal regioner kan svara på varför ansvarsfördelningen ser ut som den gör, exempelvis genom att hänvisa till riktlinjer i budget eller styrande dokument.
Posithiva Gruppen tycker det är problematiskt att var i landet man bor ska avgöra vilken vårdgivare man får vända sig till i första hand. Svaren som lämnats in genom enkäten bekräftar något vi redan vet genom nära och mångårig kontakt med vår målgrupp: hivvårdens kunskap om och bemötande av personer med hiv överglänser primärvårdens. Rädslan för stigmatisering, diskriminering och felbehandling är mindre när personer med hiv får vända sig till hivvården i första hand. Oberoende av huruvida en regions rutin är mer ”korrekt” än en annans, anser vi att den stora variationen mellan regionerna är ett tydligt exempel på att vård till personer med hiv inte ges på lika villkor oavsett bostadsort.
4.2 Ojämlik vård: individuell ”kapacitet”
Posithiva Gruppen tycker att det ur ett regionalt perspektiv är problematiskt att den typen av vård som erbjuds skiljer sig åt mellan regionerna (exempelvis mellan ”röda” och ”gröna” regioner, jfr. interaktiv karta). Samtidigt vill vi påpeka att ett mer ”flexibelt” arbetssätt där hivvården erbjuder primärvård i vissa fall (”gula” regioner) kan vara problematiskt ur ett individuellt (diskriminerings)perspektiv. Vilka personer får tillgång till hjälp med primärvårdsåkommor inom hivvården och varför? På vilket sätt spelar till exempel förmåga att ta initiativ, kunskap om egna rättigheter, språkkunskap och utbildningsnivå in?
Den flexibilitet som från grunden kanske var tänkt att underlätta för patienten kan i praktiken leda till ojämlik behandling. Avsaknaden av skriftliga rutiner och riktlinjer bidrar till att gråzonerna blir ännu större, vilket i sin tur påverkar rättssäkerheten negativt. På ett principiellt plan är Posithiva Gruppen inte emot individuella bedömningar och flexibilitet. Det är svårt att inte individanpassa vården om alla ska få möjlighet till förbättrad hälsa och förhöjd livskvalitet, men vi anser att det behöver finnas tydliga och transparenta rutiner som säkerställer att vissa grupper av människor inte får sämre hjälp än andra.
4.3 (O)tydlighet och information gentemot patienterna
Ett syfte med enkäten som riktade sig till personer med hiv i Sverige var att jämföra regionernas egna beskrivningar av gällande ansvarsfördelning mot patienters upplevelser av den. Som vi kan utläsa av informationen som finns i den interaktiva kartan (även sammanfattat i avsnitt 3.2), stämmer regionernas beskrivning inte alltid överens med respondenternas upplevelser. I avsnittet 3.3 kan vi dessutom läsa att över 45% av de som svarat på enkäten upplever det som otydligt vilka besvär man kan få vård för inom hivvården respektive primärvården. Posithiva Gruppen finner det klandervärt att information kring gällande ansvarsfördelning inte nått ut till personer som får sin hivvård i de aktuella regionerna. Vi anser att otydlighet på detta område leder till att personer slösar både sin egen och vårdpersonalens tid och resurser, samt att det ökar riskerna för att personer med hiv inte får rätt vård i rätt tid.
4.4 Kunskapshöjande insatser – mer än eldsjälar
I kontakt med regionerna efterfrågade vi information kring vilka insatser som finns på plats i syfte att öka primärvårdens kunskap om hiv och/eller bemötande av personer med hiv idag (läs mer under avsnitt 3.5). Vi identifierade att få insatser sker på regional eller mer övergripande nivå, med undantag av enstaka insatser där det regionala smittskyddet eller smittskyddsenheten är inblandat. Övriga utbildningsinsatser gentemot primärvården genomförs på initiativ av enskilda hivläkare, vilket är bra, men inte hållbart över tid.
Att personal inom hivvården kontaktar andra vårdgivare i samband med konkreta fall där man upptäckt att kunskap saknas är också positivt, men tyvärr ett exempel på att ”skadan redan är skedd”. Det är ett sätt att hantera symtom på, snarare än underliggande orsaker till okunskap. Insatser som handlar om förbättrande av skriftlig information, exempelvis i remisser, journaler och på viss.nu1, kan vara bra sätt att nå ut med uppdaterat kunskap om hiv till fler vårdgivare. Dock behövs strategier och rutiner som är regionsöverskridande, samt mekanismer som kan utvärdera huruvida den skriftliga informationen tas tillvara och vilken effekt den eventuellt har. Att frågor kring hiv lyfts på större/bredare möten för (primär)vårdpersonal anser Posithiva Gruppen vara positivt. Vi saknar dock långsiktiga strategier som är förankrade högre upp i systemet och som inte endast beror på enskilda individers engagemang. Överlag tycker Posithiva Gruppen att utbildningsinsatserna är för få och för små, speciellt med tanke på att många regioner redan ”slussar ut” personer med hiv till primärvården.
4.5 Att använda personer med hiv som medel mot målet
Från ett antal regioner/infektionsklinikers håll lyfts att enda vägen till normalisering av hiv är att personer med hiv kommer ut i primärvården. Posithiva Gruppen hävdar att detta argument vittnar om låg förståelse för vilka konsekvenser minoritetsstress och trauma kan få för personer som lever med hiv. Även om många personer som lever med hiv i dag är öppna med sin hivstatus gentemot sin omgivning, aldrig har upplevt stigmatisering och/eller diskriminering och inte känner skam kring sin hivdiagnos, är det inte fallet för alla. Särskilt vittnar många långtidsöverlevare (som haft hiv sedan 80-/90-talet) om att mötet med okunnig, nyfiken eller ängslig vårdpersonal kan väcka svåra minnen och upplevelser.
Trots att hiv – kliniskt sett – är en sjukdom som många andra, finns det särskilda sociala stigman som följer med diagnosen. Förutom det stigma som är kopplat till smittsamhet och hivinfektionen i sig, kan personer som lever med hiv konfronteras med stigma relaterade till grupper med minoritetsstatus såsom hbtq-personer, droganvändare och/eller sexarbetare. Hivincidensen antas dessutom vara hög i dessa och vissa andra utsatta grupper (se till exempel nationella hivstrategin från 2017). Rasism och tabun kring (normbrytande, men även till exempel kvinnlig) sexualitet är ytterliga faktorer som kan bidra till att personer med hiv upplever intersektionella former av stigma i möte med majoritetssamhället.
Internationell och nationell forskning pekar på att leva med hiv ökar risken för psykiska besvär såsom depression, ångest och hopplöshetskänslor. Till exempel löper personer som lever med hiv två till fyra gånger högre risk att utveckla depression jämfört med hivnegativa. I Folkhälsomyndighetens ”livskvalitetsstudie” från 2016 fann man att hopplöshetskänslor hos personer med hiv i Sverige korrelerade med sämre livskvalitet. Posithiva Gruppen menar att kunskapsnivån inom primärvården måste öka innan hivvården börjar hänvisa redan utsatta människor till vårdcentralerna. Att, med vetskap om kunskapsläget inom primärvården, använda personer med hiv som ”medel” för normalisering anser vi vara cyniskt. Priset för primärvårdens ökade kunskap får inte vara den psykiska hälsan hos personer med hiv.
4.6 Ansvaret för patienterna som ”försvinner”
I avsnitt 3.5 lyfte vi exempel på allvarliga konsekvenser av okunskap och dåligt bemötande inom primärvården, varav några handlade om att personer med hiv som hänvisats till primärvården slutat söka vård för sina besvär. Andra som svarade på enkäten uppgav att de faller mellan stolarna och inte får den vård de behöver. Vem har ansvaret för de patienter som droppar av, hamnar mellan, eller rakt av slutar gå till läkaren trots att de har besvär? Posithiva Gruppen ser allvarligt på att personer med hiv som uppenbarligen inte vill eller vågar vända sig till primärvården ändå tvingas göra det. Vi anser att det måste finnas utrymme att ge extra stöd till personer som upplever rädsla inför kontakt med primärvården, och att sådan rädsla inte bagatelliseras.
5. Gemensamt arbete för en bättre vård för personer med hiv
Genom denna kartläggning har Posithiva Gruppen fått möjlighet att identifiera problem med den varierande ansvarsfördelning som förekommer mellan hivvården och primärvården i Sveriges regioner. Vi har även tagit emot många vittnesmål kring okunskap om hiv inom (primär)vården, samt lyft exempel på konsekvenser sådan okunskap kan få för individen. Att vi pekar på brister och problem utan att komma med konkreta rekommendationer är ett medvetet val. Ansvaret att förvalta det som framkommit, samt att fatta beslut kring vilka åtgärder som är lämpliga i förlängningen av det, ligger hos beslutfattare på regional och nationell nivå. Som Sveriges största patientorganisation för personer med hiv bidrar Posithiva Gruppen gärna med kunskap och kompetens i det fortsatta arbetet.
Denna rapport har tagits fram av Posithiva Gruppen (PG). Rapportförfattare är Ane Martínez Hoffart. Deltagit i arbetet har även Karin Laine, Peter Månehall, Ronja Sannasdotter, Lena Nilsson Schönnesson och Daniel Suarez. Rapporten lanserades i samband med ett öppet webbinarium den 27 maj 2021. Underlaget samlades in från november 2020 till februari 2021. Den interaktiva kartan har designats av Byn Kommunikationsbyrå.
Här kan du läsa/ladda ner rapporten som pdf.
Vid frågor om underlaget eller rapporten, kontakta info@posithivagruppen.se.
Fotnoter:
1 Webbplatsen viss.nu är ett medicinskt och administrativt kunskapsstöd som riktar sig till sjukvårdspersonal i primärvården i Region Stockholm.
Bilagor:
Enkätformulär (pdf)
Ny enkät om att leva med hiv under pandemin
Hur är det att leva med hiv under pandemin?
Din röst är viktig!
I samarbete med Posithiva Gruppen, Riksförbundet Noaks Ark och läkemedelsföretaget MSD genomför Kantar/SIFO en undersökning med syfte att få kunskap om hur personer som lever med hiv har upplevt sin situation under coronapandemin.
Du fyller i enkäten via länkarna nedan.
Svenska: https://webcollection.tns-sifo.se/OdinServlet/Interview?SurveyID=F01CB80EDD&Language=Swedish
Engelska: https://webcollection.tns-sifo.se/OdinServlet/Interview?SurveyID=D90A6A0968&Language=English
Sexualitet och hälsa hos unga som lever med hiv
Den 13 april anordnade Ung & Hiv, Posithiva Gruppens verksamhet för unga hivpositiva, tillsammans med Folkhälsomyndigheten, ett seminarium om sexualitet och hälsa hos unga som lever med hiv Sverige idag. Seminariet tog sin utgångspunkt i två studier. Dels enkätstudien Sexualitet och hälsa bland unga som lever med hiv – en studie om kunskap, attityder och beteende bland unga och unga vuxna 16–29 år vars resultat Folkhälsomyndigheten släppte i en rapport i slutet på 2020. Dels intervjustudien Sexuellt handlingsutrymme och begränsningar hos unga och unga vuxna som lever med hiv vars resultat presenterades för första gången på seminariet. Båda studierna är genomförda under 2018.
Anna-ChuChu Schindele, ansvarig utredare på Folkhälsomyndigheten presenterade några av de viktigaste resultaten från Sexualitet och hälsa bland unga som lever med hiv. Studien, som är en anonym enkätstudie, är genomförd som så kallad uppdragsforskning tillsammans med Karolinska sjukhuset i Huddinge och Karolinska Institutet. Enkätens utformning bygger på befolkningsstudien Sexualitet och hälsa bland unga i Sverige, UngKAB15, men med ett tillägg av ett antal hivspecifika frågor.
I studien deltog 173 personer, av totalt 475 unga som lever med hiv i Sverige idag, och de rekryterades vid sina ordinarie besök på något av de elva sjukhus runt om i landet som medverkade i studien. Folkhälsomyndigeten skriver att “undersökningen bygger på ett självselekterat urval. Respondenterna utgör alltså inte ett statistiskt representativt urval av unga som lever med hiv i Sverige, och resultaten bör därför tolkas med försiktighet.”
Folkhälsomyndigheten skriver i rapporten att gruppen unga som lever med hiv i Sverige är heterogen. Till exempel definierar sig över hälften som ”bortom heteronormativa antaganden vad gäller sexuell identitet” att jämföra med 14% bland unga i övriga befolkningen. En majoritet har dessutom familj från, eller är födda i andra länder än Sverige, där länder på den afrikanska kontinenten är vanligast. Ungefär 80% av deltagarna i studien hade ”utländsk bakgrund” att jämföra med 20% bland unga i befolkningen i stort.
Hög andel suicidförsök
Sammanfattningsvis kan man säga att studien pekar på att de flesta unga som lever med hiv i Sverige verkar må bra. En högre andel av deltagarna i studien, 87%, skattade sin hälsa som god eller mycket god, jämfört med unga i befolkningen i stort (80%). Samtidigt har fler utsatts för kränkningar, jämfört med andra unga, och en väldigt stor andel har haft självmordstankar. 10% bland unga i befolkningen i stort har haft tankar på att ta sitt liv, och bland unga som lever med hiv är den siffran 30%. Av de 173 personer som deltog i studien uppgav alltså 63 att de funderat på att ta sitt liv och av dem hade 38% någon gång gjort ett självmordsförsök. Här syns en stor skillnad mellan könen: 41% av tjejerna och bara 18% av killarna i studien.
30 % hade blivit utsatta för kränkning eller diskriminering det senaste året och där uppgav 11 % att det hade haft med deras hivstatus att göra. Utöver att de lever med hiv är många av dessa unga tex hbtq-personer och rasifierade. Det står också i Folkhälsomyndighetens rapport att ”sannolikt upplever många minoritetsstress i relation till både sin position som hbtq-person och sin position som afrosvensk.”. Den vanligaste orsaken till diskriminering var just etnisk tillhörighet och därefter sexuell identitet, jämfört med unga i befolkningen i stort där kön var den vanligaste orsaken. Av killarna i studien uppgav 41% att de identifierade sig som homosexuella, men av tjejerna uppgav 71% att de var heterosexuella och 21% bisexuella eller att de inte brukar kategorisera sig sexuellt. Totalt svarade 39% att de levt med hiv sedan födseln. En högre andel tjejer (48%) än killar (33%) hade levt med hiv hela sitt liv.
Få öppna som de önskar
Inte ens hälften (39 procent) av unga med hiv är så öppna med sin hivstatus som de skulle vilja vara. Det är också en lägre andel unga som lever med hiv (77%) jämfört med övriga befolkningen (84%) som uppger att de har någon de kan vända sig till och dela sina innersta tankar med.
17% hade varit utsatta för psykiskt våld under de senaste 12 månaderna. Andelen var högre bland tjejer (21%) än killar (15%).
56% är nöjda med sitt sexliv, vilken är en lika stor andel som bland unga i stort. 39% uppger att det använde kondom vid sitt senaste sextillfälle, att jämföra med 25% bland unga i övriga befolkningen. Bland unga som lever med hiv var också det vanligaste skälet till att man inte använt kondom att ens partner kände till ens hivstatus och att man var överens om att ha kondomlöst sex.
66% av unga som lever med hiv uppgav att de utsatts för någon sexuell handling mot sin vilja vilket är 26% mer än övriga unga. Dessutom har 13% gett eller fått sex mot ersättning, jämfört med 3% bland unga i stort. Det skiljer sig mellan tjejer och killar som lever med hiv där 18% av killarna uppgav att det fått ersättning, eller betalt för sex. En stor andel av killarna i studien uppgav att de var homosexuella och Folkhälsomyndigheten skriver att det stämmer väl överens med vad man vet från tidigare studier: att unga hbtq-personer är mer utsatta när det gäller sex mot ersättning.
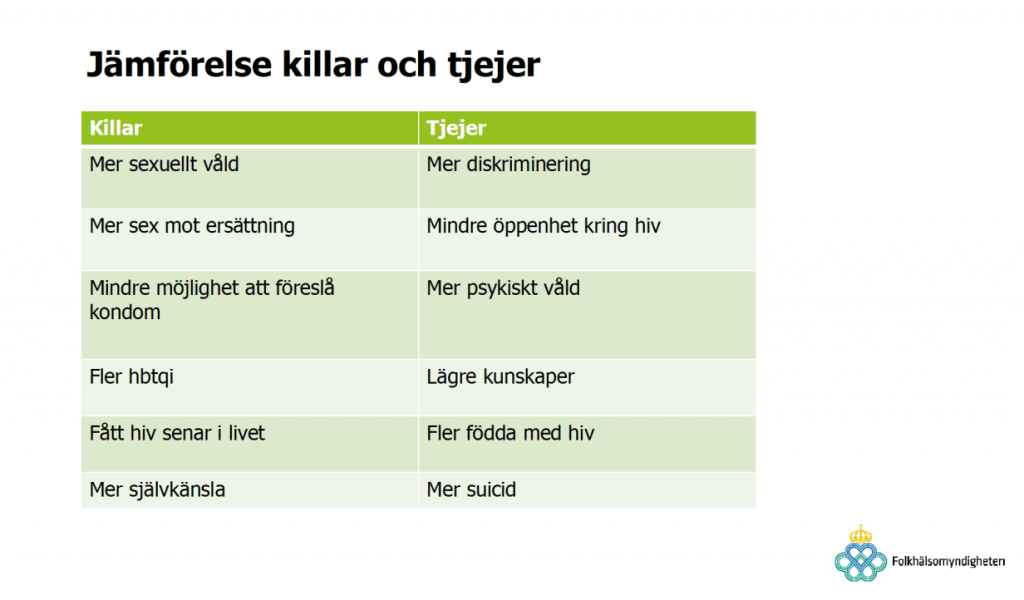
Anna-ChuChu Schindele avslutade med att göra en liten jämförelse mellan killar och tjejer i studien som till exempel visar att en högre andel av killarna upplevt sexuellt våld medan fler av tjejerna utsatts för psykiskt våld.
SEXUELLT HANDLINGSUTRYMME OCH BEGRÄNSNINGAR HOS UNGA OCH UNGA VUXNA SOM LEVER MED HIV
Maja Nanneson, kurator och projektledare samt Veronica Svärd, kurator och forskare vid enheten Socialt arbete i hälso- och sjukvård, Karolinska Universitetssjukhuset presenterade resultat från fokusgruppsintervjuer med 16–29-åringar som lever med hiv i Sverige och som inom kort publiceras i en rapport under namnet Sexuellt handlingsutrymme och begränsningar hos unga och unga vuxna som lever med hiv. Studien är gjord på uppdrag av Folkhälsomyndigheten och är den första i fokusgruppsstudie som görs med unga som lever med hiv i Sverige.
Fokusgruppsintervjuerna innebar att man lät 16 unga hivpositiva diskutera kring olika frågor som rör hiv, sexuellt handlingsutrymme och begränsningar. Personerna delades in i fyra grupper: två med 19–28-åringar som bestod av två killar och två tjejer (A och B), och två grupper med 16–18-åringar där en grupp hade tre killar och en tjej (C), och en grupp två killar och två tjejer (D). Deltagarna rekryterades via Mentorsprogrammet vid Karolinska sjukhuset Huddinge (ett program där hivpositiva 18–30 år får en mentor som också är ung och lever med hiv), Ung & Hiv och Hivskolan (ett läger för 10–18-åringar som lever med hiv och som drivs av Barnhivcentrum).
Veronica Svärd berättade att det fanns två dimensioner som var tätt sammanvävda med teman i gruppintervjuerna: kunskap om hiv och att berätta om hiv. I intervjuerna kunde man ta fram fem teman: att leva med hiv i det vardagliga eller livet i stort; att berätta om hiv i partnerrelationer; hiv, lust och sexuellt handlingsutrymme; kunskap och bemötande samt kontext och historia.
Öppenhet lättare för äldre
Huruvida hiv påverkade deltagarna i till exempel relationer hängde tydligt samman med hur de förhöll sig till sin hiv, eller hur mycket de tyckte att hiv tog plats i livet i stort. De flesta tyckte inte att hiv påverkade dem i deras vardag. Som en person i grupp A sa ”Jag tänker inte på det. Medicinerna har varit liksom en del av mig. Det är som Ipren eller Alvedon. Jag tar med mig min burk överallt, på jobb och så, och det påverkar mig inte alls.” Men det fanns också deltagare som gav uttryck för helt andra känslor kring sin hiv. En person i grupp C sa ”Jag glömmer inte. Jag försöker, men det påverkar mig, de saker jag gått igenom. Det påverkar mig så mycket att jag inte kan glömma.” Maja Nanneson sa att flera av de som deltog i studien var relativt nyanlända i Sverige och det här exemplet var från en tjej som var relativt nyanländ i Sverige och som beskrev att det hon upplevt i sitt hemland påverkade i hennes förhållningssätt till sin hiv, även om hiv inte påverkade hennes vardag speciellt mycket nu.
De flesta av de äldre deltagarna var relativt öppna med sin hivstatus, på så vis att till exempel ens kompisar visste, eller att man inte tänkte på det som något som man behövde hålla hemligt. Flera personer i de yngre grupperna upplevde större oro kring öppenhet, och hur det skulle kunna påverka exempelvis kärleksrelationer att berätta om sin hiv. Få hade berättat för mer än enstaka personer i sin omgivning.
Oro för reaktion hos partner
Att berätta för en partner var det som upptog mest tid i samtalen mellan deltagarna, oavsett ålder. Erfarenheterna av att ha varit i relationer såg också väldigt olika ut hos deltagarna, vilket till viss del kan förklaras av det stora åldersspannet och att många var relativt unga. Maja Nanneson sa att det kan hänga ihop med den oro som många yngre kände, att de helt enkelt saknade erfarenhet av att berätta. Flera av de yngre hindrades att närma sig andra av rädsla att bli avvisade på grund av sin hiv. Av de äldre som hade berättat hade de flesta goda erfarenheter på så vis att hiv inte hade varit ”en stor sak” varken vid tillfälliga sexuella kontakter eller i längre relationer. Flera av de äldre beskrev också att det varit viktigt att kunna vara öppen med sin hivstatus, och att kunna prata om det i relationer. Med tillfälliga kontakter uttryckte några att det inte alltid känts nödvändigt att berätta, eftersom det inte var en person man skulle ha en längre relation med. Att anpassa sig efter situationen och vad som kändes bra i stunden var återkommande.
Även bland de yngre som berättat fanns goda erfarenheter och Maja Nannesson sa att oron kan handla om att inte än ha gjort sig erfarenheten av att berätta för någon, och aldrig varit med om hur det tas emot.
Kunskap och upplevelser skiljer sig
Deltagarna fick även frågor om hur eventuellt påverkade lusten och deras sexuella handlingsutrymme. Majoriteten av deltagarna tyckte inte att hiv påverkade deras lust, men en person i grupp A sa ”För min del bara är det ett externt problem, om den andra är orolig påverkar det mig såklart.”
Kunskap och bemötande från omgivningen var ett tema som också tog mycket plats. Upplevelser där andras okunskap blivit tydlig, till exempel i skolan påverkade hur man funderade kring att berätta om sin hiv. En deltagare gav exempel från skolan där han uppfattade att lärare gav fel information till klassen. ”De säger ganska falska grejer alltså. De säger saker som de inte vet själv. /…/ Läraren kan ha uppfattat olika sjukdomar på fel sätt.” Maja Nanneson sa att det inte är helt lätt som högstadieelev ifrågasätta sin lärare och att man dessutom kan hamna i en svår situation där man inte heller vill rätta av rädsla för att avslöja sin egen hivstatus.
Maja Nanneson berättade att två slutsatser som dragits av studien är att ”upplevelsen av att vara ung med hiv skiljer sig åt och påverkas av uppväxt, omgivning och egna föreställningar. Upplevelsen förändras också under livet då en får ny kunskap och gör nya erfarenheter.” Det påverkas till exempel av hur länge man levt med hiv, om man fötts med det eller fått det senare i livet, och vilket förhållningssätt samt vilken kunskap man vuxit upp med. Om ens familj inte velat prata om det, eller att det varit något uppenbart tabubelagt har det givetvis påverkat ens relation till sin hiv.
Veronica Svärd avslutade med att presentera ytterligare viktiga resultat där det mest framträdande är att ”behovet av god kunskap om hiv är stort, både hos personer som lever med hiv och hos samhället i stort.” Det är viktigt för unga som lever med hiv att det finns förebilder, och forum där man kan mötas och dela erfarenheter med personer i samma ålder, speciellt kring att berätta om sin hiv för andra. Dessutom behöver hivvården ta ett stort ansvar för att se till att unga hivpositiva kontinuerligt får stöd och utbildning. Inte minst är detta viktigt för nyanlända som tidigare fått felaktig eller inaktuell information.
PANELSAMTAL
Efter presentationerna hölls ett panelsamtal där Alexandra Arrhen, Mohammed Walai och Axel Lilja som själva tillhör gruppen unga som lever med hiv och Anna-ChuChu Schindele från Folkhälsomyndigheten diskuterade några av studiernas resultat, samt behov hos unga hivpositiva.
I Sexualitet och hälsa bland unga som lever med hiv framgår att endast 39 procent av unga med hiv är så öppna med sin hivstatus som de skulle vilja vara. Anna-ChuChu sa att här finns ett arbete kvar att göra för att unga ska kunna vara så öppna som de själva vill, och att det handlar om att det fortfarande finns en stor okunskap i samhället. En viktig del i att åtgärda det menade hon är att identifiera arenor och målgrupper som behöver nås av information. Hon sa att skolan är en viktig arena, och att det faktiskt är en rättighet att få kunskap där. Hon tror även att det är viktigt att rikta in sig på primärvården med informationsinsatser.
Axel är 29 år gammal och fick sin hivdiagnos 2014. Han har ställt upp i media och berättat om sina erfarenheter av att leva med hiv, delagit i diverse evenemang på Pride, samt har själv arbetat med hivtestning. Han höll med om att mer information måste komma ut om hur det är att leva med hiv, liksom kunskap om smittfri hiv. Han tror att det är viktiga faktorer för att personer ska kunna vara så öppna som de skulle vilja. Han sa även att just primärvården är den arena där han själv mött störst okunskap och att han fått samma bild av andra som lever med hiv. Han tryckte på att man behöver fundera på hur man utformar informationsinsatser och att det som gör störst skillnad är kampanjer som skapar ”emotionell koppling”. Det vill säga att man använder riktiga människor – något som gör det lättare för mottagaren att komma ihåg budskap och ta till sig ny kunskap. Han tror mycket på att involvera personer som själva lever med hiv i arbetet, och att han som hivpositiv i mötet med hivnegativa når fram på ett annat sätt. Alexandra tryckte också på vikten av att visa upp en mångfald av personer som lever med hiv för att skapa identifikation och krossa fördomar. Många får till exempel inte upp bilden av en ung, vit kvinna när de tänker på vem som lever med hiv.
Alexandra, är 26 år gammal och har levt med hiv sedan 2018. Hon är själv öppen med sin hiv på så sätt att hon berättat för vänner, familj och partner, men även medverkat i den här typen av sammanhang som panelsamtal. Alexandra sa att hon blev förvånad över att det ändå var så pass många unga i enkäten som uppgav att de är så öppna som de vill vara eftersom hennes upplevelse när hon mött andra unga med hiv är att det är väldigt få som är öppna.
Hon berättade att hon minns informationen om hiv i skolan som knapphändig och att hennes referenspunkter utgjordes av populärkultur som Torka aldrig tårar utan handskar och insamlingskampanjer från till exempel Unicef. Efter att hon fått sitt besked har hon fått flera av sina vänner att gå och testa sig, men innan dess var hiv inget någon av dem tänkte på kunde drabba dem. Hon tycker att det är skrämmande och att det är ett tydligt tecken på den låga kunskapen hos befolkningen.
Mohammed, som är 22 år och som också levt med hiv sedan 2018, höll med Alexandra om att han inte uppfattat att de han mött är så öppna som de själva skulle vilja vara. Han själv är liksom de andra två öppen och har bland annat gått ut med sin berättelse i magasinet QX. Han tror också att kunskapen om hiv hos unga generellt är väldigt låg och är kritisk mot att det på ungdomsmottagningar verkar vara relativt vanligt att man inte erbjuds hivtest om man inte insisterar på det själv.
Skillnad mellan kön
Enkätstudien visar på att det är stor skillnad på hur öppna killar är jämfört med tjejer, och intervjustudien visar även på stora skillnader mellan olika åldrar av unga. Att killarna i högre grad är öppna kan tänkas hänga ihop med att fler av dem fått hiv senare i livet, medan en högre andel av tjejerna fötts med hiv, och som troligtvis fötts i annat land än Sverige. Det är också fler av killarna som identifierar sig som hbtq. Anna-ChuChu konstaterade att utifrån den informationen kan man tänka sig att det här handlar om olika intersektioner av kön, utländsk bakgrund och sexuell identitet. Unga personer som lever med hiv kan ha helt olika förutsättningar i sin kontext. Hon tror att det är något som både de som myndighet och civilsamhället kan behöva gräva mer i det, och öka sin kunskap på området. Hon sa även att det är viktigt att arbeta för att se till att olika personer som lever med hiv finns representerade i forum där dessa frågor diskuteras, så att behov, skillnader och likheter samt vilka insatser som behövs blir tydliga. Det handlar till exempel om att få in en högre representation av personer med bakgrund på den afrikanska kontinenten, eftersom de också utgör en stor andel av unga som lever med hiv i Sverige idag. Alexandra sa att hon gärna hade vetat var personerna i studierna kommer ifrån,[1] och om man hade kunnat se länkar mellan det och kunskap samt öppenhet.
Axel sa att det inte är så konstigt att man har olika inställning till öppenhet, och att det såklart påverkas av om man har negativa erfarenheter från exempelvis sin uppväxt i ett annat land, och vilka minoritetstillhörigheter man har. Han tycker att det illustrerades väldigt tydligt av citat som fanns i intervjustudien kring att förhålla sig till, och tänka olika mycket på sin hiv i vardagen. (Enligt Maja Nanneson, projektledare för intervjustudien Sexuellt handlingsutrymme och begränsningar hos unga och unga vuxna som lever med hiv, finns planer på en fördjupning i rapportform baserat på fokusgruppsintervjuerna, kring just skillnader mellan unga som fötts med hiv och unga som fått det senare i livet.)
Alexandra funderade kring om det att fler av killarna i enkätstudien är hbtq kan göra det lättare att vara öppen, eller om det åtminstone varit så att fler haft tillgång till information om hiv för att de befunnit sig i en kontext där det är vanligare att prata om hiv. Axel bekräftade det hon sa. Han sa att han i relationen till sin hiv fann styrka i att redan ha kommit ut ur garderoben en gång tidigare, och att dessutom många insatser från civilsamhället kring hiv är inriktade på män som har sex med män. Det innebar till exempel att han fick tillgång till peer-to-peer-stöd (att få prata och få stöd av någon annan i samma situation) snabbt. Mohammed sa att han delade den upplevelsen till viss del, och då framförallt kring vilken information som han exponerats för som tillhörande hbtq-communityt, som annonser i tidningen QX. Han saknar dock information i media och andra kanaler från myndigheter, och tycker mest att han sett kampanjer från civilsamhällesorganisationer. Han sa att han tycker att med tanke på att Sverige är ett land där myndigheter har högt förtroende så borde de i högre grad informera på plattformar som Qruiser och Grindr. Han minns inte att han exponerats för, eller reflekterat speciellt mycket över informationsinsatser kring hiv innan han själv fick diagnosen, och tror att han hade tagit till sig dem bättre om de kommit från myndighetshåll. Han tycker dessutom att det i dagsläget läggs mycket på individer att gå ut och informera och vara ”ambassadörer”, vilket ställer höga krav på personer som honom själv, Alexandra och Axel att föra fram ett budskap. Anna-ChuChu höll med om att det ansvaret inte ska ligga på individer, utan på samhället och myndigheter, även om det såklart är bra med personer som vill vara förebilder och ”ansiktet utåt”.
Även när det gäller utsattheten för diskriminering var de fyra paneldeltagarna överens om att det handlar om intersektionalitet, och att man kan vara olika utsatt beroende på vilken kontext man befinner sig i. Anna-ChuChu berättade att myndigheten satt igång ett arbete med kunskapsinhämtning för att bättre förstå hiv i relation till rasism, och hon tänker att det finns fler sådana aspekter, såsom hiv och genus. Hon menade också att det åligger myndigheten att kommunicera ut information kring strukturer och normer som driver att personer utsätts för diskriminering och hamnar i utsatthet.
Mohammed sa att han själv upplevde stor skillnad gällande diskriminering och särbehandling beroende på var i landet han befunnit sig. Han sa att han fått bättre bemötande i Stockholm jämfört med Norrland, där han kommer ifrån. Han menar att det verkligen saknas kunskap inom vården på många platser.
Oro trots smittfri hiv
I enkätstudien framgår att 30% var oroliga för att hiv ska överföras från dem, och 28% var oroliga ibland. Axel lyfte att även detta kan hänga ihop med att unga med hiv är en så heterogen grupp, där vissa som kanske levt med hiv länge har det hårt inpräntat i sig att man måste använda kondom för att det annars finns risk för överföring. Det kan ta tid att lära om och släppa rädslan. Han konstaterade också att det är relativt nyligen som förhållningsreglerna ändrats. Det vill säga så att den som lever med välbehandlad hiv faktiskt erkänns som smittfri och inte behöver använda kondom vid samlag. Alexandra la till att hon fått höra från andra som fötts med hiv att de under uppväxten blivit tillsagda av sina föräldrar att om de till exempel ramlade och slog sig i skolan så skulle de inte ta hjälp av någon, eftersom deras blod kunde innehålla virus. Hon tycker inte att det är så konstigt om man har svårt att släppa oron för att hiv ska överföras vid sex om man vuxit upp med den typen av budskap.
Hon berättade att trots tillgång till all kunskap och information tog det tid innan hon verkligen kände sig trygg med att hon lever med smittfri hiv. Hon bar på tankar som att ”tänk om medicinerna faktiskt inte funkar”. En sak som hjälpte var att pojkvännen följde med och testade sig. Trots studier och massor av information om att behandlad hiv inte överförs så hjälpte det Alexandra att på papper se att det faktiskt gällde henne själv. Hon resonerade kring hur det kan vara för unga som av olika anledningar saknar möjlighet att få, eller tillgodogöra sig kunskap. Det kan till exempel vara på grund av språkbarriären, att inte vara etablerad i samhället, eller att man saknar stöd samt andra att prata och dela erfarenheter med. Mohammed sa att också han formats av rädsla kring hiv som något diffust, och ”det värsta man kan få” vilket såklart satt sina spår. Anna-ChuChu avslutade med att säga att myndigheten skriver i rapporten att ”bättre kunskap skulle sannolikt ge bättre förutsättningar för unga som lever med hiv och som har välinställd behandling, att inte ensamma bära ansvaret för säkrare sex eller oroa sig för eventuella konsekvenser av kondomlöst sex. Det skulle också möjliggöra att diskrimineringen minskar och att fler kan leva så öppet som de själva önskar.”
Enkätstudien visar att unga med hiv önskar mer kunskap om forskning och mediciner samt mer kunskap om sina rättigheter. De önskar även mer stöd i hur de ska kunna leva ett mer öppet liv. Över två tredjedelar uppgav att de vill ha mer information om sina rättigheter som hivpositiv och 55 % har behov av att träffa andra unga som lever med hiv.
Frågestund
17% av deltagarna i enkätstudien uppgav att de utsatts för psykiskt våld och 9% för fysiskt våld. En fråga från en person i publiken till Folkhälsomyndigheten gällde hur vårdens roll kan se ut när våld förekommit, men också i att förebygga det. Anna-ChuChu sa att det är svårt att fråga om våld men att det finns ansvar hos vården att prata om sådant i mötet med patienten, när man pratar om mående och lovet i stort, och försöka fånga upp signaler. Hon sa också att hon tror att det är viktigt med de forum för stöd och utbyte som civilsamhällesorganisationerna erbjuder.
På en fråga om hur man kan få fler att våga vara öppna med sin hiv, också offentligt i kampanjer sa Anna-ChuChu att så som man ställt frågan i enkäten: om man är så öppen som man vill vara, är också den ingång man har från myndighetens sida. Hon sa att det inte är ett självändamål att människor ska vara öppna med sin hiv, eller för den delen med andra saker. Alexandra tror att forum för personer som vill bli mer öppna är bra, för att kunna söka stöd hos varandra och höra om andras erfarenheter. Axel sa att fler troligtvis skulle vilja vara mer öppna om samhället och omgivningen såg annorlunda på hiv, eller att man inte ens skulle fundera över öppenhet i ett samhälle där hiv inte omgavs av stigmatisering och fördomar. Något som de andra paneldeltagarna höll med om. Han sa att förhoppningsvis kommer vi se samma utveckling som kring att kunna vara öppen med sin sexualitet.
Alexandra efterlyste också fler studier och mer kunskap om hur resten av samhället faktiskt ser på hiv för att komma åt de attitydförändringar som krävs för att människor ska kunna vara så öppna med sin hiv som de själva önskar, utan oro för stigmatisering och särbehandling.
Text: Ronja Sannasdotter
Hela rapporten Sexualitet och hälsa bland unga som lever med hiv i Sverige finns på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-som-lever-med-hiv-i-sverige-/
Rapporten Sexualitet och hälsa bland unga i Sverige – UngKAB15 – en studie om kunskap, attityder och beteende bland unga 16–29 år – den befolkningsstudie som enkäten till unga med hiv bygger på finns att läsa och ladda ner på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-i-sverige-ungkab15-en-studie-om-kunskap-attityder-och-beteende-bland-unga-1629-ar/
Rapporten från intervjustudien Sexuellt handlingsutrymme och begränsningar hos unga och unga vuxna som lever med hiv är ännu ej publicerad.