Kategori: Ej flöde
Wheel of Life – Workshop om en positiv livsförändring
Den 14 september 2021 genomförde Ung & Hiv en workshop i Wheel of life – ett verktyg som hjälper en att reflektera över olika områden i sitt liv och se vad man kan och vill förändra eller lägga mer fokus på. Erica Kanon från Noaks Ark Stockholm guidade oss genom workshopen som var anpassad efter att leva med hiv och det blev ett tillfälle att reflektera över livet idag och vad man kan påverka för att få positiv förändring.
Workshopen anordnades med utgångspunkt i några av de siffror som kom fram i Folkhälsomynidghetens studie ”Sexualitet och hälsa bland unga som lever med hiv” (Folkhälsomyndigheten, 2020). Bland annat var det endast 39 % av deltagarna i studien som var så öppna med sin hivstatus som de skulle vilja vara. Dessutom var en stor andel oroliga för att deras hiv skulle överföras till någon annan. Detta trots att mer än 95% som lever med hiv i Sverige idag har en välinställd behandling och lever med smittfri hiv.

Deltagarna fick delta antingen på plats eller via Zoom och workshoppen började med att deltagarna skattade hur nöjda de var i nuläget med nedanstående livsområden:
o Fysisk och kroppslig hälsa
o Kärleksrelationer och sex
o Familj och vänner
o Hivbehandling/bemötande och delaktighet i vården
o Sysselsättning och ekonomi
o Öppenhet
o Integrering och delaktighet i samhället
o Psykisk och emotionell hälsa.
Skattningen gjordes på en skala mellan 1 till 10, där 1 står för inte alls nöjd och 10 mycket nöjd.
Efter att alla blev klara med skattningen så fick de visa resultaten inför gruppen och det blev ett gruppsamtal om de olika livsområden där de fick dela erfarenheter och få stöd av varandra. Därefter fick de fundera på vilket värde de skulle vilja att respektive livsområde skulle ha, exempelvis om en person skattat Öppenhet som en 3:a fick personen fundera över vilket värde den skulle vilja att området hade. Sedan fick de även fundera över vad de själva kan göra samt vilket stöd de skulle kunna behöva för att uppnå förändringen av värdet.
Wheel of life är ett verktyg som kan användas av professionella som coachar och stödjer andra, men även av en själv. Det kan hjälpa en att få en helhetsbild av den upplevda livssituationen och hur en skulle vilja att den såg ut i framtiden, vilket kan göra det lättare att sätta upp både kort- och långsiktiga livsmål.
– Hela rapporten Sexualitet och hälsa bland unga som lever med hiv i Sverige finns på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-som-lever-med-hiv-i-sverige-/
-Rapporten på engelska: https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexuality-and-health-among-young-people-living-with-hiv-in-sweden-/
-Rapporten Sexualitet och hälsa bland unga i Sverige – UngKAB15 – en studie om kunskap, attityder och beteende bland unga 16–29 år – den befolkningsstudie som enkäten till unga med hiv bygger på finns att läsa och ladda ner på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-i-sverige-ungkab15-en-studie-om-kunskap-attityder-och-beteende-bland-unga-1629-ar/
Temadag om psykisk (o)hälsa
Den 16 oktober 2021 genomförde Ung & Hiv en temadag om psykisk (o)hälsa, där deltagarna fick mer information om ämnet samt deltog i gruppsamtal med två samtalsledare från Noaks Ark Stockholms peerledda samtalsträffar: Erica Johnsson, folkhälsovetare och Leo Berger, socionom.
Tematräffen anordnades med utgångspunkt i några av de siffror som kom fram i studien ”Sexualitet och hälsa bland unga som lever med hiv” (Folkhälsomyndigheten, 2020). Studien visade bl.a. att fler unga som lever med hiv utsatts för kränkningar jämfört med andra unga och en väldigt stor andel har haft självmordstankar. 30 % hade blivit utsatta för kränkning eller diskriminering det senaste året och 11 % uppgav att det hade haft med deras hivstatus att göra. Utöver att de lever med hiv är många unga hivpositiva hbtq-personer och rasifierade. Det står också i Folkhälsomyndighetens rapport att ”sannolikt upplever många minoritetsstress i relation till både sin position som hbtq-person och sin position som afrosvensk.”
Trots studiens resultat så anordnades vår aktivitet under förutsättningen att deltagarna inte nödvändigtvis behövde känna igen sig i dem, vilket gjorde att vi diskuterade ämnet på ett mer generellt plan.
Dagen inleddes med fika, där vi introducerades för varandra och minglade. Folkhälsomyndighetens resultat från studien ”Sexualitet och hälsa bland unga som lever med hiv” presenterades för deltagarna och sedan fick de som ville skriftligt svara på några frågor om psykisk hälsa som vi hade förberett i förväg. Efter att alla var klara så fick var och en berätta vad de svarat, vilket ledde till att deltagarna delade med sig av sina erfarenheter kring ämnet och diskuterade med varandra med hjälp av samtalsledarna.
Här kommer deltagarnas svar på frågorna:
Vad är en bra psykisk hälsa för dig?
o Att umgås med husdjur, vara ensam i naturen och skriva dagbok.
o Att ha ett jobb, en egen lägenhet, träna och ha en partner.
o Att känna mig lugn, trygg, vara i naturen, resa.
o Att upprätthålla en balans mellan positiva och negativa känslor.
o Att känna genuin lycka, vara stressfri, inte behöva kämpa.
o Att hantera upp- och nedgångar, veta att det är ok att vara ledsen.
o Att ha acceptans för mig själv och andra, ha en god fysisk och psykisk hälsa.
o Att göra det jag gillar och att människor nära mig mår bra.
Vad får dig att må bättre när du mår dåligt?
o Bli lyssnad och kramas.
o Lyssna på musik, få en STOR kram.
o Få stöd från föräldrar, finnas där för mig själv, bli accepterad.
o Få bekräftelse, att andra visar kärlek och omsorg genom att avsätta tid för mig.
o Att få vara ensam, kunna diskutera mina problem och få stöd.
o Få bekräftelse, bli tröstad, att andra visar att de bryr sig.
o Få stöd från någon i samma situation, få prata med en professionell.
o Ta emot värme på olika sätt.
Vad kan organisationer inom det civila samhället och myndigheter göra för att hjälpa dig?
o Erbjuda mera kunskap om psykisk hälsa.
o Erbjuda fler aktiviteter än de vi redan har med Posithiva Gruppen och Noaks Ark Stockholm, för att komma närmare varandra.
o Visa respekt och förståelse.
o Erbjuda frekventa stödsamtal och en årlig konsultation angående psykisk hälsa (precis som den årliga konsultationen vi får kring vår hiv).
o Ha kuratorer med olika bakgrund, erbjuda hjälp med integrering i samhället.
o Acceptera stress som orsak till sjukskrivning, införa s.k. ”friskvårdsdagar” på jobbet.
o Ge information om psykisk ohälsa och skapa forum att prata om det, ge verktyg för att hantera psykisk stress.
Vad har du för egna hanteringsstrategier?
o Sjunga och dansa, yoga.
o Sex, skvaller.
o Meditation, snus.
o Ha digitala fester med vänner utomlands.
o Sova, organisera min vardag, cykla, solljus, resa, dricka och röka, äta god mat, bli distraherad av arbete och hobbyn, gå på terapi.
o Stänga av, bara ”vara”, ge det tid.
o Undvika negativa människor.
Därefter gav samtalsledarna tips för att förbättra sin psykiska hälsa och dessa handlade bl.a. om att lära sig sätta gränser gentemot människor eller situationer som utlöser dåligt mående samt om en god sömn. Erica sa att de kan vara bra att undvika koffein och vätskor före läggdags, ställa in sin egen sömnrutin, hålla sitt rum mörkt och tyst och lägga undan elektroniska prylar för mer och bättre sömn.
Innan vi rundade av fick deltagarna reflektera kring vad de tog med sig från temadagen. Här är deras svar:
o Det här var hjälpsamt, jag förstod att jag inte är ensam.
o Att vi har samma problem men olika hanteringsstrategier.
o Att det är viktigt att prata om det.
o Det var bra att vi gav psykisk hälsa ett värde.
o Jag fick kunskap om hur man kan förbättra sin psykiska hälsa och fick dela erfarenheter med andra.
o Det var bra med professionella råd.
Vill du delta i peerledda samtalsgrupper för personer som lever med hiv? Varje torsdag har Noaks Ark Stockholm peerledda samtalsträffar som handlar om livet med hiv, relationer och andra ämnen som är viktiga för deltagarna. Träffarna leds av utbildade samtalsledare.
Samtalsträffarna genomförs på Eriksbergsgatan 46, det är gratis och det bjuds på fika. För mer information ring 08-700 46 00 eller mejla receptionen på receptionen.stockholm(at)noaksark.org.
– Hela rapporten Sexualitet och hälsa bland unga som lever med hiv i Sverige finns på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-som-lever-med-hiv-i-sverige-/
– Rapporten på engelska: https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexuality-and-health-among-young-people-living-with-hiv-in-sweden-/
– Rapporten Sexualitet och hälsa bland unga i Sverige – UngKAB15 – en studie om kunskap, attityder och beteende bland unga 16–29 år – den befolkningsstudie som enkäten till unga med hiv bygger på finns att läsa och ladda ner på https://www.folkhalsomyndigheten.se/publicerat-material/publikationsarkiv/s/sexualitet-och-halsa-bland-unga-i-sverige-ungkab15-en-studie-om-kunskap-attityder-och-beteende-bland-unga-1629-ar/
Frågor och svar kring hiv och klimakteriet
Tisdagen den 16 november anordnade Positive Women Victoria (PWV) en frågestund med Dr. Nneka Nwokolo. Nwokolo är en London-baserad hivläkare specialiserad inom SRHR, med särskilt intresse för prevention och klimakteriet. Nedan kan du ta del av hennes svar på hivpositiva kvinnors frågor om bland annat symptom, inflammation, hormonbehandling och viktökning.
Fråga: Vad är klimakteriet, och hur vet man att det har börjat?
Svar: Definitionen på klimakteriet (eller menopausen) är perioden som börjar den dagen när du har din allra sista mens. Eftersom du inte kan veta där och då att det är den sista dagen, måste klimakteriet alltid diagnosticeras retrospektivt (i efterhand). När det har gått tolv månader sedan din sista mens, kan du definiera datumet för när du kom i klimakteriet. Om du inte har några klimakteriesymptom, behöver du inte någon klimakteriebehandling. Om du känner av symtom bör du däremot söka behandling relativt snabbt, för att undvika att östrogennivåerna blir väldigt låga. Förr i tiden, när kvinnors förväntade livslängd var kortare, var det få eller inga som upplevde klimakteriet. I dag lever kvinnor stora delar av livet som menopausala och post-menopausala, vilket innebär att många behöver klimakteriebehandling.
Klimakteriesymtom och symtom på (obehandlad) hiv kan likna varandra. För kvinnor vars hiv upptäcktes sent (sena testare/”late testers”) kan det upplevas stressande att symtom såsom svettningar och vallningar ”kommer tillbaka”. Om man lever med välbehandlad hiv i dag, är det sannolikt att symtomen beror på klimakteriet snarare än hivdiagnosen.
Fråga: Upplever kvinnor som lever med hiv allvarligare klimakteriesymptom jämfört med kvinnor som inte lever med hiv?
Svar: De flesta studier på området är från USA. Många kvinnor som lever med hiv i USA är afroamerikaner och många har låg socioekonomisk status. Vi kan därför inte veta helt säkert om symtomen de upplever är relaterade till hiv eller till den socio-ekonomiska statusen. Studier som genomförts i Storbritannien visar till exempel en lite annorlunda bild. Generellt kan vi säga att kvinnor med hiv kan uppleva genitala symtom och mentala hälsoproblem i större utsträckning. Även vallningar eller svettningar kan vara mer utbrett bland hivpositiva kvinnor jämfört med bland hivnegativa. Vi måste komma ihåg att klimakteriet är ett område det har forskats ganska litet på generellt, och ännu mindre hos kvinnor med hiv.
Fråga: Hur påverkas den kroniska inflammationen hos personer med hiv av inflammation som kan uppstå på grund av klimakteriet?
Svar: Även personer som lever med hiv och som har odetekterbara virusnivåer har kvarvarande inflammation i kroppen. Kroppens immunsystem försöker ständigt bekämpa inflammationen, och detta kan leda till besvär. Klimakteriet och åldrande i sig är också relaterade till ökad inflammation i kroppen. Vi vet inte tillräckligt mycket om huruvida den klimakterierelaterade inflammationen ”läggs till” den hivrelaterade inflammationen, men det är viktigt att börja tidigt (helst innan man kommer i klimakteriet) med hälsosamma vanor såsom att träna och äta nyttigt. Detta är även förebyggande för andra sjukdomar såsom hjärtsjukdom och benskörhet, som kvinnor som kommit i klimakteriet har högre risk att få eftersom östrogennivåerna sjunker.
Fråga: Hur ska kvinnor som lever med hiv tänka kring hormonbehandling eller hormonersättningsterapi (HRT)?
Svar: Om du har besvär och det inte finns några underliggande faktorer som indikerar att du inte ska ta HRT, bör du ta HRT. Några gamla studier hävdade att det finns samband mellan HRT och cancer, och trots att dessa studier och samband har avfärdats i efterhand så har de gjort att HRT skrivs ut i relativt låg utsträckning. HRT är tryggt för de flesta personer, och man behöver inte vara rädd för det. Det kan tvärtom rädda liv! Det HRT gör är i princip att ersätta de hormoner som kroppen går miste om under klimakteriet. Numera finns det även så kallat ”body identical” (”kroppsidentiskt”) östrogen som, trots att det är laboratorieframställd, ser ut exakt som det östrogen äggstockarna själva producerar.
Fråga: Finns det studier som undersöker läkemedelsinteraktioner mellan hivläkemedel och läkemedel mot klimakteriebesvär? Vad gäller för hivläkemedel som är integrashämmare?
Svar: Generellt finns det väldigt få studier som undersökt samband mellan hiv, klimakteriet och läkemedelsanvändning. Underlaget kring interaktioner med HRT baseras ofta på studier kring hormonella preventivmedel, som i många fall liknar HRT. Gällande integrashämmare så borde de flesta som används i hivbehandling vara säkra att ta tillsammans med HRT, men hivmediciner som innehåller ”boosters” borde inte kombineras med läkemedel mot klimakteriebesvär. Eftersom det i dag finns så många olika hiv-, klimakterie- och preventiva läkemedel borde det inte vara något problem för läkaren att hitta läkemedelsregimer som är anpassade till varje enskild kvinnas behov.
Fråga: Kan man använda hormonersättningsterapi (HRT) resten av livet?
Svar: Många kvinnor behöver inte det, men för några kan det vara avgörande för livskvaliteten. Om en kvinna behöver HRT och är medveten om fördelarna och nackdelarna med det, bör hon få det. Jag har till exempel en patient som är över 90 år som fortfarande använder HRT eftersom hon tycker det förbättrar hennes funktion och livskvalitet. Topiska klimakterieläkemedel (tex. östrogensalva som appliceras vaginalt) kan användas helt obegränsat eftersom östrogenhalterna är så låga och effekten är lokal.
Fråga: Jag fick hiv efter att jag kommit i klimakteriet. Kan jag påbörja hormonersättningsterapi (HRT) nu?
Svar: Om du har besvär och det inte finns några underliggande faktorer som indikerar att du inte bör ta HRT, bör du ta HRT. Hiv i sig är inte är underliggande faktor som bör hindra dig från att använda HRT. När kvinnor kommer i klimakteriet blir blodkärlen likare mäns, exempelvis blir artärerna hårdare. I de gamla studierna som påstod att HRT var skadligt gav man även HRT till kvinnor som inte behövde det. Man konkluderade med att det fanns risker relaterade till att påbörja HRT mer än 10 år efter att man kommit i klimakteriet eller efter 60 års ålder. Nyare studier visar på att det troligen inte finns risker med att påbörja HRT så pass sent, men att det inte har så stor effekt heller.
Fråga: Påverkas kvinnor med olika etniciteter olika av klimakteriet?
Svar: Många tänker kanske att det inte är fallet, men enligt studier så är det faktiskt så. Till exempel ser man att kvinnor med ursprung från den indiska subkontinenten bosatta i Storbritannien upplever mer värk och smärtor än vallningar. Afroamerikanska kvinnor tenderar att ha mycket vallningar och även att klimakteriet pågår längre. För icke-afroamerikanska kvinnor är det vanligt att klimakteriebesvären pågår i ungefär 4 år, men för afroamerikanska kvinnor är det vanligare att de pågår i 7–10 år. Latinamerikanska kvinnor tenderar att ha urogenitala klimakteriesymptom i större utsträckning. Vi vet inte om dessa olika upplevelser av besvär handlar om tex. klimatet eller andra faktorer, men det är viktigt att organisationer och andra som arbetar med klimakterierelaterade frågor anpassar sina insatser efter vilka faktiska besvär som kvinnorna de ska stödja upplever.
Fråga: Kan du berätta mer om urogenitala klimakteriesymptom (GSM)?
Svar: Många kvinnor som kommer i klimakteriet upplever urinvägssymtom och/eller underlivsbesvär. Det kan vara allmänt obehag, smärtor vid sex eller andra besvär. Hormonersättningsterapi kan hjälpa mot en del av besvären, men även vaginalkräm som innehåller östrogen och appliceras lokalt är effektivt. Om en kvinna av någon anledning inte kan använda hormonersättningsterapi kan hon ändå använda vaginalkräm med östrogen. Det finns även vaginal fuktighetskräm som kan lindra vissa underlivsbesvär (ej att förväxla med glidmedel).
Fråga: Hur många kvinnor som lever med hiv nyttjar sig av hormonersättningsterapi (HRT) mot klimakteriebesvär?
Svar: Här i Storbritannien är det enligt studier endast 5–10% av kvinnor i menopausal ålder som använder HRT. Om det finns skepsis mot HRT bland kvinnor generellt kan man tänka sig att kvinnor som lever med hiv också påverkas av det.
Fråga: Finns det naturliga alternativ till hormonersättningsterapi (HRT)?
Svar: Det beror på vad man menar med ”naturlig”. De laboratorieframställda kroppsidentiska (”body identical”) hormonerna är i princip de samma som kroppens egna hormoner. Om man med naturlig menar växtbaserat eller alternativ medicin så saknas säkerhetsdata kring dessa preparat. Växtbaserade eller alternativa läkemedel har inte genomgått de rigorösa kliniska tester som konventionella läkemedel har, och det finns även risk att de interagerar med ens hivmediciner.
Fråga: Vad ska man göra om man får en vaginal blödning långt efter att man kommit i klimakteriet (långt efter att menstruationen har upphört)?
Svar: Det bör man kolla upp med sin läkare. Särskilt om det har gått lång tid sedan du hade din sista blödning.
Fråga: Hänger viktökning ihop med hivläkemdel och/eller klimakteriet?
Svar: Mer vanligt än viktökning är det att klimakteriet ändrar hur kroppen fördelar fettet på kroppen.
Fråga: Är hivläkemedlet Efavirenz ok att ta om man är i klimakteriet?
Svar: Jag kan inte uttala mig om specifika läkemedels lämplighet utan att veta mer om patienten i fråga. Generellt kan jag säga att alla hivläkemedel kan användas under klimakteriet, men att det finns vissa hivläkemedel som inte bör kombineras med just hormonersättningsterapi.
Fråga: Bör jag be läkaren kolla mina hormonnivåer?
Svar: Många kvinnor vill att läkaren ska mäta deras hormonnivåer för att ”verifiera” att de verkligen är i eller på väg in i klimakteriet. Grejen med ”för-klimakteriet” är dock att hormonnivåerna går upp och ner hela tiden. Man kan riskera att nivåerna är höga just när man tar proverna och låga efteråt, eller vice versa. Om en kvinna upplever vissa symptom inom ett visst åldersintervall är rekommendationen till läkare numera att anse dessa som klimakteriesymptom, och att HRT eller andra klimakterieläkemedel bör skrivas ut. Lite som att ”om den går som en anka och kvackar som en anka, så är det en anka”.
Fråga: Vad kan man göra om hivläkaren saknar kunskap om klimakteriet?
Svar: Det är inte många som pratar om klimakteriet, och trots att allmänläkare kan skriva ut hormonersättningsläkemedel är det många som undviker att göra det för att de saknar kunskap. Mitt råd är att man berättar för sin läkare att de inte behöver behandla dina klimakteriesymtom annorlunda än alla andras bara för att du har hiv. Det enda de bör tänka på är att kolla upp huruvida det finns risk för läkemedelsinteraktioner mellan hivläkemedlen och eventuella hormonersättningsläkemedel. Om allmänläkaren har frågor kring just läkemedelsinteraktioner kan du hänvisa till din hivläkare. Det ska inte vara så att kvinnor tvingas hjälpa sig själva eller att de behöver läsa på kring saker som är läkarens ansvar. I en del länder blir det vanligare med klimakteriespecialister inom vården, och man kan hoppas att läkare specialiserade inom hiv respektive klimakteriet kan lära av varandra framöver.
Nedan kan du titta på en inspelad version av frågestunden:
Du kan läsa mer om Dr Nneka Nwokolo här, och om Positive Women Victoria (PWV) här.
Kvinnor och hiv – reflektioner och nya rön från europeiska aidskonferensen (EACS 2021)
Från 27 till 30 oktober anordnades den 18:e europeiska aidskonferensen (EACS 2021) i London och online. Kunskapsnätverkets representant Jayne Kidandy-Stenberg bevakade konferensen och har sammanfattat innehåll kring kvinnor och hiv i denna text.
Text/underlag: Jayne Kidandy-Stenberg. Översättning: Ane Martínez Hoffart.
Det övergripande temat för konferensen var ”crossing borders” – att korsa eller passera gränser. Temat speglade dels geografiska och nationella gränser, dels det faktum att akademiker, kliniker, läkemedelsföretag och civilsamhällsaktörer som medverkar på konferensen ges möjlighet att utbyta erfarenheter och kunskap med varandra.
Inom EACS (European AIDS Clinical Society) finns ett antal arbetsgrupper. En av grupperna arbetar med europeiska riktlinjer för hivbehandling (läs mer här), medan en annan arbetar med policy och samverkan i syfte att samla in data om vårdens kvalité eller standard i olika europeiska regioner. 2017 bildades arbetsgruppen WAVE (”Women Against Viruses in Europe”) inom EACS. Syftet med gruppen är att adressera de många kunskapsluckor som har identifierats i vården av kvinnor som lever med hiv. Under konferensen anordnade WAVE en workshop med namn ”Women – the ’special’ majority” (”kvinnor – den ’speciella’ majoriteten”).
Women – the ”special” majority
Under workshopen etablerade Justyna Kowalska (Polen) bakgrunden för WAVEs engagemang. Kvinnor utgör över hälften av alla som lever med hiv i världen, men är konstant underrepresenterade i forskning. Kvinnor som lever med hiv upplever hög grad av samsjuklighet, och data visar att kvinnor som lever med hiv som grupp är yngre jämfört med män. Man har även sett att dödligheten bland kvinnor med hiv är högre jämfört med bland män. Kowalska påpekade också att åldrande hos kvinnor med hiv är ett komplext område, men att förståelse för området är nödvändigt.
Organisationer från olika länder adresserade och presenterade forskning kring olika teman relaterade till kvinnor och hiv. Teman som lyftes var: samsjuklighet och åldrande; klimakteriet; cancer; PrEP och graviditet; migration; mental hälsa; våld i nära relationer; stigma; amning; samt viktökning som biverkan av hivmedicinerna. Forskningen som lades fram kring samsjuklighet bekräftade att kvinnor som lever med hiv har en hög samsjuklighetsbörda jämfört med hivnegativa kvinnor. Detta gäller bland annat risk för akut hjärt-kärlsjukdom, minskad bentäthet och försämrad neurokognitiv prestation.
Karoline Aebi-Popp (Schweiz) påpekade att det är svårt att få kvinnor som lever med hiv att engagera sig i forskning, och att detta kan handla om de komplexa utmaningar samt ansvarsbördan som många kvinnor upplever. Det kan också handla om att vården eller forskarna saknar medvetenhet och kunskap om kulturellt anpassade insatser, samt att kvinnor i målgruppen känner oro kring stigma och sekretess. Graviditet kan också vara en faktor som påverkar medverkan i forskning, och likaså praktiska hinder såsom ekonomi, geografiskt avstånd och barnansvar.
Aebi-Popp betonade att det behövs mer forskning som inriktar sig på kvinnor för att vården ska ha möjlighet att ge bästa möjliga vård till kvinnor som lever och åldras med hiv.
Vårdgivarnas ansvar i bekämpandet av stigma
Ett område kring kvinnor och hiv som ägnades uppmärksamhet under rubriken ”Bridging the Gap”, var läkarnas ansvar för att anpassa insatserna till varje kvinnas behov genom personcentrerad vård. Susanne Cole (Storbrittannien) påpekade att stigma (både externt stigma och självstigma) påverkar kvinnors möjlighet att vara öppna med sin hivstatus även i dag, 40 år efter hivepidemins början. Hon betonade att eliminerandet av hiv är beroende av att hivstigma elimineras, och att läkarna spelar en stor roll i den processen. Ett stigmasänkande bemötande börjar med att läkaren ser varje kvinna som en individ genom att lyssna på henne, ställa frågor, samt acceptera och respektera det hon säger och vill, sade Susanne Cole. Läkare uppmanades att få all kontakt med kvinnor som lever med hiv att räknas (”make every contact with WLHIV count”).
Vidare lyftes att behandlande hivläkare, kliniker, forskare, akademiker, läkemedelsaktörer och kvinnor som själva lever med hiv måste samtala och samverka med varandra för att kvinnor som lever med hiv ska få adekvat information, verktyg, tillgång till mediciner samt anpassad vård. Jovana Milic (Italien) betonade att läkare inte bör tänka att ”one treatment fits all” utan att individanpassad behandling är absolut nödvändigt. En sådan individanpassning kan till exempel handla om individuell screening för samsjuklighet, individualiserade läkemedelsregimer som beaktar behov för både prevention och behandling, samt individanpassad livsstilshantering.
Läkare uppmanades rent konkret att screena, bevaka och/eller fråga kvinnor som lever med hiv om: klimakteriesymptom; menstruationsmönster; bentäthet; kardiovaskulär risk; diabetes; mental hälsa; vikt; och blodtryck.
Viktiga frågor för kvinnor som lever med hiv
Karoline Aebi-Popp (Schweiz) hade identifierat vilka problem som kvinnor som lever med hiv oftast adresserar. Ett område handlar om graviditet och moderskap. Många kvinnor har funderingar kring U=U (smittfri hiv) och medicinanvändning under graviditet, och även kring amning. Ett annat område är klimakteriet. Kring det finns bland annat frågor om riktlinjer för klimakteriebehandling för just hivpositiva kvinnor, samt läkemedelsinteraktioner. Relaterat till klimakteriet finns också oro kring viktökning och huruvida olika behandlingsalternativ påverkar det.
Ett stort område som omfattar många olika aspekter är psykosocial hälsa. Det kan handla om relationer/partnerskap, öppenhet (kring hivstatus), stigma och diskriminering. Det lyftes också som viktigt att förstå hur olika livssituationer påverkar kvinnor som lever med hiv, exempelvis i samband med sexarbete, droganvändning och hemlöshet. Även ålder, mental hälsa och funktionsnedsättning är faktorer som kan påverka hivpositiva kvinnors upplevelser.
U=U och smittfri hiv – gäller det även för kvinnor?
Kampanjen ”U=U” eller ”Undetectable=Untransmittable” lanserades 2016. Den går ut på att behandlad hiv är smittfri hiv, och baseras på ett konsensusuttalande där det bland annat står att: ”Personer som lever med hiv på ART med en odetekterbar virusmängd i blodet har en försumbar risk för sexuell överföring av hiv” (”People living with HIV on ART with an undetectable viral load in the blood have a negligible risk of sexual transmission of HIV”). Över tusen organisationer och ett antal framstående hivläkare och forskare från hela världen har skrivit under konsensusuttalandet och det finns överväldigande bevis för att behandlad hiv inte överförs vid sex. Men vad gäller för graviditet och amning?
Ellen Moseholm (Danmark) informerade om att det finns bra bevis för att hiv inte överförs under graviditet om mamman har en välfungerande behandling (som innebär att hon har färre än 50 viruskopior/ml blod innan graviditeten och att denna nivå bibehålls under hela graviditeten). Enligt Moseholm finns det allt fler bevis som stöder att U=U eller smittfri hiv även kan gälla vid amning. Då gäller att mamman har stått på hivbehandling i mer än 6 månader, att virusmängden är odetekterbar från före graviditeten och att den förblir det under hela graviditeten och amningsperioden.
Studier gjorda i flera länder, både i Europa, Asien och Afrika, har visat lovande resultat kring överföring från mor till barn vid amning. Trots de lovande resultaten finns det fortfarande många aspekter som bör beaktas, men konsensus på konferensen var att amning skulle diskuteras med mamman så tidigt som möjligt under graviditeten, i syfte att utbilda henne om riskerna och fördelarna. Det betonades också att mamman ska få stöd i det beslut hon tar, oavsett om hon väljer att amma eller inte. Om mamman väljer att amma, rekommenderas en månatlig uppföljning under hela amningsperioden, enligt Alasdair Bamford och Angelina Namiba (Storbritannien). Att diskutera amning med mamman ger henne möjlighet att fatta ett informerat beslut samtidigt som det visar att vården respekterar henne, sade Gillian Letting (Storbritannien).

Har du frågor kring kunskapsnätverkets bevakning av EACS 2021 eller innehållet i ovan text? Kontakta oss på info@kunskapsnatverk.se.
På EACS-konferensens hemsida du läsa mer om EACS och konferensen i stort.
Hiv och amning – är ”harm reduction” ett alternativ i Sverige?
I svenska smittskyddsblad står det att kvinnor med hiv inte ska amma, och det öppnas inte för några undantag kring det. Detta trots att stora studier, som till exempel PROMISE-studien, pekar på att risken för överföring vid amning är under 1% när mamman står på fungerande hivbehandling. Varför har Sverige hårdare riktlinjer än andra länder? Väger den låga risken att få hiv tyngre än alla fördelar med amning? Den 20 oktober anordnade PG och kunskapsnätverket ett seminarium där dessa och andra frågor diskuterades.
Seminariet inleddes med ett bildspel som innehöll citat från kvinnor som lever med hiv och som fött barn. Ett av citaten var:
”Känslan av att bli berövad vad som ska vara det mest naturliga som finns i denna värld. Vi blir berövade rätten att amma, utan att man egentligen kan säga varför”
Ronja Sannasdotter, kommunikatör på Posithiva Gruppen, introducerade seminariet och informerade om att EACS (European AIDS Clinical Society) uppdaterade sina riktlinjer 2017 med ett tillägg kring stöd till hivpositiva kvinnor som väljer att amma, och att ett liknande tillägg gjordes i USA:s riktlinjer 2018. Även i Storbritannien och Norge har man lagt till information som förtydligar vilka rutiner som gäller när kvinnor med hiv ammar trots den generella rekommendationen att inte göra det. Att öppna för samtal kring amning, samt att se till att hivpositiva mammor som ammar, liksom deras barn, får den extra uppföljning som behövs för att amningen ska bli så säker som möjligt, är exempel på harm reduction (”skademinimering”) i praktiken. Vad finns det för hinder för att göra på samma sätt i Sverige?
Nationell kartläggning kring information om amning
Våren 2021 genomförde Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv en nationell kartläggning kring modersmjölkersättning, information om amning och donerad bröstmjölk i Sveriges 21 regioner. Representanter från regionerna fick följande frågor:
- Erbjuds ekonomisk ersättning för eller tillhandahålls modersmjölkersättning till mammor med hiv/deras barn? Hur ser i så fall rutinen för detta ut?
- Ges någon information om amning till (blivande) mammor som önskar amma trots rekommendationen om att inte amma? Hur hanterar ni frågan när mammor med hiv väljer att amma?
- Vilka nyfödda barn har rätt till donerad bröstmjölk i regionen? Har det diskuterats huruvida barn till mammor med hiv kan erbjudas donerad bröstmjölk, och vilka är ev. hinder för detta?
Ane Martínez Hoffart, projektledare på Posithiva Gruppen, presenterade resultaten från kartläggningen. Hon berättade kort om svaren som kommit in på frågorna ett och tre, och lade sedan mer fokus på svaren på fråga två som handlade om hiv och amning.
Gällande fråga ett, kring ekonomisk ersättning eller tillhandahållande av modersmjölkersättning, framkom av kartläggningen att detta erbjuds i regionerna Stockholm, Uppsala och Gotland. I Stockholm och Gotland delas själva modersmjölkersättningen ut medan man i Uppsala erbjuder ekonomisk ersättning för modersmjölkersättningen. I region Jönköping uppgavs att man kanske ska ta fram en modell liknande Stockholms. När kartläggningen genomfördes var det alltså 3 av 21 regioner som erbjöd ekonomisk ersättning eller som tillhandahöll modersmjölkersättning till mammor med hiv/deras barn.
Gällande fråga tre, kring möjligheten att erbjuda barn till mammor med hiv donerad bröstmjölk, var det inga av Sveriges regioner som hade erfarenhet av att ha erbjudit det. I de flesta regioner svarade man att donerad bröstmjölk endast kan erbjudas prematura och svårt sjuka barn, och ett tydligt hinder för att erbjuda donerad bröstmjölk till fler är att det är en bristvara, vilket påpekades i över hälften av regionerna. Några lyfte även att logistiska svårigheter kring att erbjuda donerad bröstmjölk utanför sjukhuset/BB/neonatalavdelningen kan vara ett hinder, exempelvis med tanke på journalföring, donatoruppgifter, kvalitetssäkring, pastörisering och förvaring. I de fyra regionerna Västmanland, Skåne, Västra Götaland och Gävleborg hade man en något öppnare inställning till att erbjuda donerad bröstmjölk till barn till mammor med hiv ”i teorin” eller ”i viss mån” (tex. på BB).
Sedan berättade Ane om svaren på fråga två som handlade om vilken information kring amning som ges till kvinnor med hiv som önskar amma, samt vilken rutin som gäller för mammor som väljer att amma trots rekommendationen att inte göra det. Det var inga av regionerna som uppgav att de hade informerat om amning till kvinnor som önskade amma. I Stockholm uppgavs att ”hypotetiska samtal” har förts inom ramarna för att amning inte är tillåtet. Inga av regionerna hade heller någon rutin för uppföljning av hivpositiva mammor som väljer att amma. Trots att frågan som ställdes till regionerna handlade om vilken information om amning som ges till hivpositiva mammor som önskar amma, så var det många (tolv av regionerna) som svarade på frågan genom att betona att kvinnor inte får amma, att det inte är tillåtet, eller att det är en ”icke-fråga”.
I över hälften av regionerna (elva stycken) informerade regionernas representanter om att man inte upplever att kvinnor med hiv önskar amma när rekommendationerna ser ut som de gör. Sedan fanns det fem regioner som var öppna för samtal eller undantag kring amningen, men de flesta av dessa uttalade sig hypotetiskt, exempelvis ”Mammor har hittills följt rekommendationen att inte amma vad jag vet. Men om en kvinna ändå valde att amma är hon välkommen att kontakta vår amningsmottagning för råd som alla andra”. Den något öppnare inställningen till samtal kring amning hittades i regionerna Västerbotten, Uppsala, Örebro, Norrbotten och Östergötland.
Juridiska aspekter av hiv och amning – är amning verkligen ”förbjudet”?
I svaren från regionerna var det många som betonade att kvinnor med hiv inte får amma, och det hänvisades till olika källor som reglerande för just det (bland annat smittskyddslagen, ”skyddsplikten”, ”rekommendationen”, ”rekommendation enligt Socialstyrelsen” och ”INFPREGs rekommendationer”). Karin Laine, jurist på Posithiva Gruppen, medverkade i seminariet för att reda ut vad som gäller kring hiv och amning rent juridiskt.

Hon började med att tydliggöra att amningsförbudet inte är en förhållningsregel. Enligt Smittskyddslagen utgörs förhållningsreglerna av åtta särskilda moment, eller punkter, som innehåller förbud och skyldigheter för den som lever med exempelvis hiv. Bland de här åtta momenten finns inte amningsförbud med. I förarbetena till smittskyddslagen framgår det att det fanns förslag om att slopa förhållningsreglerna helt och hållet och i stället ge behandlande läkare skyldighet att anmäla patienter till smittskyddsläkaren om de inte iakttog de försiktighetsåtgärder som krävs för att skydda andra människor mot smitta. Detta förslag sa man nej till, eftersom man menade att det var viktigt att stärka den enskildes ställning och minska risken för godtycke. Amning nämns inte någonstans i Smittskyddslagen eller i förarbeten till lagen, men finns ändå med i smittskyddsbladen kring hiv.
I smittskyddslagen finns dock en bestämmelse i andra kapitlet andra paragrafen som statuerar skyldigheterna för personer som lever med sjukdom. Den lyder:
Den som vet eller har anledning att misstänka att han eller hon bär på en smittsam sjukdom är skyldig att vidta de åtgärder som krävs för att skydda andra mot smittrisk.
Karin berättade att skrivningen ”vidta de åtgärder som krävs” lägger ett stort ansvar på den enskilda individ som bär på sjukdom. Men vad betyder det egentligen i praktiken? Är det samma sak som ett amningsförbud? Om man ska begränsa människors friheter så ska det ske tydligt i lag, exempelvis som i förhållningsreglerna, förklarade Karin. Det kan i lag lämnas ett bemyndigande till regering att utkomma med förtydliganden i en förordning, men inte heller Smittskyddsförordningen tar upp amning. Smittskyddslagen ger även bemyndigande till Folkhälsomyndigheten att utkomma med föreskrifter gällande vissa områden, men det finns ingen föreskrift om amning. I Folkhälsomyndighetens kunskapsunderlag ”Smittsamhet vid behandlad hivinfektion” framkommer visserligen ett amningsförbud, men ett kunskapsunderlag är inte juridiskt bindande. Inte heller smittskyddsbladen har någon juridiskt bindande effekt, förtydligade Karin.
Karin avslutade med att säga att det korta svaret är att det kanske går att utläsa ett amningsförbud i Smittskyddslagen enligt 2:2, men att det är inte helt klart.
Ane ställde en följdfråga kring att en del personer inom vården ju informerar patienter om att amning är förbjudet, och hur Karin som jurist tänker kring det. Hon svarade att det faktum att vårdpersonal säger det och dessutom hänvisar till olika källor kring det, kanske speglar det hon just sagt: att det är lite oklart vad som egentligen gäller och varför.
Konsekvenser av att amma, informera eller ge undantag från rekommendationen
Det faktum att ett amningsförbud inte framgår i klartext av lagtexterna innebär inte att hivpositiva kvinnor som ammar är säkra mot att åtalas enligt brottsbalken. Karin berättade att det inte finns något brott i den svenska strafflagstiftningen som är direkt kopplat till hiv, men att Sverige har en lång tradition av att åtala personer som lever med hiv, vilket går emot gällande rekommendationer från exempelvis FN.
I fall där hiv inte har överförts så är det brottet ”framkallande av fara för annan” som kan bli aktuellt. Det är inte ett brott som kräver uppsåt, men det kräver oaktsamhet. Man kan lite förenklat säga att det handlar om att man ska ha varit medveten om risken för överföring, förklarade Karin. Det måste ha varit så kallad ”konkret fara” för att överföring ska ske, och det handlar lite förenklat om hur sannolikt något är. Hur skulle en domstol se på en risk som är 0,3–0,6 procent (siffror enligt PROMISE-studien) vid amning? Är det samma sak som sannolikt? Eller är risken minimal och acceptabel? Det vet vi inte, eftersom ett liknande fall inte har prövats av svensk domstol.
Gällande vårdpersonal generellt sade Karin att det är svårt att se något hinder alls mot att informera om amning. Både om varför det inte är rekommenderat och hur det bör göras av någon som av någon anledning väljer att amma. Karin jämförde med att informera om hur man injicerar droger säkert: det är olagligt att använda droger, men vårdpersonal som berättar om hur man gör det på säkrare sätt begår inte något brott.
Gällande hivläkare specifikt, ser inte Karin heller där någon juridisk konsekvens av att informera om för- och nackdelar med att amma och inte amma. I förarbetena till Smittskyddslagen står det att det är upp till den behandlande läkaren att göra individuella bedömningar och anpassningar av förhållningsreglerna. Eftersom vi konstaterat att amning inte ens är en förhållningsregel tycker jag att behandlande läkare har ännu större möjlighet att göra en individuell bedömning kring amning, avslutade Karin.
Erfarenheter och utveckling kring hiv och amning i Storbritannien: Angelina Namiba
Angelina Namiba var inbjuden till seminariet för att prata om hur man arbetat med amningsfrågan i Storbritannien samt hur de brittiska riktlinjerna utvecklats över tid. Angelina Namiba är projektledare, grundare och ”co-director” för 4M eller Mentor Mothers-nätverket och har gedigen erfarenhet inom hiv- och SRHR-arbete. Hon kommer ursprungligen från Kenya men har bott i Storbritannien i 32 år. Hon fick sin hivdiagnos för 28 år sedan, och fick en dotter fem år efter det. Angelina började med att berätta om 4M-nätverket (läs mer här), och tipsade om en webbinarie-serie som nätverket publicerat. Nyligen anordnade 4M-nätverket ett webbinarium kring hiv och amning i samarbete med ICW i USA.
För att ge lite bakgrundsinformation berätta Angelina att risken för hivöverföring vid amning när mamman inte står på hivbehandling är ungefär 1 av 6. När mamman står på behandling minskar risken för överföring drastiskt, men risken är inte noll. Studierna som handlar om U=U eller att välbehandlad hiv inte kan överföras vid sex, kan inte utan vidare överföras till amning, eftersom det saknas forskning på ART-nivåerna i bröstmjölk, men även för att man i vissa studier sett att överföring har skett vid amning trots att mamman haft låga virusnivåer. Angelina visade siffror från en studie av Bispo et. al samt PROMISE-studien som visar hur risken för överföring vid amning ser ut när mamman står på välfungerande hivbehandling (1,08% respektive 0,3% vid sex månader, 2,93% respektive 0,6% vid 12 månader).
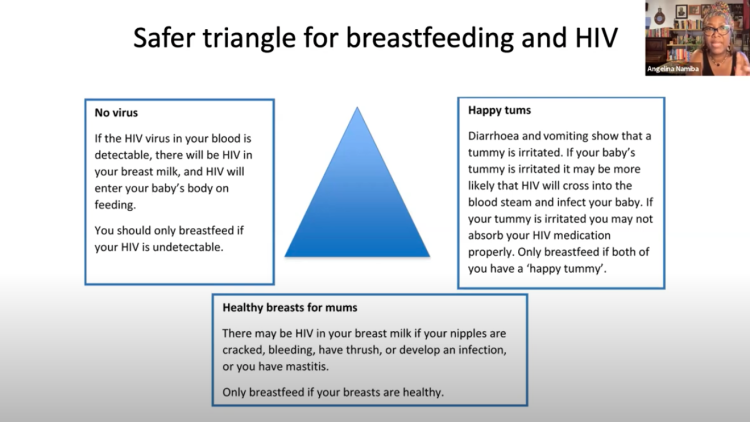
Gällande riktlinjerna kring amning i Storbritannien berättade Angelina att de fram tills 2010 var stränga och uteslutande rekommenderade att barn till mammor med hiv skulle få modersmjölkersättning. I dagens riktlinjer betonas fortfarande att modersmjölkersättning är det säkraste sättet för hivpositiva mammor att mata sina bebisar, men det lyfts även att det kan innebära ekonomiska och psykologiska konsekvenser för kvinnor att avstå från amning. Vidare står det att kvinnor som har en välfungerande hivbehandling och som är följsamma och som väljer att amma kan stödjas i att göra det, men att de bör informeras om den låga risken för överföring vid amning samt om kravet på extra klinisk uppföljning av både mamman och barnet. I nuläget innebär denna extra uppföljning att mamman och barnet kommer in för provtagning varje månad och två månader efter att amningen upphört, berättade Angelina. Hon visade även upp modellen ”the safer triangle för breastfeeding and HIV” som tagits fram som del av riktlinjerna för att göra amningen så säker som möjligt.
Som tillägg till själva riktlinjerna har BHIVA (British HIV Association) tagit fram två detaljerade broschyrer riktade till mammor som ammar respektive vårdpersonal som stödjer kvinnor som ammar. Du hittar broschyrerna här.
Vad är det som lett fram till att riktlinjerna i Storbritannien fått ett tydligare ”harm reduction”-perspektiv sedan 2010? Angelina berättade att 2010 var året då BHIVA för första gången gick ut och sade att kvinnor med välbehandlad hiv kunde stödjas i att amma, men att vändpunkten kom 2012 när de skriftliga riktlinjerna ändrades. Ändringen skedde dels mot bakgrund av ny forskning och data kring sannolikheten för överföring, men också på grund av insikt om konsekvenser för kvinnor som inte ammade, exempelvis i ljuset av våld i nära relationer och anknytning till barnet.
Även förståelsen för att några kvinnor kommer amma oavsett hur rekommendationen ser ut, och att det då är tryggast för både mamman och barnet att de får stöd och uppföljning kring det, var en faktor som bidrog till att riktlinjerna ändrades. Sedan fanns det även en rörelse av kvinnor med hiv som önskade amma sina barn, och läkarna lyssnade på deras röster, berättade Angelina. Den senaste ändringen i riktlinjerna gjordes 2018, när broschyrerna och riktad information kring amning till både mammor och vårdpersonal publicerades. Angelina tror att riktlinjerna kommer fortsätta utvecklas i takt med att det samlas in mer data kring de hivpositiva kvinnorna som valt att amma i Storbritannien och andra västländer.
Angelina avslutade sin presentation med att påminna om att förutom att vara patienter, är kvinnor med hiv även läkare, sjuksköterskor, lärare och aktiva medborgare, som är kapabla och autonoma. De behöver få tydlig information kring risker och fördelar med amning, och sedan måste man lita på att de fattar informerade beslut baserat på vad som är bäst för dem själva och deras familjer.
Erfarenheter och utveckling kring hiv och amning i Norge: Kristin Næss-Andresen
Inbjuden till seminariet var även koordinator och seniorbarnmorska vid Oslo Universitetssjukhus, Kristin Næss-Andresen, som varit involverad i arbetet med utformandet av riktlinjerna kring hiv och amning i Norge. Kristin började med att berätta att hon utöver att arbeta på förlossningsavdelningen koordinerar en interdisciplinär arbetsgrupp som följer upp kvinnor som lever med hiv genom graviditet och förlossning. Hon samtalar med alla gravida kvinnor som lever med hiv kring graviditetsvecka 18. I Norge föds ungefär 20 barn till kvinnor som lever med hiv per år, och 2020 föddes 8 barn, berättade Kristin.
Gällande de norska riktlinjerna berättade Kristin att man i Norge, i linje med WHO och europeiska riktlinjer, rekommenderar att mammor som lever med hiv ger sina barn modersmjölkersättning. Men, om kvinnan väljer att amma, ska vården stödja henne i det valet, under vissa förutsättningar. Läkaren, infektionsavdelningen och gynekologisk avdelning ska kopplas in, och kvinnan ska stå på behandling samt ha omätbara virusnivåer. Efter förlossningen ska mamman och barnet följas upp regelbundet, både medicinskt och socialt, berättade Kristin. Du kan läsa de norska riktlinjerna här (om amning på sidan 34–35).

2017 ändrades den norska brottslagstiftningen så att personer som lever med hiv och som vidtagit adekvata åtgärder (på norska ”adekvate grep”) för att hindra hivöverföring, såsom att använda kondom eller att ha en välfungerande hivbehandling, inte kan åtalas. Ändringen innebar en liberalisering jämfört med den tidigare lagen, som kriminaliserade att mammor med hiv ammade sina barn, berättade Kristin. Hon lade dock till att barnperspektivet inte är helt tydligt, eftersom bebisar inte kan ge samtycke.
Kristin var även tillfrågad att informera om hälsomässiga fördelar med amning. Innan hon började sin dragning kring det, betonade hon att också bebisar som flaskmatas blir väldigt fina barn. Amning gör att spädbarn får all den näring de behöver för att växa och utvecklas. Bröstmjölk har den ideala sammansättningen av fett, socker, vatten och protein som barn behöver. Modersmjölken innehåller även antikroppar som stärker barnets immunförsvar. När man ammar frigörs hormoner som stärker bandet mellan mamma och bebis. Hormonerna oxytocin och prolactin gör att mamman känner sig mer avslappnad och även mer uppmärksam på barnet. Oxytocin kan dock även frigöras genom hudkontakt, tillade Kristin.
Vidare sade hon att amning kan motverka blödningar efter förlossning, samt ha en preventiv effekt mot ny graviditet genom utebliven ägglossning. I studier har man sett att amning kan ge mamman skydd mot vissa cancerformer såsom bröstcancer, och att barn som ammas har mindre astma och allergier. Slutligen är det gratis och praktiskt att amma, vilket är en fördel, belyste Kristin.
Vilka rekommendationer kunde Kristin ge baserat på erfarenheterna från Norge? Hon berättade att endast två kvinnor där har börjat amma, och att två kvinnor har behövt avsluta amningen på grund av blödande bröstvårtor respektive lågt blodsocker hos barnet. Kristin betonade att flaskmatning bör ligga kvar som primär rekommendation, men att modersmjölkersättningen måste vara gratis. Hon rekommenderade att diskussioner kring amning/flaskmatning påbörjas tidigt i graviditeten, och berättade att man i Norge kommer börja dela ut en broschyr kring hiv och amning till kvinnor som önskar amma. Kristin avslutade med en uppmaning om att följa WHO:s och europeiska aktörers riktlinjer på området för att säkerställa bästa möjliga behandling för mammor och barn.
Panelsamtal: är harm reduction ett alternativ i Sverige?
Efter presentationerna anordnades ett panelsamtal där tidigare talare medverkade tillsammans med ytterligare tre gäster: David Edenvik (biträdande smittskyddsläkare i Region Jönköpings län), Johan Nöjd (smittskyddsläkare i Region Uppsala) och Vendela Hagås (barnsjuksköterska och familjeterapeut vid Astrid Lindgrens barnsjukhus). Den första frågan som ställdes till panelen handlade om vad det är som hindrar oss i Sverige från att göra på samma sätt som i England och Norge, alltså att öppna upp för samtal och information kring amning, samt etablera rutiner för uppföljning av kvinnor som väljer att amma.
David informerade om hur man ser på amningsfrågan från ”smittskyddsläkarhåll” – och betonade att det inte finns något sådant som ”säker amning” eftersom det fortfarande finns risk för överföring av hiv. Han påpekade att andra studier än PROMISE-studien visar på högre risk för överföring än 0,5%. Eftersom osäkerhet och överföringsrisk finns kvar ligger det långt fram att gå vidare i processen och ändra rekommendationerna på samma sätt som i England och Norge, sade han. Han betonade också att Sverige har en tradition av relativt sträng smittskyddslagstiftning, och att detta har varit framgångsrikt i bekämpandet av andra sjukdomar såsom klamydia.
Johan höll med David att den viktigaste punkten är just smittrisken, och att vi inte riktigt vet vad som gäller gällande överföringsrisken. Tack vare PARTNER-studierna bedömer jurister i Sverige i dag att 2:2 i smittskyddslagen inte har ”bärighet” vid oskyddat sex för personer med välbehandlad hiv. Motsvarande underlag finns dock inte gällande amning, och då gäller fortfarande ”skyddsplikten” gentemot barnet, sade Johan, som även har diskuterat frågan med smittskyddsjuristen på Smittskydd Stockholm, Peter Gröön. Hur enskilda läkare agerar om en hivpositiv kvinna uttrycker att hon vill amma kan variera, till exempel beroende på kontakten med patienten och patientens följsamhet, sade Johan. Han betonade att det samtidigt som det finns en skyddsplikt ju också finns en ”proportionalitetsprincip” inom lagstiftningen, och att det kanske inte är rimligt att koppla in exempelvis socialtjänsten eller andra myndigheter om en kvinna med välbehandlad hiv och god följsamhet väljer amma.
Vendela berättade att kvinnor som föder barn i region Stockholm får uppföljning från ett multidisciplinärt team på liknande sätt som i Norge, men att de måste förhålla sig till den svenska smittskyddslagstiftningen. Samtidigt betonade hon att de är öppna för en dialog kring dessa frågor framöver. Hon sade att hon funderat på om vårdpersonalen kanske borde prata med mammorna och familjerna om amning på ett annat sätt. Många föräldrar har påpekat att fokus hamnar på det praktiska kring att lägga ner amningen, och mindre på det intima, känslomässiga och stigmarelaterade, berättade Vendela. Hon påpekade också att många föräldrar läser på själva och följer utvecklingen på området, vilket skapar ett behov för mer samtal.
Mer än ”bara” lagstiftning: barnperspektiv och individuell bedömning
Frågan kring proportionalitet bollades vidare till Karin, som upprepade att paragraf 2:2 är väldigt generell, och att det ska vara tydligt reglerat om individens valfrihet ska begränsas. Trots att både regeringen och Folkhälsomyndigheten har möjlighet att komma ut med bindande föreskrifter har de inte gjort det, vilket också påverkar rättssäkerheten för den som får ett amningsförbud, eftersom ett amningsförbud inte går att överklaga såsom förhållningsreglerna gör. I amningsfrågan ”krockar” individens rättigheter med smittskyddsintresset, och det är inte självklart för mig som jurist att man ska hindra alla från att amma för att det finns en liten risk för överföring, sade Karin.
David menade att det faktum att amningen inte står med som förhållningsregel är en teknikalitet som beror på att smittskyddslagen är generell för alla smittsamma sjukdomar och att man inte ansåg att det fanns behov för att ha med det vid utformningen. Sedan lyfte han att seminariets fokus hamnade mycket på lagstiftningen och mindre på en för honom viktig aspekt som är barnperspektivet och att det finns en oskyddad individ med i bilden. Dels finns det risk för hivöverföring, dels för påverkan av medicinerna genom bröstmjölken, påpekade David. Om vi ska informera mammorna kan vi inte bara informera om det positiva utan också om de stora riskerna, sade han, och nämnde bland annat risk för ojämna virusnivåer efter förlossning och även ojämna nivåer av läkemedel i bröstmjölken. Fokus på barnet är viktigare än både lagstiftning och mammans önskemål i det här läget, avslutade David. Vendela kommenterade att barnperspektivet är centralt, och att föräldrar ju oftast vill sitt barns bästa, vilket i sig kan vara en anledning att öppna upp för samtal i större utsträckning.
En annan fråga handlade om de kvinnor som kommit i kontakt med Posithiva Gruppen som fått ”undantag” från rekommendationen att inte amma. Hur förhåller sig smittskyddsläkarna till det – hur resonerar de när undantag görs? Johan påpekade att undantag kanske inte är rätt ord att använda i sammanhanget, eftersom risken vid amning inte är försumbar. Däremot kan man prata om det praktiska som uppstår när en person säger att den vill amma, och då blir det ofta en riktning som den beskrivs i Storbritannien, att man inte vidtar repressiva åtgärder, sade Johan. Han lade till att det kan variera mellan olika smittskydd om de vill kalla patienten till samtal eller om de har dialog med den behandlande läkaren.
Medskick från Storbritannien och Norge
Efter att ha lyssnat på de andra talarna ville Angelina kommentera att ”tiderna förändras”. Hon ser Sverige i dag där Storbritannien var för några år sedan, och berättade att Storbritannien har gått längre baserat på den evidens som finns tillgänglig. Hon uppmanade aktörer i Sverige att gå igenom forskningen på området, ta lärdom av andra länder, samt bevaka WHO:s riktlinjer som ändras regelbundet. Angelina lyfte också vikten av att lyssna på vårdpersonal och på kvinnor som själva lever med hiv. Om riktlinjerna ska ändras är det viktigt att det görs tillsammans med kvinnorna som påverkas av dem, betonade Angelina. Hon påminde också om att mer information inte nödvändigtvis leder till att kvinnor väljer att amma – det handlar om att lita på att de kan fatta rätt beslut. Jag är en mamma med hiv, och jag skulle aldrig göra något som utsatte mitt barn för fara, sade Angelina.
Kristin reflekterade kring att dialogen med kvinnan kan bli ännu bättre, och tycker det att öppna upp för diskussion är ett tecken på respekt som speglar ens synsätt på hiv. Hon påminde också om att många av kvinnorna som föder barn i vår del av världen har ursprung i afrikanska och asiatiska ”low income countries” där andra WHO-riktlinjer kring amning gäller, och att det kan uppstå dilemman kring det.
Frågestund
I slutet av seminariet fick åhörarna möjlighet att ställa frågor. Alla frågorna kommer inte att återges i denna text, men finns i inspelningen nedan (1:23:00). En av frågorna som kom upp i frågestunden riktade sig till smittskyddsläkarna, och handlade om vad som gäller om en kvinna ammar – ska det anmälas till smittskyddsläkaren? Johan svarade att det nog är olika från läkare till läkare hur den agerar, och att det även kan variera beroende på rutinerna i den aktuella regionen.
David instämde och sade att infektionsläkare är ganska vana vid att personer bryter olika rekommendationer och förhållningsregler och att det då blir upp till den behandlade läkaren att bedöma vad som ska göras beroende på exempelvis faktiska risker. Vi kan prata om saker som inte är tillåtet också, och jag tror inte det är många som skulle kontakta smittskyddet som första åtgärd utan först pratar man med patienten om risker och anledningar, sade David. Om det gäller en person som inte står på välreglerad hivbehandling tycker jag dock man är tvungen att meddela smittskyddet då det finns en uppenbar risk för smitta, sade han.

Nedan kan du titta på en inspelad version av seminariet:

Har du frågor eller funderingar kring seminariet eller hiv och amning? Kontakta oss gärna på info@kunskapsnatverk.se
En helg om att vara ung med hiv och om ledarskap
I augusti åkte Ung & Hiv ut i Stockholms skärgård för en helg med fokus på att leva med hiv, personliga berättelser, ledarskap och mindfulness.

Under helgen fick vi möjlighet att utbyta erfarenheter kring bland annat hur det är att leva med hiv och att berätta om sin hiv för andra, ta del av en föreläsning om hivforskning samt en workshop om att behöva ta mediciner varje dag. Vi gjorde även teambuildingövningar, spelade sällskapsspel, sjöng karaoke, simmade och tränade mindfulness. Helgens aktiviteter anpassades för att på bästa möjliga sätt följa Folkhälsomyndighetens dåvarande rekommendationer kring coronaviruset.
De flesta deltagare kom från Stockholm, men några var även från andra delar av landet. Samtliga deltagare åkte buss till hotellet från Stockholm city och efter check-in samlades vi i konferensrummet och gjorde övningar för att lära känna varandra bättre. Alla fick dessutom uttrycka vilka förväntningar de hade på helgen. Såhär såg de ut:
- Dela erfarenheter
- Få mer information om hiv
- Få mer information om läkemedel för hiv
- Träffa nya människor och skaffa vänner
- Få en ökad självkänsla
- Få utrymme för självreflektion
- Öva på att uttrycka tankar och känslor
- Ha meningsfulla konversationer
- Ha kul, äta god mat och simma
Efter middagen fick man berätta om sin personliga erfarenhet kring att leva med hiv. Det var självklart frivilligt att göra det, men de flesta delade med sig, och de som inte hade lust att göra det just då, fick ändå vara med och lyssna. Samtalet blev längre än vi tänkt och det dök upp många intressanta frågor. Dagen avslutades med sällskapsspel.
 Lördagen inleddes med mindfulness och en föreläsning med basfakta om hiv och forskning på området. Det var Pernilla Albinsson, sjuksköterska på Infektionsmottagning 2 (Huddinge Sjukhus) som föreläste och svarade på frågor kring hiv utifrån ett medicinskt perspektiv. Pernilla höll dessutom i en workshop om att behöva ta mediciner varje dag. Vi delades in i grupper och diskuterade kring hur det är att äta mediciner och dela med oss av tips och råd kring det. Några tips som deltagarna gav varandra för att komma ihåg medicinerna och ha så bra följsamhet som möjligt var att:
Lördagen inleddes med mindfulness och en föreläsning med basfakta om hiv och forskning på området. Det var Pernilla Albinsson, sjuksköterska på Infektionsmottagning 2 (Huddinge Sjukhus) som föreläste och svarade på frågor kring hiv utifrån ett medicinskt perspektiv. Pernilla höll dessutom i en workshop om att behöva ta mediciner varje dag. Vi delades in i grupper och diskuterade kring hur det är att äta mediciner och dela med oss av tips och råd kring det. Några tips som deltagarna gav varandra för att komma ihåg medicinerna och ha så bra följsamhet som möjligt var att:
- Ha med sig mediciner i en liten dosa eller ask på sin nyckelring för tillfällen när något spontant eller spontant händer och man inte har tillgång till sin medicinburk.
- Sätta ett larm i mobilen för att komma ihåg att äta medicinerna.
- Koppla ihop att ta medicinerna med en annan vardagsrutin.
- få stöd av personer i sin närhet, som familj eller vänner, genom exempelvis påminnelser om att ta sin medicin eller genom känslomässigt stöd när att äta mediciner känns jobbigt.
Efter workshoppen hade vi en aktivitet som kallades för Hälsohöjare. Vi var utomhus och fick lösa och hitta svar på olika utmaningar. Sedan hade vi en lite längre paus och flera deltagare valde att spendera den i vattnet.
Folkhälsomyndigheten publicerade i december 2020 en studie om sexuell hälsa hos unga med hiv i Sverige. Under helgen höll vi en workshop där vi diskuterade några av studiens resultat. Deltagarna fick reflektera kring resultaten samt ge förslag på hur vi kan förbättra villkoren för målgruppen. Vi tog exempelvis upp att endast 39% av de deltagare som var med i studien upplever att de är så öppna med sin hiv som de skulle vilja vara. För att förbättra detta gav deltagarna följande förslag:
Det bör finnas mer kunskap om hiv i samhället och vad det innebär att leva med hiv idag. Det kan man exempelvis göra genom
- bättre utbildning om hiv i skolor och hälso-och sjukvård
- att vi som lever med hiv blir ambassadörer för att sprida kunskap om det i samhället (om vi vill och kan).
Hivorganisationer måste synas mer i samhället genom att
- anordna evenemang för hivnegativa och sprida information om hiv.
- ha fler kampanjer
- erbjuda hivtestning
17% av deltagarna i studien hade varit utsatta för psykiskt våld under de senaste 12 månaderna. Andelen var högre bland tjejer (21%) än killar (15%). Dessutom så uppgav 33% av tjejerna i studien att de är så öppna med sin hivstatus som de skulle vilja vara, jämfört med 44% bland killarna. För att förbättra hivpostiva tjejers levnadsvillkor i Sverige gav deltagarna följande förslag:
- Genomföra kampanjer som visar tjejer och inte bara män som har sex med män.
- Göra information om hiv mer tillgänglig för tjejer.
- Hivorganisationer bör delta i de forum där tjejer med hiv finns.
På kvällen hade vi ett gruppsamtal om hur det är att berätta om sin hiv för andra.Deltagarna delade med sig av när de hade berättat för någon och hur det gick samt delade med sig av tips på hur man kan göra det, förstås med förutsättningen att det som funkar för någon av oss inte nödvändigtvis funkar för andra. Fokus låg på att berätta för en person man dejtar.
Lördagskvällen avslutades med en mycket uppskattad karaoke. Det hade vi egentligen inte planerat för, men det var bara vi på hotellet den kvällen och konferensrummet vi var i var utrustat med mikrofon och högtalare, perfekt för en karaokekväll!
Söndagen inledes med mindfulness och en lärorik workshop om ledarskap som Posithiva Gruppens volontär från Europeiska Solidaritetskåren, Kir Belous, höll i. Vi fick information om vad ledarskap är, varför det är viktigt samt på vilket sätt man kan bli en bra ledare. Kir berättade om en man i USA, Robert Suttle, som dömdes till fängelse för att ha haft sex med en hivnegativ person som han var i ett förhållande med. Detta trots att han hade en välinställd behandling och inte kunde överföra hiv vid sex.
Robert har efter detta delat med sig av sin erfarenhet och på så sätt uppmärksammat frågan för att få till en förändring i lagstiftningen. Kir menade att det är ett exempel på ett sätt att återta makten över sitt eget liv, vara en ledare och inspirera andra samt bidra till en positiv förändring.
Deltagarna fick under workshopen även reflektera kring sina styrkor och svagheter samt ge exempel på personer som de tycker är bra ledare.

Efter workshopen fick vi reflektera över helgen, gå igenom listan på förväntningar som vi skrev i början och se om alla var uppfyllda. Innan vi åkte hem fick deltagarna även fylla i en utvärdering.
Nedan kan du läsa exempel på vad vi tog med oss från helgen och vad vi tyckte var bra:
”Jag fick en ny vän som har samma problem … Jag har aldrig känt mig så här förut. Jag har aldrig haft så här kul.”
”Jag fick mycket ny information om hiv-livet, hittade en ny vän och hade det bra”.
”Socialisera. Träffa nya människor. Dela erfarenheter. Fann mig själv.”
”Jag lärde mig mycket om hivmedicin och nya behandlingar. Dessutom träffade jag nya människor, vi delade erfarenheter. För mig var det riktigt bra att träffa människor i samma situation.”
”Jag fick veta om nya behandlingar som får mig att hoppas att jag inom en snar framtid inte kommer äta medicin varje dag fram till slutet av mitt liv.”
“Maten på hotellet. Närheten till badvatten. Pernillas samtal. Samordnarnas tålamod och öppenhet. Gruppens mångfald. No alcohol-policyn. Integrering av forskning i programmet.”
”Jag kommer att ta med minnet av att träffa människor från olika länder och den information och det stödet som ni ger oss.”
”Jag tror att jag vet mer om hiv och mediciner nu.”
”Jag tar med mig många fina känslor.”
”Nya sociala kontakter och ’reignited’ social kompetens, drivkraften att göra förändringar i mitt liv, utrymmet för självreflektion.”
Psykosocialt stöd – en rättighet för personer som lever med hiv
Vilket psykosocialt stöd har jag rätt till som kvinna med hiv? Vilka ämnen kan jag ta upp med kuratorn och vad kan jag få hjälp med av min hivmottagning? Det är frågor som återkommande lyfts av kvinnor som kunskapsnätverket kommer i kontakt med. Den 28 september bjöds två kuratorer in till en temakväll för att svara på frågor och berätta om psykosocialt stöd inom hivvården.
Text: Ronja Sannasdotter, Posithiva Gruppen
Kuratorerna som var inbjudna till temakvällen var Ellen Mattisson och Emma Edling, som jobbar på Infektionsmottagning 2 på Karolinska sjukhuset i Huddinge i Stockholm. Kuratorerna på Infektionsmottagning 2 har återkommande samverkan med patientorganisationer, liksom med Smittskydd Stockholm, Mentorsprogrammet för unga som lever med hiv, berörda myndigheter och övrig hälso- och sjukvård, som exempelvis psykiatrin.

Ellen och Emma började med att säga att det psykosociala stöd som erbjuds inom hivvården är lagstadgat. Man har alltså rätt till det och man har även rätt till tolk när man får stödet. Alla som får en hivdiagnos får träffa en kurator vid infektionskliniken minst en gång. Emma berättade att det sedan beror på individens behov om man fortsätter.
Vissa känner att de behöver prata med kurator flera gånger precis efter hivbeskedet. Det kan även vara så att behov uppkommer senare och då kan ens läkare eller sjuksköterska remittera till en kurator på kliniken. Det kan se lite olika ut på olika kliniker i landet, men på Infektionsmottagning 2 i Huddinge kan man även höra av sig direkt till kuratorerna och man kan alltid be sin sjuksköterska om att få träffa en kurator. Man behöver inte uppge skäl och det brukar inte vara lång väntetid. Vårdgarantin på 30 dagar gäller, men enligt Emma och Ellen brukar det sällan ta så lång tid.
Brett stöd med tystnadsplikt
Kuratorer har tystnadsplikt, precis som alla som arbetar inom vården. Tystnadsplikten sträcker sig långt, men det finns även något som kallas för anmälningsskyldighet vilket innebär att kuratorer får bryta tystnadsplikten vid vissa tillfällen. De måste till exempel göra en orosanmälan till socialtjänsten om de misstänker att ett barn far illa och till polisen om de misstänker att ett brott begåtts som kan ge fängelsestraff på mer än två år. Ellen betonade att de bara får ge informationen till dessa myndigheter, och inte till någon annan.
– Det är viktigt att känna till både att anmälnings- och tystnadsplikten finns för att man inte ska dela med sig av sådant som man sedan kan ångra att man berättat, men även för att veta att man har rätt till förtroende, sade Emma.
Stödet som kuratorer ger kan se olika ut beroende på vad man har för behov, men kan till exempel bestå av:
- samtalsstöd (ofta över längre tid, tex varannan vecka, och med ett tydligt mål).
- krishantering (ofta vid diagnos, men kan även komma långt senare eller bero på annat än själva hivdiagnosen).
- hjälp att söka fondmedel (pengar som man kan söka när man har en kronisk sjukdom. Läs mer under rubriken ”Stöd i utsatthet och ekonomiskt stöd” längre ner i texten).
- samhällsvägledning/stöd i kontakt med myndigheter som Försäkringskassan, hänvisning till patientföreningar eller remisser till psykiatri och vårdcentral.
Emma och Ellen gav exempel på teman som ofta kommer upp. Flera av de ämnen och problem som de möter i samtal med personer som lever med hiv är allmänmänskliga, men hiv kan göra att de blir tuffare att hantera.
– Allting är välkommet, sade Emma. Det kan vara skönt att vara i ett rum som man vet är fritt från dömande.
Stress kring diagnosen, extra lager av stigma och känslan av att bära på en hemlighet är sådant som en del personer upplever och några av de vanligaste känslorna är oro, sorg och ensamhet. Det kan handla om rädslor och man undrar kanske om andra känner samma sak. Hos kuratorn kan man få hjälp att reda i vad man känner.
– Många av våra samtal handlar om känslor som kan komma upp kring att leva med hiv och det varierar mycket från person till person, sa Ellen. För vissa är det inte bara negativa saker utan hivdiagnosen kan ha lett till positiva förändringar och blivit en vändpunkt i livet.
Öppenhet ett vanligt ämne
En fråga som ofta kommer upp är hur man kan berätta om sin hiv.
– För vissa är det otroligt jobbigt och rör upp mycket känslor medan det för andra är lättare, sade Ellen. Det beror ofta på kontexten, för vem man ska berätta och vilka tidigare erfarenheter man har.
Frågor om öppenhet och hur man kan berätta är sådant som kan dyka upp långt efter att man fått sin diagnos, till exempel om man inleder en ny relation. Man kan exempelvis få hjälp i hur man kan berätta om sin hiv för en ny partner och att informera om saker som hur behandlingen fungerar, och om smittfri hiv. Kuratorerna ger även stöd till närstående och det finns möjlighet för partners att träffa kurator både enskilt och tillsammans med den som lever med hiv.
En person som medverkade på temakvällen undrade om man kan få välja kurator, till exempel om man känner att man inte kan identifiera sig med kuratorn på grund av åldersskillnad. Ellen sa att de försöker möta personliga önskemål så gott det går. Om man till exempel vill träffa någon av samma kön som en själv brukar de försöka lösa det. På just Infektionsmottagning 2 är de flesta kuratorerna mellan 30 och 40 år och just ålder eller vilka de är på andra sätt är såklart inget de kan påverka. Man får dock absolut be om att få träffa någon annan kurator på mottagningen än den man först blir hänvisad till.
– Vi har full förståelse för om man vill byta om man inte klickar, sade Emma. Vi tar det inte personligt.
Stöd i utsatthet och ekonomiskt stöd
Kuratorerna kan även hjälpa en att hitta annat stöd, utanför hivvården. En del av dem som kuratorerna träffar är personer som är bostadslösa, brottas med beroende eller har dålig ekonomi. Även om kuratorerna inte kan erbjuda annan praktisk hjälp än att eventuellt söka fondmedel och kontakt med socialtjänsten, så kan de ge stöd i att hantera stress som följer med utsatthet.
– Vissa saker är svåra att göra något åt, men man kan arbeta med strategier för att hantera känslor som kommer upp, sade Ellen.
Flera av dem som Emma och Ellen möter står inte helt utan bostad, men flyttar runt eller bor väldigt trångt och då kan det bland annat bli svårare att hantera sin medicinering. Det är olika hur kommuner i landet arbetar med bostadslöshet. I Stockholms kommun kan omständigheter som våldsutsatthet eller infektionskänslighet vara skäl till att man får förtur i bostadskön. Däremot är hiv i sig sällan ett giltigt skäl.
När man lever med en kronisk sjukdom kan man ibland få ekonomiskt stöd i form av fondmedel. Dessa kan man söka om man till exempel har merkostnader på grund av sjukdomen (som att man måste åka till sjukhuset ofta), om man har behov av en rekreationsresa eller för att hälsa på familj i utlandet. För att söka behöver man ett intyg från kurator eller annan vårdgivare och man behöver fylla i en ansökan där man skriver lite om bland annat inkomst och livssituation. Kuratorerna kan hjälpa en att skriva motivering och fylla i ansökan.
På Karolinska sjukhuset i Huddinge finns en särskild fondmedelshandläggare som bedömer ansökningarna. Pengarna kommer från olika fonder och stiftelser och hur mycket pengar man kan få beror delvis på hur många som söker och hur mycket pengar som finns just det året. Emma och Ellen berättade att det brukar vara mellan 3000 och 8000 kronor.
Specifika ämnen för kvinnor med hiv
En deltagare undrade om kuratorerna ser några specifika utmaningar eller frågor kring kvinnor som lever med hiv. Emma och Ellen berättade att de upplever att det generellt finns en större kunskap om hiv bland homo- och bisexuella män och att det inte pratas lika mycket om hiv bland heterosexuella. Därför kan stigmat och utmaningarna se annorlunda ut för heterosexuella kvinnor.
– Det finns kanske en större rädsla för att berätta och man är orolig för andra saker, vad folk ska tycka och tänka. Det finns inte en lika stor ”talbarhet” kring det, sade Emma.
Kvinnor som grupp är även mer socialt utsatta, och löper högre risk att drabbas av våld i nära relationer där hiv kan göra en extra sårbar.
– Många är extra rädda för att lämna en partner, sade Emma.
Det kan bero på att man känner oro för att bli avslöjad. Man kan även känna sig tvingad att gå med på saker eftersom partnern vill vara med en ”trots ens hiv” och att man tycker att man borde känna tacksamhet över det. Emma berättade att det finns en stor utsatthet speciellt bland transkvinnor eftersom många brottas med bostadslöshet, våldsutsatthet och beroendeproblematik.
Kunskapsnätverket har tidigare anordnat en temakväll om våld i nära relationer. Du kan läsa mer om den här.
Kvinnor som lever med hiv och som är gravida kan ha behov av stöd i just den processen.
– Alla som blir gravida och som lever med hiv ska erbjudas att träffa en kurator, berättade Ellen.
De gravida med hiv som bor i Stockholm går till specialistmödravården på Huddinge sjukhus och får därför erbjudande om att träffa en kurator vid Infektionsmottagning 2, även om man i vanliga fall är patient på Venhälsan[1]. Kuratorerna vid Infektionsmottagning 2 samarbetar även med barnhivmottagningen för att säkerställa en bra och trygg övergång för unga med hiv som flyttas till mottagningen för vuxna.
Hiv behöver sällan smittspåras vid annan könssjukdom
Kuratorer inom hivvården har som en av sina uppgifter att minska spridningen av hiv i samhället. Det sker genom att ge stöd till personer som lever med hiv kring till exempel följsamhet, men även genom så kallad smittspårning. Det innebär att när en person testat positivt för en så kallad smittspårningspliktig sjukdom som hiv, klamydia, gonorré eller syfilis så kontaktar vården personer kan ha utsatts för risk att också få sjukdomen.
Om man får en annan könssjukdom och har en välinställd hivbehandling så brukar läkaren bestämma att hiv inte behöver smittspåras.
– Till exempel om man har haft hiv under en väldigt lång period och varit välinställd under många år och så får man klamydia. Då smittspårar vi bara klamydian, sade Ellen.
De som man då uppger att man haft oskyddat sex med kontaktas av vården, men får bara information om att de behöver testa sig för klamydia. Om man är orolig för att ens identitet ska röjas så kan det vara bra att känna till att vi alltid tänker kring det att skydda integriteten hos alla våra patienter, sa Emma. Det kanske gör att det känns lite lättare att testa sig. Kuratorerna försöker alltid ha en dialog med den som testat positivt för att smittspåra på ett så bra sätt som möjligt och minimera risken att avslöja någon.
*
Nedan kan du titta på en inspelad version av temakvällen. Om du har frågor kring temakvällen eller om du vill komma i kontakt med Emma eller Ellen är du välkommen att kontakta kunskapsnätverket på info@kunskapsnatverk.se eller 070 040 77 81.
Psykosocialt stöd hos hivorganisationerna
Förutom kuratorstöd eller stöd inom vården så finns det ett antal hivorganisationer som erbjuder psykosocialt stöd till personer som lever med hiv i Sverige. Per september 2021 erbjöds följande psykosociala insatser hos hivorganisationer runtom i landet
(tryck på bilden för att visa en pdf med översikt över organisationernas stödinsatser).

[1] I Stockholms finns två hivmottagningar: Venhälsan vid Södersjukhuset och Infektionsmottagning 2 vid Karolinska sjukhuset i Huddinge.
Må bra-dag 2021 – ”Nya tider!”
Lördagen den 4 september anordnades en Må bra-dag för kvinnor som lever med hiv – över ett och ett halvt år efter fjolårets, som hann anordnas precis innan pandemin drog i gång ordentligt. På programmet stod bland annat samtalsforum och workshops kring skrivande samt sexuellt och genitalt självförtroende.
Må bra-dagen är ett samarbete mellan Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv, Noaks Ark Stockholm och KvinnoCirkeln Sverige (KCS). Det är fjärde året i rad som kunskapsnätverket är medarrangör till Må bra-dagen. Årets Må bra-dag var anpassad till rådande omständigheter genom att stora delar av programmet ägde rum utomhus, samt att antalet deltagare per pass/workshop var begränsat. Själva programmet för dagen var också något kortare än vanligt.
Dagen började med välkomstfika och en tipsrunda (klicka här för att testa dina kunskaper om kvinnor och hiv genom att göra tipsrundan som digitalt quiz!). Efter det kunde deltagarna välja mellan olika pass. Sjuksköterska och familjeterapeut Vendela Hagås höll i ett pass kring hiv och stigma i familjen, med utgångspunkt i material som tagits fram genom arvsfondsprojektet ”Vän med virus”. Sexolog och socionom Suzann Larsdotter höll en workshop kring sexuellt och genitalt självförtroende, och använde sig bland annat av metoden ”Tejping” där deltagarna fick använda leksaksfigurer för att beskriva olika situationer och känslor kring dessa.

Elin Rost, kurator vid Södersjukhuset/Venhälsan och samtalsledare på Noaks Ark, ledde en öppen samtalsträff om livet med hiv och att återvända till en ny vardag. Anja Björk, författare och socialarbetare, höll i en skrivarworkshop kring ”skrivande som frigörande process”. Efter de valbara passen serverades lunch och fika utomhus, och de som ville fick även delta i en styrketräningsworkshop med Tobias Karlsson, gym- och gruppträningsinstruktör samt volontär på Noaks Ark Stockholm.
Deltagarnas utvärdering
Enligt utvärderingar från dagen uppskattade deltagarna gemenskapen, utbytena och umgänget med gamla och nya kontakter. Samtliga deltagare uppgav att de hade förbättrat sin kunskap mycket eller ganska mycket under dagen, och alla instämde i att Må bra-dagen kändes meningsfull. Ett antal deltagare lyfte att de skulle vilja arbeta ännu mer med skrivande, vilket vi tar med oss vidare i planeringen av framtida insatser för kvinnor med hiv.

Stort tack till alla som deltog på Må bra-dagen 2021! Vi satsar på att anordna nästa Må bra-dag för kvinnor med hiv under våren 2022.
Vid frågor kan du kontakta oss på info@kunskapsnatverk.se.

Dina rättigheter när du lever med hiv i Sverige
Den 25 maj anordnade Ung & Hiv en digital föreläsning om rättigheter. Posithiva Gruppens jurist, Karin och senior sakkunnig hivpolitik, Peter, föreläste och svarade på frågor om de rättigheter och skyldigheter unga med hiv har i Sverige.
Aktiviteten började med att alla deltagare introducerade sig och sedan började Karin föreläsa. Hon pratade generellt om svensk lagstiftning som berör hiv och därefter om smittskyddslagen, informationsplikten, det som sker om förhållningsreglerna inte följs samt om man blir anmäld och processen kring det. Hon tog även upp regelverket kring amning och diskrimineringslagen.
Peter fortsatte med att prata om påverkansarbete nationellt och internationellt, ungas delaktighet i beslutsfattande, diskriminering på grund av hivstatus och var man vänder sig när det sker samt vilka rättigheter man har kring sin journal. Han tog även upp exempel på fall som han arbetar med, bland annat dåligt bemötande inom vården.
Nedan hittar du föreläsningen:
Efter föreläsningen hölls en frågestund där Karin och Peter svarade på frågor från deltagarna.
Har du frågor, vill ha rådgivning eller har blivit dåligt bemött? Läs mer och kontakta oss här.