Kategori: Amning
Nya rekommendationer om hiv och amning från WHO
Världshälsoorganisationen (WHO) har uppdaterat sina rekommendationer om hiv och amning. Vissa av rekommendationerna handlar specifikt om kontexter som den svenska, där kvinnor som lever med hiv idag avråds från att amma. Hur förenliga är WHO:s nya rekommendationer med de som gäller i Sverige, och hur ställer sig Posithiva Gruppen i frågan?
De nya rekommendationerna ”WHO updated recommendations on HIV clinical management: recommendations for a public health approach” är relativt omfattande och handlar om hivbehandling generellt, hantering av vertikal hivöverföring (överföring vid graviditet, förlossning och amning) samt prevention av tuberkulos hos personer med hiv. Gällande uppdateringarna om amning specifikt skriver WHO att dessa är centrerade kring välbefinnandet hos såväl mammor som spädbarn, och att uppdateringarna stödjer mammor som står på hivbehandling i att ta informerade beslut om amning även i länder där nationell policy förespråkar bröstmjölksersättning.
De uppdaterade rekommendationerna kommer integreras i WHO:s konsoliderade hivriktlinjer under 2026.
Vad rekommenderar WHO om hiv och amning?
WHO rekommenderar sedan innan att mammor som stödjs i sin följsamhet till hivbehandling ska amma exklusivt under de första sex månaderna, och att de kan fortsätta amma upp till 12 månader och möjligen upp till 24 månader eller längre, tillsammans med lämplig tilläggskost. WHO skriver att dessa rekommendationer har antagits i stor utsträckning i länder där riskerna för undernäring, sjukdom och död hos barn är hög. I de nya rekommendationerna betonar dock experterna att det inte är motiverat att exkludera mammor som bor i länder där amning inte är den nationella rekommendationen från alternativet att amma.
En ny rekommendation har formulerats för kontexter där den nationella rekommendationen är ersättningsmatning, nämligen att mammor som står på hivbehandling och som har nertryckta virusnivåer ska erbjudas möjlighet att amma samt få stöd i sitt val av matningsalternativ[1].
En annan ny rekommendation är att såväl community- som vårdbaserade (”facility based”) interventioner ska erbjudas för att stödja mammor med hiv som ammar. Detta för att förbättra följsamheten till hivbehandling, förbättra bibehållandet av mammor och spädbarn i vården, samt för att optimera amningen.
I WHO:s rekommendation ges även förslag på fortbildningsområden för vårdpersonal för att stödja amning hos kvinnor med hiv. Där listas amningens hälsofördelar för barnet och mamman, vikten av följsamhet till hivbehandlingen innan och under graviditet och amning, uppföljning av virusnivåer under amningen, profylax till bebisen, samt källor till praktiskt stöd för ammande mammor som upplever svårigheter med amningen.
Hur ser rekommendationer kring hiv och amning ut i Sverige?
I Sverige är det Referensgruppen för AntiViral terapi (RAV) som utger rekommendationer om hiv och amning[2]. RAV rekommenderar att kvinnor med hiv ska avrådas från att amma sina barn samt erbjudas hjälp med att avbryta mjölkproduktionen. RAV skriver också att kostnadsfri modersmjölkersättning och stöd till flaskuppfödning bör erbjudas till kvinnor i hela Sverige. Som PG tidigare omtalat (se t.ex. artikel från 2024) rekommenderar RAV numera också att kvinnor som ”trots avrådan” väljer att amma sitt barn ska erbjudas stöd och uppföljning, under förutsättning att de uppfyller vissa kriterier[3].
Enligt RAV:s rekommendationer ska stödet inkludera ett ”informationssamtal om uppfödning”. Informationssamtalet rekommenderas innehålla en genomgång av ”aktuellt kunskapsläge om risken för överföring av hiv till barnet via amning”, information om att den rådande rekommendationen är att avstå från amning, samt diskussion om vilka orsaker som finns till kvinnans önskan att amma. När två vårdnadshavare finns ska båda informeras. För kvinnor som är välbehandlade (och som uppfyller de uppsatta kriterierna) som ”trots avrådan och noggrann information väljer att amma”, rekommenderar RAV så kort amningstid som möjligt, med målet att avvänja senast vid 6 månaders ålder. Blandad matning ska enligt rekommendationen undvikas. I rekommendationerna finns även detaljer om den kliniska uppföljningen av kvinnan och barnet vid amning.
I RAV:s rekommendationer uppges inte vilken aktör som ska erbjuda praktiskt stöd kring själva amningen för kvinnor som väljer att amma. På Barnhivkonferensen (”Barnhivdagen”) som anordnades i september 2025 uppgav dock representanter från Barnhivcentrum vid Karolinska Universitetssjukhuset att det är BB och BVC som ska ansvara för sådant stöd.
Posithiva Gruppens ställningstagande i frågan om hiv och amning
Posithiva Gruppen (PG) har under flera år arbetat med frågor kring amning, och har bland annat ifrågasatt varför man i Sverige länge hade en hårdare linje mot amning jämfört med andra länder (se t.ex. webbinarium 2021 och webbinarium 2023).
I mars 2025 fattade PG:s styrelse beslut om ett ställningstagande kring amning för personer som lever med hiv. Då beslutades att Posithiva Gruppen ska:
- arbeta för att de svenska rekommendationerna ska följa WHO:s riktlinjer.
- uppmana relevanta aktörer att tillhandahålla objektiv och rättvisande information för personer som funderar på amning.
- uppmana relevanta aktörer till användning av stigmasänkande språk kring såväl amning som flaskmatning, med utgångspunkt i att personer som lever med hiv är kompetenta nog att fatta bra beslut för sina barn.
- uppmana till att följa internationella rekommendationer baserade på mänskliga rättigheter genom att inte anmäla någon som ammar till polisen och/eller socialtjänsten.
- uppmana till att även de personer som av någon anledning inte möter ”kriterierna” för amning i RAV:s nuvarande rekommendationer ska få stöd och uppföljning om de väljer att amma.
- uppmana till inkludering av personer som lever med hiv som har erfarenhet av graviditet och/eller amning i utformningen av rekommendationer och informationsmaterial.
Skillnader mellan rekommendationerna – kan dessa harmonieras?
Vid jämförelse av WHO:s och RAV:s rekommendationer är kanske den mest uppenbara skillnaden att WHO rekommenderar amning för alla kvinnor som stödjs i sin följsamhet till hivbehandling, medan RAV avråder från det – även för kvinnor som har välbehandlad hiv. Det finns även skillnader i ordval. WHO formulerar det som att kvinnor som lever med hiv bör ges möjlighet att amma, medan RAV formulerar det som att amning kan stödjas under vissa omständigheter för kvinnor som ”trots avrådan och noggrann information väljer att amma”.
I bakgrundstexter till rekommendationen betonar WHO vikten av att ge lämplig, objektiv och opartisk information, möjlighet att fatta ett informerat beslut om matningen, samt stärkande (”empowerment”) och stöd i autonomi kring beslutsfattandet. Det finns även ett tydligt fokus på fördelarna med amning, både för mamman och barnet. I RAV:s rekommendationer ligger mer fokus på information om riskerna vid amning samt information om att avrådan gäller.
Om RAV:s rekommendationer ska läggas i linje med WHO:s behöver fokuset på avrådan och risker ersättas av ett tydligare fokus på informerat beslutfattande, autonomi och objektiv information om såväl risker som fördelar vid amning. I ljuset av WHO:s rekommendation om stödinterventioner för mammor med hiv som ammar kan det även finnas behov av att RAV bättre förtydligar hur stödinterventioner ska se ut, vilka som ska ansvara för dem, samt hur de eventuellt ska vara kopplade till hivvården.
I bakgrundstexten till de nya rekommendationerna skriver WHO att studier som gjorts i höginkomstländer visat att en del kvinnor som lever med hiv önskar amma trots att nationella riktlinjer avråder från det, och att dessa väljer att amma om nationell policy tillåter det. WHO pekar på att inkonsekvens (”inconsistency”) mellan nationella riktlinjer och kvinnors önskemål kan leda till maktlöshet hos vårdgivare som vill stödja kvinnors beslut kring amning, och betonar att det under alla omständigheter är avgörande att ge mammor som lever med hiv högkvalitativ och korrekt information om hivöverföring och amning. För att stödja mammor i att fatta välgrundade beslut utan tvång eller hot, behöver vårdgivare vara utbildade och utrustade för att kommunicera tydligt och koncist om amning när det kommer till mammor med hiv, skriver WHO.
I bakgrundstexten skriver WHO även att man i kvalitativa studier identifierat flera faktorer som underlättar amning för kvinnor med hiv. Exempel på sådana faktorer är lämplig, objektiv och opartisk information, möjlighet att fatta ett informerat beslut om matningen, samt stöd i autonomi kring beslutsfattandet. WHO skriver också att vårdgivare kan ha svårt att diskutera amning med mammor som lever med hiv, men att tydliga riktlinjer och protokoll grundade i riskreducering och patientens självbestämmande kan hjälpa vårdgivare ge lämplig rådgivning och stöd. WHO nämner också att utbildning (”training”) kan behövas för att hjälpa vårdpersonal att ge det stöd som behövs.
I WHO:s bakgrundstext finns även ett avsnitt om jämlikhet (”equity”). Där skriver WHO bland annat att rekommendationer som förbjuder amning vid hiv kan förvärra stigma, diskriminering och social exkludering. De skriver också att faktorer såsom hälsostatus, inkomst, tillgång till mat och familjestöd påverkar huruvida mammor som lever med hiv ammar eller inte. Brist på tillgängliga resurser och information kan oavsiktligt bidra till dåliga hälsoutfall bland redan utsatta spädbarn och kvinnor och således fördjupa skillnader i hälsa, skriver WHO. De uttrycker också oro över rapporter om att kvinnor med hiv som ammat sina barn blivit kriminaliserade[4].
Utöver amning innehåller WHO:s uppdaterade rekommendationer en hel del om läkemedelsbehandling hos spädbarn. Rekommendationerna kring profylax till nyfödda barn som ej löper hög risk att få hiv (t.ex. barn födda av mammor med välbehandlad hiv) har uppdaterats till att innebära sex veckors behandling med ett läkemedel (i första hand nevirapine/NVP, alternativt dolutegravir/DTG eller lamivudine/3TC). Detta skiljer sig från RAV:s rekommendation som är att ge behandling med zidovudin/AZT i två veckor.
Till nyfödda som löper hög risk att få hiv (t.ex. för att mamman inte är välbehandlad) rekommenderar WHO profylaxbehandling med tre läkemedel under sex veckor, efterföljt av behandling med ett läkemedel (företrädesvis nevirapine/NVP, alternativt dolutegravir/DTG eller lamivudine/3TC) så länge amning pågår eller tills mammans virusnivåer blivit nertryckta. Också detta skiljer sig från RAV:s rekommendation, som är att ge nevirapine/NVP, zidovudin/AZT och lamivudine/3TC i fyra veckor. Vid behandlingssvikt hos modern vid amning rekommenderar RAV dock zidovudin/AZT, lamivudin/3TC och dolutegravir/DTG i sex veckor.
WHO redovisar också resultat från studier där ammande mammor inte alls eller inte i tillräckligt stor utsträckning haft tillgång till hivmediciner, samt studier där man jämfört effekten av att sätta in hivmediciner hos den ammande mamman med att sätta in (förlängd) behandling med profylax hos barnet. Överlag visar studierna att såväl förstärkt hivmedicinering hos mamman som profylax hos barnet hade bra effekt, och i rekommendationen skriver WHO att man i en kontext där mamman står på hivbehandling behöver balansera användningen av förstärkta profylaxregimer mot onödig läkemedelsexponering hos spädbarnet. De skriver också att bättre riskstratifiering (alltså att gruppera spädbarn utifrån vilka som har lägre respektive högre risk att få hiv) är viktigt för att begränsa onödig läkemedelsexponering. Detta till skillnad från mer universella tillvägagångssätt där alla där alla spädbarn som exponterats för hiv (”HIV-exposed infants”) definieras som ”hög risk” vilket leder till att även spädbarn med låg risk mottar onödigt mycket profylaxbehandling.
1 WHO kräver alltså inte att mamman har omätbara virusnivåer. Läs mer om WHO:s kategorisering av virusnivåer (”undetectable”, ”suppressed” och ”unsuppressed”) i deras Policy Brief från 2023: https://iris.who.int/server/api/core/bitstreams/16bc225d-c2ac-407c-a45b-4270acf1285f/content
2 Profylax och behandling av hivinfektion vid graviditet (2024)
3 Kriterier: Hiv-RNA <50 kopior/ml (under så lång tid som möjligt, men minst under graviditetens sista trimester), barn fött i fullgången tid, god följsamhetshistorik, regelbunden kontakt med uppföljningsmottagningen och det multidiciplinära teamet, vilja och kunna komma på månatliga uppföljningsbesök med provtagning för sig själv och barnet under och 2 månader efter avslutad amning.
4 Se t.ex. Symington m.fl (2022).
Text: Ane Martínez Hoffart (PG)
Hiv och amning – ny rekommendation öppnar för stöd och uppföljning
Referensgruppen för AntiViral terapi, RAV avråder fortfarande kvinnor som lever med hiv från att amma sina barn, men har lagt till information om vilka kriterier som bör uppfyllas för att vården kan erbjuda stöd och uppföljning vid amning, samt hur sådan uppföljning bör se ut. Posithiva Gruppen välkomnar den nya rekommendationen som har ett tydligare skademinimeringsperspektiv jämfört med tidigare rekommendation.
Vid flera tillfällen under de senaste åren har Posithiva Gruppen (PG) lyft att de svenska rekommendationerna kring amning från 2017 inte legat i linje med europeiska riktlinjer vad gäller stöd till personer med hiv som väljer att amma. Nu i maj 2024 har RAV[1] publicerat en uppdaterad version av rekommendationen Profylax och behandling av hivinfektion vid graviditet. I den nya rekommendationen finns avrådan från att amma alltså kvar, men den innehåller nu även information om stöd och uppföljning för den som väljer att amma.
Posithiva Gruppen har problematiserat de tidigare svenska rekommendationerna (se t.ex. webbinarium från oktober 2021). PG har bland annat ifrågasatt varför både RAV och Smittskyddsläkarföreningen i Sverige valt en hårdare linje[2] jämfört med länder såsom Storbritannien och Norge, som sedan flera år tillbaka sett till att hivpositiva personer som ammar får den uppföljning som behövs för att amningen ska bli så säker som möjligt. En sådan ingång med fokus på ”skademinimering” (harm reduction) har även rekommenderats av EACS (European AIDS Clinical Society) sedan 2017. (Se PG:s webbinarium om internationella amningsriktlinjer från oktober 2023.)
– Vi kommer återkommande i kontakt med personer som lever med hiv som söker information om amning, som önskar amma, och som valt att amma sina barn. Att det nu finns svenska rekommendationer som i större utsträckning utgår från hur verkligheten ser ut är jättebra, säger Daniel Suarez, verksamhetschef på Posithiva Gruppen.
Nya punkter kring stöd och uppföljning
RAV:s rådande rekommendation är fortfarande att kvinnor som lever med hiv ska avstå från amning, men i versionen från 2024 har man lagt till det som PG har efterfrågat vid flera tillfällen, nämligen ett tillägg om att kvinnor som trots avrådan väljer att amma sitt barn bör erbjudas stöd och uppföljning. Stödet och uppföljningen beskrivs i två helt nya punkter (punkterna 2.10.2 och 2.11.2). Den första punkten handlar om ett ”informationssamtal om uppfödning” och den andra om ”uppföljning vid amning”. I rekommendationen finns även en ny faktaruta som innehåller fler detaljer om uppföljning av kvinna och barn vid amning.
Enligt rekommendationen bör informationssamtalet bland annat innehålla en genomgång av aktuellt kunskapsläge om risken för överföring via amning, information om att den rådande rekommendationen är att avstå från amning, samt diskussion om vilka orsaker som finns till att kvinnan önskar att amma. Den kliniska uppföljningen av kvinnor som ammar och deras barn innebär enligt rekommendationen provtagning av hiv-RNA på mor och barn varje månad under pågående amning och två månader efter avslutad amning. Efter avslutad amning övergår man till att följa ordinarie uppföljningsprogram.
Kriterier för stöd samt råd kring själva amningen
Värt att notera är att RAV listar ett antal ”kriterier” för vårdens stöd och uppföljning. Bland annat att hiv-RNA är mindre än 50 kopior/ml under så lång tid som möjligt, att barnet är fött i fullgången tid, att mamman har god följsamhetshistorik, samt att det finns vilja att komma på månatliga uppföljningsbesök med provtagning för sig själv och barnet under amning och två månader efter avslutad amning.
Dessutom rekommenderar RAV att kvinnor som väljer att amma (och som uppfyller kriterierna ovan) ammar så kort tid som möjligt (”med målet att avvänja senast vid 6 månaders ålder”), att uteslutande amma [så kallat ”exclusive breastfeeding”] samt att sluta amma vid bröstinfektion/mastit eller om barnet har gastrointestinala symtom.
Dessa råd påminner om det som BHIVA (British HIV Association) lyft i informationsbroschyrer riktade till personer med hiv som ammar[3]. 2022 tog Posithiva Gruppen fram en informationsbroschyr om hiv, amning och skademinimering för personer som lever med hiv, baserad på brittiska och norska rekommendationer.
– PG kommer nu att se över broschyren och hoppas att vi tillsammans med RAV, Folkhälsomyndigheten eller andra aktörer kan ta fram ett lättillgängligt informationsmaterial anpassat till den nya rekommendationen, säger Daniel Suarez.
I de svenska smittskyddsbladen kring hiv (senast uppdaterade i juli 2019) står det att kvinnor med hiv inte ska amma.
– Det återstår att se hur Smittskyddsläkarföreningen agerar nu när RAV:s rekommendation har ändrats. PG kommer att följa frågan aktivt även i fortsättningen, säger Daniel Suarez.
______________________________________________
Fakta: fler uppdateringar i rekommendationen
RAV:s rekommendation Profylax och behandling av hivinfektion vid graviditet handlar inte primärt om amning, utan huvudfokus är mer generella rekommendationer kring behandling, profylax och läkemedel under och efter graviditet. I den uppdaterade rekommendationen från 2024 har t.ex. längden på den profylaktiska behandlingen av barn födda till välbehandlade kvinnor efter graviditetsvecka 35 ändrats från 4 till 2 veckor. Också värt att notera är att RAV lagt till en rekommendation om att dubbelterapi bör utökas till trippelterapi hos gravida kvinnor med pågående hivbehandling p.g.a. otillräckliga data under graviditet.
Liksom i rekommendationen från 2017 är RAV kritiska till att fertilitetsutredning och IVF inte erbjuds till välbehandlade kvinnor som lever med hiv. I den nya versionen upprepar RAV att ”fertilitetsutredning och assisterad befruktning bör erbjudas kvinnor som lever med välbehandlad hiv enligt samma principer som för andra kvinnor” och har lagt till information om att det går att remittera patienter för assisterad befruktning till reproduktionsmedicin vid Karolinska Universitetssjukhuset.
I den nya rekommendationen lyfter RAV även att kostnadsfri modersmjölkersättning och stöd till flaskuppfödning bör erbjudas till kvinnor i hela Sverige.
Du kan läsa hela den uppdaterade rekommendationen här: Profylax och behandling av hivinfektion vid graviditet, 2024
______________________________________________
Tillägg: Den 21 maj 2024 publicerades uppdaterade smittskyddsblad. I smittskyddsbladet Patientinformation för person med välinställd hivbehandling står nu att ”kvinnor med hiv avråds från att amma”. Tidigare stod det ”kvinnor med hiv ska inte amma.”
Fotnoter
[1] RAV är en expertgrupp som utses av Svenska Läkaresällskapet och som har till uppgift att ge ut behandlingsrekommendationer för olika virussjukdomar, däribland hiv.
[2] ”Barn till kvinnor som lever med hiv ska inte ammas” (RAV, riktlinjer (2017) Profylax och behandling av hivinfektion vid graviditet https://www.sls.se/globalassets/rav/rekommendationer/hiv_gravida_final_20180516.pdf) och ”Kvinnor med hiv ska inte amma”, (Smittskyddsläkarföreningen, smittskyddsblad (2019) Hiv, patientinformation https://slf.se/smittskyddslakarforeningen/app/uploads/2019/07/hiv-pat-190703-korrekt-titel.pdf)
[3] Se t.ex. https://www.bhiva.org/file/5bfd3080d2027/BF-Leaflet-1.pdf
Hiv och amning – är ”harm reduction” ett alternativ i Sverige?
I svenska smittskyddsblad står det att kvinnor med hiv inte ska amma, och det öppnas inte för några undantag kring det. Detta trots att stora studier, som till exempel PROMISE-studien, pekar på att risken för överföring vid amning är under 1% när mamman står på fungerande hivbehandling. Varför har Sverige hårdare riktlinjer än andra länder? Väger den låga risken att få hiv tyngre än alla fördelar med amning? Den 20 oktober anordnade PG och kunskapsnätverket ett seminarium där dessa och andra frågor diskuterades.
Seminariet inleddes med ett bildspel som innehöll citat från kvinnor som lever med hiv och som fött barn. Ett av citaten var:
”Känslan av att bli berövad vad som ska vara det mest naturliga som finns i denna värld. Vi blir berövade rätten att amma, utan att man egentligen kan säga varför”
Ronja Sannasdotter, kommunikatör på Posithiva Gruppen, introducerade seminariet och informerade om att EACS (European AIDS Clinical Society) uppdaterade sina riktlinjer 2017 med ett tillägg kring stöd till hivpositiva kvinnor som väljer att amma, och att ett liknande tillägg gjordes i USA:s riktlinjer 2018. Även i Storbritannien och Norge har man lagt till information som förtydligar vilka rutiner som gäller när kvinnor med hiv ammar trots den generella rekommendationen att inte göra det. Att öppna för samtal kring amning, samt att se till att hivpositiva mammor som ammar, liksom deras barn, får den extra uppföljning som behövs för att amningen ska bli så säker som möjligt, är exempel på harm reduction (”skademinimering”) i praktiken. Vad finns det för hinder för att göra på samma sätt i Sverige?
Nationell kartläggning kring information om amning
Våren 2021 genomförde Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv en nationell kartläggning kring modersmjölkersättning, information om amning och donerad bröstmjölk i Sveriges 21 regioner. Representanter från regionerna fick följande frågor:
- Erbjuds ekonomisk ersättning för eller tillhandahålls modersmjölkersättning till mammor med hiv/deras barn? Hur ser i så fall rutinen för detta ut?
- Ges någon information om amning till (blivande) mammor som önskar amma trots rekommendationen om att inte amma? Hur hanterar ni frågan när mammor med hiv väljer att amma?
- Vilka nyfödda barn har rätt till donerad bröstmjölk i regionen? Har det diskuterats huruvida barn till mammor med hiv kan erbjudas donerad bröstmjölk, och vilka är ev. hinder för detta?
Ane Martínez Hoffart, projektledare på Posithiva Gruppen, presenterade resultaten från kartläggningen. Hon berättade kort om svaren som kommit in på frågorna ett och tre, och lade sedan mer fokus på svaren på fråga två som handlade om hiv och amning.
Gällande fråga ett, kring ekonomisk ersättning eller tillhandahållande av modersmjölkersättning, framkom av kartläggningen att detta erbjuds i regionerna Stockholm, Uppsala och Gotland. I Stockholm och Gotland delas själva modersmjölkersättningen ut medan man i Uppsala erbjuder ekonomisk ersättning för modersmjölkersättningen. I region Jönköping uppgavs att man kanske ska ta fram en modell liknande Stockholms. När kartläggningen genomfördes var det alltså 3 av 21 regioner som erbjöd ekonomisk ersättning eller som tillhandahöll modersmjölkersättning till mammor med hiv/deras barn.
Gällande fråga tre, kring möjligheten att erbjuda barn till mammor med hiv donerad bröstmjölk, var det inga av Sveriges regioner som hade erfarenhet av att ha erbjudit det. I de flesta regioner svarade man att donerad bröstmjölk endast kan erbjudas prematura och svårt sjuka barn, och ett tydligt hinder för att erbjuda donerad bröstmjölk till fler är att det är en bristvara, vilket påpekades i över hälften av regionerna. Några lyfte även att logistiska svårigheter kring att erbjuda donerad bröstmjölk utanför sjukhuset/BB/neonatalavdelningen kan vara ett hinder, exempelvis med tanke på journalföring, donatoruppgifter, kvalitetssäkring, pastörisering och förvaring. I de fyra regionerna Västmanland, Skåne, Västra Götaland och Gävleborg hade man en något öppnare inställning till att erbjuda donerad bröstmjölk till barn till mammor med hiv ”i teorin” eller ”i viss mån” (tex. på BB).
Sedan berättade Ane om svaren på fråga två som handlade om vilken information kring amning som ges till kvinnor med hiv som önskar amma, samt vilken rutin som gäller för mammor som väljer att amma trots rekommendationen att inte göra det. Det var inga av regionerna som uppgav att de hade informerat om amning till kvinnor som önskade amma. I Stockholm uppgavs att ”hypotetiska samtal” har förts inom ramarna för att amning inte är tillåtet. Inga av regionerna hade heller någon rutin för uppföljning av hivpositiva mammor som väljer att amma. Trots att frågan som ställdes till regionerna handlade om vilken information om amning som ges till hivpositiva mammor som önskar amma, så var det många (tolv av regionerna) som svarade på frågan genom att betona att kvinnor inte får amma, att det inte är tillåtet, eller att det är en ”icke-fråga”.
I över hälften av regionerna (elva stycken) informerade regionernas representanter om att man inte upplever att kvinnor med hiv önskar amma när rekommendationerna ser ut som de gör. Sedan fanns det fem regioner som var öppna för samtal eller undantag kring amningen, men de flesta av dessa uttalade sig hypotetiskt, exempelvis ”Mammor har hittills följt rekommendationen att inte amma vad jag vet. Men om en kvinna ändå valde att amma är hon välkommen att kontakta vår amningsmottagning för råd som alla andra”. Den något öppnare inställningen till samtal kring amning hittades i regionerna Västerbotten, Uppsala, Örebro, Norrbotten och Östergötland.
Juridiska aspekter av hiv och amning – är amning verkligen ”förbjudet”?
I svaren från regionerna var det många som betonade att kvinnor med hiv inte får amma, och det hänvisades till olika källor som reglerande för just det (bland annat smittskyddslagen, ”skyddsplikten”, ”rekommendationen”, ”rekommendation enligt Socialstyrelsen” och ”INFPREGs rekommendationer”). Karin Laine, jurist på Posithiva Gruppen, medverkade i seminariet för att reda ut vad som gäller kring hiv och amning rent juridiskt.

Hon började med att tydliggöra att amningsförbudet inte är en förhållningsregel. Enligt Smittskyddslagen utgörs förhållningsreglerna av åtta särskilda moment, eller punkter, som innehåller förbud och skyldigheter för den som lever med exempelvis hiv. Bland de här åtta momenten finns inte amningsförbud med. I förarbetena till smittskyddslagen framgår det att det fanns förslag om att slopa förhållningsreglerna helt och hållet och i stället ge behandlande läkare skyldighet att anmäla patienter till smittskyddsläkaren om de inte iakttog de försiktighetsåtgärder som krävs för att skydda andra människor mot smitta. Detta förslag sa man nej till, eftersom man menade att det var viktigt att stärka den enskildes ställning och minska risken för godtycke. Amning nämns inte någonstans i Smittskyddslagen eller i förarbeten till lagen, men finns ändå med i smittskyddsbladen kring hiv.
I smittskyddslagen finns dock en bestämmelse i andra kapitlet andra paragrafen som statuerar skyldigheterna för personer som lever med sjukdom. Den lyder:
Den som vet eller har anledning att misstänka att han eller hon bär på en smittsam sjukdom är skyldig att vidta de åtgärder som krävs för att skydda andra mot smittrisk.
Karin berättade att skrivningen ”vidta de åtgärder som krävs” lägger ett stort ansvar på den enskilda individ som bär på sjukdom. Men vad betyder det egentligen i praktiken? Är det samma sak som ett amningsförbud? Om man ska begränsa människors friheter så ska det ske tydligt i lag, exempelvis som i förhållningsreglerna, förklarade Karin. Det kan i lag lämnas ett bemyndigande till regering att utkomma med förtydliganden i en förordning, men inte heller Smittskyddsförordningen tar upp amning. Smittskyddslagen ger även bemyndigande till Folkhälsomyndigheten att utkomma med föreskrifter gällande vissa områden, men det finns ingen föreskrift om amning. I Folkhälsomyndighetens kunskapsunderlag ”Smittsamhet vid behandlad hivinfektion” framkommer visserligen ett amningsförbud, men ett kunskapsunderlag är inte juridiskt bindande. Inte heller smittskyddsbladen har någon juridiskt bindande effekt, förtydligade Karin.
Karin avslutade med att säga att det korta svaret är att det kanske går att utläsa ett amningsförbud i Smittskyddslagen enligt 2:2, men att det är inte helt klart.
Ane ställde en följdfråga kring att en del personer inom vården ju informerar patienter om att amning är förbjudet, och hur Karin som jurist tänker kring det. Hon svarade att det faktum att vårdpersonal säger det och dessutom hänvisar till olika källor kring det, kanske speglar det hon just sagt: att det är lite oklart vad som egentligen gäller och varför.
Konsekvenser av att amma, informera eller ge undantag från rekommendationen
Det faktum att ett amningsförbud inte framgår i klartext av lagtexterna innebär inte att hivpositiva kvinnor som ammar är säkra mot att åtalas enligt brottsbalken. Karin berättade att det inte finns något brott i den svenska strafflagstiftningen som är direkt kopplat till hiv, men att Sverige har en lång tradition av att åtala personer som lever med hiv, vilket går emot gällande rekommendationer från exempelvis FN.
I fall där hiv inte har överförts så är det brottet ”framkallande av fara för annan” som kan bli aktuellt. Det är inte ett brott som kräver uppsåt, men det kräver oaktsamhet. Man kan lite förenklat säga att det handlar om att man ska ha varit medveten om risken för överföring, förklarade Karin. Det måste ha varit så kallad ”konkret fara” för att överföring ska ske, och det handlar lite förenklat om hur sannolikt något är. Hur skulle en domstol se på en risk som är 0,3–0,6 procent (siffror enligt PROMISE-studien) vid amning? Är det samma sak som sannolikt? Eller är risken minimal och acceptabel? Det vet vi inte, eftersom ett liknande fall inte har prövats av svensk domstol.
Gällande vårdpersonal generellt sade Karin att det är svårt att se något hinder alls mot att informera om amning. Både om varför det inte är rekommenderat och hur det bör göras av någon som av någon anledning väljer att amma. Karin jämförde med att informera om hur man injicerar droger säkert: det är olagligt att använda droger, men vårdpersonal som berättar om hur man gör det på säkrare sätt begår inte något brott.
Gällande hivläkare specifikt, ser inte Karin heller där någon juridisk konsekvens av att informera om för- och nackdelar med att amma och inte amma. I förarbetena till Smittskyddslagen står det att det är upp till den behandlande läkaren att göra individuella bedömningar och anpassningar av förhållningsreglerna. Eftersom vi konstaterat att amning inte ens är en förhållningsregel tycker jag att behandlande läkare har ännu större möjlighet att göra en individuell bedömning kring amning, avslutade Karin.
Erfarenheter och utveckling kring hiv och amning i Storbritannien: Angelina Namiba
Angelina Namiba var inbjuden till seminariet för att prata om hur man arbetat med amningsfrågan i Storbritannien samt hur de brittiska riktlinjerna utvecklats över tid. Angelina Namiba är projektledare, grundare och ”co-director” för 4M eller Mentor Mothers-nätverket och har gedigen erfarenhet inom hiv- och SRHR-arbete. Hon kommer ursprungligen från Kenya men har bott i Storbritannien i 32 år. Hon fick sin hivdiagnos för 28 år sedan, och fick en dotter fem år efter det. Angelina började med att berätta om 4M-nätverket (läs mer här), och tipsade om en webbinarie-serie som nätverket publicerat. Nyligen anordnade 4M-nätverket ett webbinarium kring hiv och amning i samarbete med ICW i USA.
För att ge lite bakgrundsinformation berätta Angelina att risken för hivöverföring vid amning när mamman inte står på hivbehandling är ungefär 1 av 6. När mamman står på behandling minskar risken för överföring drastiskt, men risken är inte noll. Studierna som handlar om U=U eller att välbehandlad hiv inte kan överföras vid sex, kan inte utan vidare överföras till amning, eftersom det saknas forskning på ART-nivåerna i bröstmjölk, men även för att man i vissa studier sett att överföring har skett vid amning trots att mamman haft låga virusnivåer. Angelina visade siffror från en studie av Bispo et. al samt PROMISE-studien som visar hur risken för överföring vid amning ser ut när mamman står på välfungerande hivbehandling (1,08% respektive 0,3% vid sex månader, 2,93% respektive 0,6% vid 12 månader).
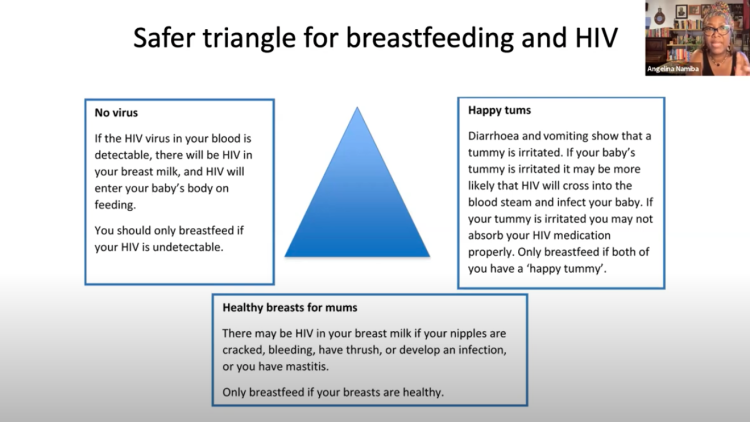
Gällande riktlinjerna kring amning i Storbritannien berättade Angelina att de fram tills 2010 var stränga och uteslutande rekommenderade att barn till mammor med hiv skulle få modersmjölkersättning. I dagens riktlinjer betonas fortfarande att modersmjölkersättning är det säkraste sättet för hivpositiva mammor att mata sina bebisar, men det lyfts även att det kan innebära ekonomiska och psykologiska konsekvenser för kvinnor att avstå från amning. Vidare står det att kvinnor som har en välfungerande hivbehandling och som är följsamma och som väljer att amma kan stödjas i att göra det, men att de bör informeras om den låga risken för överföring vid amning samt om kravet på extra klinisk uppföljning av både mamman och barnet. I nuläget innebär denna extra uppföljning att mamman och barnet kommer in för provtagning varje månad och två månader efter att amningen upphört, berättade Angelina. Hon visade även upp modellen ”the safer triangle för breastfeeding and HIV” som tagits fram som del av riktlinjerna för att göra amningen så säker som möjligt.
Som tillägg till själva riktlinjerna har BHIVA (British HIV Association) tagit fram två detaljerade broschyrer riktade till mammor som ammar respektive vårdpersonal som stödjer kvinnor som ammar. Du hittar broschyrerna här.
Vad är det som lett fram till att riktlinjerna i Storbritannien fått ett tydligare ”harm reduction”-perspektiv sedan 2010? Angelina berättade att 2010 var året då BHIVA för första gången gick ut och sade att kvinnor med välbehandlad hiv kunde stödjas i att amma, men att vändpunkten kom 2012 när de skriftliga riktlinjerna ändrades. Ändringen skedde dels mot bakgrund av ny forskning och data kring sannolikheten för överföring, men också på grund av insikt om konsekvenser för kvinnor som inte ammade, exempelvis i ljuset av våld i nära relationer och anknytning till barnet.
Även förståelsen för att några kvinnor kommer amma oavsett hur rekommendationen ser ut, och att det då är tryggast för både mamman och barnet att de får stöd och uppföljning kring det, var en faktor som bidrog till att riktlinjerna ändrades. Sedan fanns det även en rörelse av kvinnor med hiv som önskade amma sina barn, och läkarna lyssnade på deras röster, berättade Angelina. Den senaste ändringen i riktlinjerna gjordes 2018, när broschyrerna och riktad information kring amning till både mammor och vårdpersonal publicerades. Angelina tror att riktlinjerna kommer fortsätta utvecklas i takt med att det samlas in mer data kring de hivpositiva kvinnorna som valt att amma i Storbritannien och andra västländer.
Angelina avslutade sin presentation med att påminna om att förutom att vara patienter, är kvinnor med hiv även läkare, sjuksköterskor, lärare och aktiva medborgare, som är kapabla och autonoma. De behöver få tydlig information kring risker och fördelar med amning, och sedan måste man lita på att de fattar informerade beslut baserat på vad som är bäst för dem själva och deras familjer.
Erfarenheter och utveckling kring hiv och amning i Norge: Kristin Næss-Andresen
Inbjuden till seminariet var även koordinator och seniorbarnmorska vid Oslo Universitetssjukhus, Kristin Næss-Andresen, som varit involverad i arbetet med utformandet av riktlinjerna kring hiv och amning i Norge. Kristin började med att berätta att hon utöver att arbeta på förlossningsavdelningen koordinerar en interdisciplinär arbetsgrupp som följer upp kvinnor som lever med hiv genom graviditet och förlossning. Hon samtalar med alla gravida kvinnor som lever med hiv kring graviditetsvecka 18. I Norge föds ungefär 20 barn till kvinnor som lever med hiv per år, och 2020 föddes 8 barn, berättade Kristin.
Gällande de norska riktlinjerna berättade Kristin att man i Norge, i linje med WHO och europeiska riktlinjer, rekommenderar att mammor som lever med hiv ger sina barn modersmjölkersättning. Men, om kvinnan väljer att amma, ska vården stödja henne i det valet, under vissa förutsättningar. Läkaren, infektionsavdelningen och gynekologisk avdelning ska kopplas in, och kvinnan ska stå på behandling samt ha omätbara virusnivåer. Efter förlossningen ska mamman och barnet följas upp regelbundet, både medicinskt och socialt, berättade Kristin. Du kan läsa de norska riktlinjerna här (om amning på sidan 34–35).

2017 ändrades den norska brottslagstiftningen så att personer som lever med hiv och som vidtagit adekvata åtgärder (på norska ”adekvate grep”) för att hindra hivöverföring, såsom att använda kondom eller att ha en välfungerande hivbehandling, inte kan åtalas. Ändringen innebar en liberalisering jämfört med den tidigare lagen, som kriminaliserade att mammor med hiv ammade sina barn, berättade Kristin. Hon lade dock till att barnperspektivet inte är helt tydligt, eftersom bebisar inte kan ge samtycke.
Kristin var även tillfrågad att informera om hälsomässiga fördelar med amning. Innan hon började sin dragning kring det, betonade hon att också bebisar som flaskmatas blir väldigt fina barn. Amning gör att spädbarn får all den näring de behöver för att växa och utvecklas. Bröstmjölk har den ideala sammansättningen av fett, socker, vatten och protein som barn behöver. Modersmjölken innehåller även antikroppar som stärker barnets immunförsvar. När man ammar frigörs hormoner som stärker bandet mellan mamma och bebis. Hormonerna oxytocin och prolactin gör att mamman känner sig mer avslappnad och även mer uppmärksam på barnet. Oxytocin kan dock även frigöras genom hudkontakt, tillade Kristin.
Vidare sade hon att amning kan motverka blödningar efter förlossning, samt ha en preventiv effekt mot ny graviditet genom utebliven ägglossning. I studier har man sett att amning kan ge mamman skydd mot vissa cancerformer såsom bröstcancer, och att barn som ammas har mindre astma och allergier. Slutligen är det gratis och praktiskt att amma, vilket är en fördel, belyste Kristin.
Vilka rekommendationer kunde Kristin ge baserat på erfarenheterna från Norge? Hon berättade att endast två kvinnor där har börjat amma, och att två kvinnor har behövt avsluta amningen på grund av blödande bröstvårtor respektive lågt blodsocker hos barnet. Kristin betonade att flaskmatning bör ligga kvar som primär rekommendation, men att modersmjölkersättningen måste vara gratis. Hon rekommenderade att diskussioner kring amning/flaskmatning påbörjas tidigt i graviditeten, och berättade att man i Norge kommer börja dela ut en broschyr kring hiv och amning till kvinnor som önskar amma. Kristin avslutade med en uppmaning om att följa WHO:s och europeiska aktörers riktlinjer på området för att säkerställa bästa möjliga behandling för mammor och barn.
Panelsamtal: är harm reduction ett alternativ i Sverige?
Efter presentationerna anordnades ett panelsamtal där tidigare talare medverkade tillsammans med ytterligare tre gäster: David Edenvik (biträdande smittskyddsläkare i Region Jönköpings län), Johan Nöjd (smittskyddsläkare i Region Uppsala) och Vendela Hagås (barnsjuksköterska och familjeterapeut vid Astrid Lindgrens barnsjukhus). Den första frågan som ställdes till panelen handlade om vad det är som hindrar oss i Sverige från att göra på samma sätt som i England och Norge, alltså att öppna upp för samtal och information kring amning, samt etablera rutiner för uppföljning av kvinnor som väljer att amma.
David informerade om hur man ser på amningsfrågan från ”smittskyddsläkarhåll” – och betonade att det inte finns något sådant som ”säker amning” eftersom det fortfarande finns risk för överföring av hiv. Han påpekade att andra studier än PROMISE-studien visar på högre risk för överföring än 0,5%. Eftersom osäkerhet och överföringsrisk finns kvar ligger det långt fram att gå vidare i processen och ändra rekommendationerna på samma sätt som i England och Norge, sade han. Han betonade också att Sverige har en tradition av relativt sträng smittskyddslagstiftning, och att detta har varit framgångsrikt i bekämpandet av andra sjukdomar såsom klamydia.
Johan höll med David att den viktigaste punkten är just smittrisken, och att vi inte riktigt vet vad som gäller gällande överföringsrisken. Tack vare PARTNER-studierna bedömer jurister i Sverige i dag att 2:2 i smittskyddslagen inte har ”bärighet” vid oskyddat sex för personer med välbehandlad hiv. Motsvarande underlag finns dock inte gällande amning, och då gäller fortfarande ”skyddsplikten” gentemot barnet, sade Johan, som även har diskuterat frågan med smittskyddsjuristen på Smittskydd Stockholm, Peter Gröön. Hur enskilda läkare agerar om en hivpositiv kvinna uttrycker att hon vill amma kan variera, till exempel beroende på kontakten med patienten och patientens följsamhet, sade Johan. Han betonade att det samtidigt som det finns en skyddsplikt ju också finns en ”proportionalitetsprincip” inom lagstiftningen, och att det kanske inte är rimligt att koppla in exempelvis socialtjänsten eller andra myndigheter om en kvinna med välbehandlad hiv och god följsamhet väljer amma.
Vendela berättade att kvinnor som föder barn i region Stockholm får uppföljning från ett multidisciplinärt team på liknande sätt som i Norge, men att de måste förhålla sig till den svenska smittskyddslagstiftningen. Samtidigt betonade hon att de är öppna för en dialog kring dessa frågor framöver. Hon sade att hon funderat på om vårdpersonalen kanske borde prata med mammorna och familjerna om amning på ett annat sätt. Många föräldrar har påpekat att fokus hamnar på det praktiska kring att lägga ner amningen, och mindre på det intima, känslomässiga och stigmarelaterade, berättade Vendela. Hon påpekade också att många föräldrar läser på själva och följer utvecklingen på området, vilket skapar ett behov för mer samtal.
Mer än ”bara” lagstiftning: barnperspektiv och individuell bedömning
Frågan kring proportionalitet bollades vidare till Karin, som upprepade att paragraf 2:2 är väldigt generell, och att det ska vara tydligt reglerat om individens valfrihet ska begränsas. Trots att både regeringen och Folkhälsomyndigheten har möjlighet att komma ut med bindande föreskrifter har de inte gjort det, vilket också påverkar rättssäkerheten för den som får ett amningsförbud, eftersom ett amningsförbud inte går att överklaga såsom förhållningsreglerna gör. I amningsfrågan ”krockar” individens rättigheter med smittskyddsintresset, och det är inte självklart för mig som jurist att man ska hindra alla från att amma för att det finns en liten risk för överföring, sade Karin.
David menade att det faktum att amningen inte står med som förhållningsregel är en teknikalitet som beror på att smittskyddslagen är generell för alla smittsamma sjukdomar och att man inte ansåg att det fanns behov för att ha med det vid utformningen. Sedan lyfte han att seminariets fokus hamnade mycket på lagstiftningen och mindre på en för honom viktig aspekt som är barnperspektivet och att det finns en oskyddad individ med i bilden. Dels finns det risk för hivöverföring, dels för påverkan av medicinerna genom bröstmjölken, påpekade David. Om vi ska informera mammorna kan vi inte bara informera om det positiva utan också om de stora riskerna, sade han, och nämnde bland annat risk för ojämna virusnivåer efter förlossning och även ojämna nivåer av läkemedel i bröstmjölken. Fokus på barnet är viktigare än både lagstiftning och mammans önskemål i det här läget, avslutade David. Vendela kommenterade att barnperspektivet är centralt, och att föräldrar ju oftast vill sitt barns bästa, vilket i sig kan vara en anledning att öppna upp för samtal i större utsträckning.
En annan fråga handlade om de kvinnor som kommit i kontakt med Posithiva Gruppen som fått ”undantag” från rekommendationen att inte amma. Hur förhåller sig smittskyddsläkarna till det – hur resonerar de när undantag görs? Johan påpekade att undantag kanske inte är rätt ord att använda i sammanhanget, eftersom risken vid amning inte är försumbar. Däremot kan man prata om det praktiska som uppstår när en person säger att den vill amma, och då blir det ofta en riktning som den beskrivs i Storbritannien, att man inte vidtar repressiva åtgärder, sade Johan. Han lade till att det kan variera mellan olika smittskydd om de vill kalla patienten till samtal eller om de har dialog med den behandlande läkaren.
Medskick från Storbritannien och Norge
Efter att ha lyssnat på de andra talarna ville Angelina kommentera att ”tiderna förändras”. Hon ser Sverige i dag där Storbritannien var för några år sedan, och berättade att Storbritannien har gått längre baserat på den evidens som finns tillgänglig. Hon uppmanade aktörer i Sverige att gå igenom forskningen på området, ta lärdom av andra länder, samt bevaka WHO:s riktlinjer som ändras regelbundet. Angelina lyfte också vikten av att lyssna på vårdpersonal och på kvinnor som själva lever med hiv. Om riktlinjerna ska ändras är det viktigt att det görs tillsammans med kvinnorna som påverkas av dem, betonade Angelina. Hon påminde också om att mer information inte nödvändigtvis leder till att kvinnor väljer att amma – det handlar om att lita på att de kan fatta rätt beslut. Jag är en mamma med hiv, och jag skulle aldrig göra något som utsatte mitt barn för fara, sade Angelina.
Kristin reflekterade kring att dialogen med kvinnan kan bli ännu bättre, och tycker det att öppna upp för diskussion är ett tecken på respekt som speglar ens synsätt på hiv. Hon påminde också om att många av kvinnorna som föder barn i vår del av världen har ursprung i afrikanska och asiatiska ”low income countries” där andra WHO-riktlinjer kring amning gäller, och att det kan uppstå dilemman kring det.
Frågestund
I slutet av seminariet fick åhörarna möjlighet att ställa frågor. Alla frågorna kommer inte att återges i denna text, men finns i inspelningen nedan (1:23:00). En av frågorna som kom upp i frågestunden riktade sig till smittskyddsläkarna, och handlade om vad som gäller om en kvinna ammar – ska det anmälas till smittskyddsläkaren? Johan svarade att det nog är olika från läkare till läkare hur den agerar, och att det även kan variera beroende på rutinerna i den aktuella regionen.
David instämde och sade att infektionsläkare är ganska vana vid att personer bryter olika rekommendationer och förhållningsregler och att det då blir upp till den behandlade läkaren att bedöma vad som ska göras beroende på exempelvis faktiska risker. Vi kan prata om saker som inte är tillåtet också, och jag tror inte det är många som skulle kontakta smittskyddet som första åtgärd utan först pratar man med patienten om risker och anledningar, sade David. Om det gäller en person som inte står på välreglerad hivbehandling tycker jag dock man är tvungen att meddela smittskyddet då det finns en uppenbar risk för smitta, sade han.

Nedan kan du titta på en inspelad version av seminariet:

Har du frågor eller funderingar kring seminariet eller hiv och amning? Kontakta oss gärna på info@kunskapsnatverk.se