Kategori: Kvinna
Hälsa och migration i fokus på årets kvinnodagsevent
I samband med internationella kvinnodagen 2026 höll Posithiva Gruppen ett event i Stockholm i samarbete med Afrocommunity Magazine. Eventet Kvinnors hälsa, migration och hiv var öppet för alla intresserade och ägde rum den 21 mars för att göra det möjligt för så många som möjligt att delta, eftersom kvinnodagen den 8 mars detta år sammanföll med ramadan.
Bland talarna i programmet fanns Barbara Jones, Irlands ambassadör i Sverige och ordförande för Network of Women Ambassadors in Sweden, och Diane Gashumba, Rwandas ambassadör i Norden och barnöverläkare. Anna Mia Ekström, överläkare och klinisk professor i global infektionsepidemiologi, delgav forskning om hur kvinnor som lever med hiv i Sverige mår idag, och Maissa Al-Adhami, doktor i folkhälsa och forskare, föreläste på temat kvinnors hälsa och migration. Noaks Ark Stockholm fanns på plats under hela eventet för att erbjuda hivtestning.
Eventet arrangerades med stöd av Gilead Sciences.

Internationella kvinnodagen 2026 – aktuella prioriteringar i det europeiska hivarbetet
Med anledning av internationella kvinnodagen 8 mars har Nina Weis, ordförande för nätverket WAVE, skrivit en ledare i tidskriften HIV Medicine om aktuella frågor gällande kvinnor och hiv. WAVE är ett nätverk inom EACS (European AIDS Clinical Society) som arbetar för att främja välbefinnandet hos kvinnor som lever med hiv i Europa. Posithiva Gruppen har under åren samarbetat med WAVE i flera olika sammanhang.
I sin ledare skriver Weis att WAVE bland annat har identifierat att det finns brister i europeiska riktlinjer för hiv och amning, att kvinnor med hiv ofta utelämnas från HPV-screening och att en del äldre kvinnor med hiv i Europa saknar tillgång till högkvalitativ vård. WAVE:s forskning visar också att det finns brister i både datainsamling och hantering när det kommer till klimakteriet hos kvinnor som lever med hiv. Weis lyfter även vikten av att minska barriärer för hivtestning bland kvinnor som migrerat.
Weis betonar att kvinnodagen ger såväl läkare och forskare som kvinnor som lever med hiv och den bredare communityn anledning att reflektera över hur man tillsammans kan se till att alla kvinnor får tillgång till bästa möjliga hivvård.
Läsa Nina Weis ledare: ”Recognizing international Women’s day 2026”
Nya rekommendationer om hiv och amning från WHO
Världshälsoorganisationen (WHO) har uppdaterat sina rekommendationer om hiv och amning. Vissa av rekommendationerna handlar specifikt om kontexter som den svenska, där kvinnor som lever med hiv idag avråds från att amma. Hur förenliga är WHO:s nya rekommendationer med de som gäller i Sverige, och hur ställer sig Posithiva Gruppen i frågan?
De nya rekommendationerna ”WHO updated recommendations on HIV clinical management: recommendations for a public health approach” är relativt omfattande och handlar om hivbehandling generellt, hantering av vertikal hivöverföring (överföring vid graviditet, förlossning och amning) samt prevention av tuberkulos hos personer med hiv. Gällande uppdateringarna om amning specifikt skriver WHO att dessa är centrerade kring välbefinnandet hos såväl mammor som spädbarn, och att uppdateringarna stödjer mammor som står på hivbehandling i att ta informerade beslut om amning även i länder där nationell policy förespråkar bröstmjölksersättning.
De uppdaterade rekommendationerna kommer integreras i WHO:s konsoliderade hivriktlinjer under 2026.
Vad rekommenderar WHO om hiv och amning?
WHO rekommenderar sedan innan att mammor som stödjs i sin följsamhet till hivbehandling ska amma exklusivt under de första sex månaderna, och att de kan fortsätta amma upp till 12 månader och möjligen upp till 24 månader eller längre, tillsammans med lämplig tilläggskost. WHO skriver att dessa rekommendationer har antagits i stor utsträckning i länder där riskerna för undernäring, sjukdom och död hos barn är hög. I de nya rekommendationerna betonar dock experterna att det inte är motiverat att exkludera mammor som bor i länder där amning inte är den nationella rekommendationen från alternativet att amma.
En ny rekommendation har formulerats för kontexter där den nationella rekommendationen är ersättningsmatning, nämligen att mammor som står på hivbehandling och som har nertryckta virusnivåer ska erbjudas möjlighet att amma samt få stöd i sitt val av matningsalternativ[1].
En annan ny rekommendation är att såväl community- som vårdbaserade (”facility based”) interventioner ska erbjudas för att stödja mammor med hiv som ammar. Detta för att förbättra följsamheten till hivbehandling, förbättra bibehållandet av mammor och spädbarn i vården, samt för att optimera amningen.
I WHO:s rekommendation ges även förslag på fortbildningsområden för vårdpersonal för att stödja amning hos kvinnor med hiv. Där listas amningens hälsofördelar för barnet och mamman, vikten av följsamhet till hivbehandlingen innan och under graviditet och amning, uppföljning av virusnivåer under amningen, profylax till bebisen, samt källor till praktiskt stöd för ammande mammor som upplever svårigheter med amningen.
Hur ser rekommendationer kring hiv och amning ut i Sverige?
I Sverige är det Referensgruppen för AntiViral terapi (RAV) som utger rekommendationer om hiv och amning[2]. RAV rekommenderar att kvinnor med hiv ska avrådas från att amma sina barn samt erbjudas hjälp med att avbryta mjölkproduktionen. RAV skriver också att kostnadsfri modersmjölkersättning och stöd till flaskuppfödning bör erbjudas till kvinnor i hela Sverige. Som PG tidigare omtalat (se t.ex. artikel från 2024) rekommenderar RAV numera också att kvinnor som ”trots avrådan” väljer att amma sitt barn ska erbjudas stöd och uppföljning, under förutsättning att de uppfyller vissa kriterier[3].
Enligt RAV:s rekommendationer ska stödet inkludera ett ”informationssamtal om uppfödning”. Informationssamtalet rekommenderas innehålla en genomgång av ”aktuellt kunskapsläge om risken för överföring av hiv till barnet via amning”, information om att den rådande rekommendationen är att avstå från amning, samt diskussion om vilka orsaker som finns till kvinnans önskan att amma. När två vårdnadshavare finns ska båda informeras. För kvinnor som är välbehandlade (och som uppfyller de uppsatta kriterierna) som ”trots avrådan och noggrann information väljer att amma”, rekommenderar RAV så kort amningstid som möjligt, med målet att avvänja senast vid 6 månaders ålder. Blandad matning ska enligt rekommendationen undvikas. I rekommendationerna finns även detaljer om den kliniska uppföljningen av kvinnan och barnet vid amning.
I RAV:s rekommendationer uppges inte vilken aktör som ska erbjuda praktiskt stöd kring själva amningen för kvinnor som väljer att amma. På Barnhivkonferensen (”Barnhivdagen”) som anordnades i september 2025 uppgav dock representanter från Barnhivcentrum vid Karolinska Universitetssjukhuset att det är BB och BVC som ska ansvara för sådant stöd.
Posithiva Gruppens ställningstagande i frågan om hiv och amning
Posithiva Gruppen (PG) har under flera år arbetat med frågor kring amning, och har bland annat ifrågasatt varför man i Sverige länge hade en hårdare linje mot amning jämfört med andra länder (se t.ex. webbinarium 2021 och webbinarium 2023).
I mars 2025 fattade PG:s styrelse beslut om ett ställningstagande kring amning för personer som lever med hiv. Då beslutades att Posithiva Gruppen ska:
- arbeta för att de svenska rekommendationerna ska följa WHO:s riktlinjer.
- uppmana relevanta aktörer att tillhandahålla objektiv och rättvisande information för personer som funderar på amning.
- uppmana relevanta aktörer till användning av stigmasänkande språk kring såväl amning som flaskmatning, med utgångspunkt i att personer som lever med hiv är kompetenta nog att fatta bra beslut för sina barn.
- uppmana till att följa internationella rekommendationer baserade på mänskliga rättigheter genom att inte anmäla någon som ammar till polisen och/eller socialtjänsten.
- uppmana till att även de personer som av någon anledning inte möter ”kriterierna” för amning i RAV:s nuvarande rekommendationer ska få stöd och uppföljning om de väljer att amma.
- uppmana till inkludering av personer som lever med hiv som har erfarenhet av graviditet och/eller amning i utformningen av rekommendationer och informationsmaterial.
Skillnader mellan rekommendationerna – kan dessa harmonieras?
Vid jämförelse av WHO:s och RAV:s rekommendationer är kanske den mest uppenbara skillnaden att WHO rekommenderar amning för alla kvinnor som stödjs i sin följsamhet till hivbehandling, medan RAV avråder från det – även för kvinnor som har välbehandlad hiv. Det finns även skillnader i ordval. WHO formulerar det som att kvinnor som lever med hiv bör ges möjlighet att amma, medan RAV formulerar det som att amning kan stödjas under vissa omständigheter för kvinnor som ”trots avrådan och noggrann information väljer att amma”.
I bakgrundstexter till rekommendationen betonar WHO vikten av att ge lämplig, objektiv och opartisk information, möjlighet att fatta ett informerat beslut om matningen, samt stärkande (”empowerment”) och stöd i autonomi kring beslutsfattandet. Det finns även ett tydligt fokus på fördelarna med amning, både för mamman och barnet. I RAV:s rekommendationer ligger mer fokus på information om riskerna vid amning samt information om att avrådan gäller.
Om RAV:s rekommendationer ska läggas i linje med WHO:s behöver fokuset på avrådan och risker ersättas av ett tydligare fokus på informerat beslutfattande, autonomi och objektiv information om såväl risker som fördelar vid amning. I ljuset av WHO:s rekommendation om stödinterventioner för mammor med hiv som ammar kan det även finnas behov av att RAV bättre förtydligar hur stödinterventioner ska se ut, vilka som ska ansvara för dem, samt hur de eventuellt ska vara kopplade till hivvården.
I bakgrundstexten till de nya rekommendationerna skriver WHO att studier som gjorts i höginkomstländer visat att en del kvinnor som lever med hiv önskar amma trots att nationella riktlinjer avråder från det, och att dessa väljer att amma om nationell policy tillåter det. WHO pekar på att inkonsekvens (”inconsistency”) mellan nationella riktlinjer och kvinnors önskemål kan leda till maktlöshet hos vårdgivare som vill stödja kvinnors beslut kring amning, och betonar att det under alla omständigheter är avgörande att ge mammor som lever med hiv högkvalitativ och korrekt information om hivöverföring och amning. För att stödja mammor i att fatta välgrundade beslut utan tvång eller hot, behöver vårdgivare vara utbildade och utrustade för att kommunicera tydligt och koncist om amning när det kommer till mammor med hiv, skriver WHO.
I bakgrundstexten skriver WHO även att man i kvalitativa studier identifierat flera faktorer som underlättar amning för kvinnor med hiv. Exempel på sådana faktorer är lämplig, objektiv och opartisk information, möjlighet att fatta ett informerat beslut om matningen, samt stöd i autonomi kring beslutsfattandet. WHO skriver också att vårdgivare kan ha svårt att diskutera amning med mammor som lever med hiv, men att tydliga riktlinjer och protokoll grundade i riskreducering och patientens självbestämmande kan hjälpa vårdgivare ge lämplig rådgivning och stöd. WHO nämner också att utbildning (”training”) kan behövas för att hjälpa vårdpersonal att ge det stöd som behövs.
I WHO:s bakgrundstext finns även ett avsnitt om jämlikhet (”equity”). Där skriver WHO bland annat att rekommendationer som förbjuder amning vid hiv kan förvärra stigma, diskriminering och social exkludering. De skriver också att faktorer såsom hälsostatus, inkomst, tillgång till mat och familjestöd påverkar huruvida mammor som lever med hiv ammar eller inte. Brist på tillgängliga resurser och information kan oavsiktligt bidra till dåliga hälsoutfall bland redan utsatta spädbarn och kvinnor och således fördjupa skillnader i hälsa, skriver WHO. De uttrycker också oro över rapporter om att kvinnor med hiv som ammat sina barn blivit kriminaliserade[4].
Utöver amning innehåller WHO:s uppdaterade rekommendationer en hel del om läkemedelsbehandling hos spädbarn. Rekommendationerna kring profylax till nyfödda barn som ej löper hög risk att få hiv (t.ex. barn födda av mammor med välbehandlad hiv) har uppdaterats till att innebära sex veckors behandling med ett läkemedel (i första hand nevirapine/NVP, alternativt dolutegravir/DTG eller lamivudine/3TC). Detta skiljer sig från RAV:s rekommendation som är att ge behandling med zidovudin/AZT i två veckor.
Till nyfödda som löper hög risk att få hiv (t.ex. för att mamman inte är välbehandlad) rekommenderar WHO profylaxbehandling med tre läkemedel under sex veckor, efterföljt av behandling med ett läkemedel (företrädesvis nevirapine/NVP, alternativt dolutegravir/DTG eller lamivudine/3TC) så länge amning pågår eller tills mammans virusnivåer blivit nertryckta. Också detta skiljer sig från RAV:s rekommendation, som är att ge nevirapine/NVP, zidovudin/AZT och lamivudine/3TC i fyra veckor. Vid behandlingssvikt hos modern vid amning rekommenderar RAV dock zidovudin/AZT, lamivudin/3TC och dolutegravir/DTG i sex veckor.
WHO redovisar också resultat från studier där ammande mammor inte alls eller inte i tillräckligt stor utsträckning haft tillgång till hivmediciner, samt studier där man jämfört effekten av att sätta in hivmediciner hos den ammande mamman med att sätta in (förlängd) behandling med profylax hos barnet. Överlag visar studierna att såväl förstärkt hivmedicinering hos mamman som profylax hos barnet hade bra effekt, och i rekommendationen skriver WHO att man i en kontext där mamman står på hivbehandling behöver balansera användningen av förstärkta profylaxregimer mot onödig läkemedelsexponering hos spädbarnet. De skriver också att bättre riskstratifiering (alltså att gruppera spädbarn utifrån vilka som har lägre respektive högre risk att få hiv) är viktigt för att begränsa onödig läkemedelsexponering. Detta till skillnad från mer universella tillvägagångssätt där alla där alla spädbarn som exponterats för hiv (”HIV-exposed infants”) definieras som ”hög risk” vilket leder till att även spädbarn med låg risk mottar onödigt mycket profylaxbehandling.
1 WHO kräver alltså inte att mamman har omätbara virusnivåer. Läs mer om WHO:s kategorisering av virusnivåer (”undetectable”, ”suppressed” och ”unsuppressed”) i deras Policy Brief från 2023: https://iris.who.int/server/api/core/bitstreams/16bc225d-c2ac-407c-a45b-4270acf1285f/content
2 Profylax och behandling av hivinfektion vid graviditet (2024)
3 Kriterier: Hiv-RNA <50 kopior/ml (under så lång tid som möjligt, men minst under graviditetens sista trimester), barn fött i fullgången tid, god följsamhetshistorik, regelbunden kontakt med uppföljningsmottagningen och det multidiciplinära teamet, vilja och kunna komma på månatliga uppföljningsbesök med provtagning för sig själv och barnet under och 2 månader efter avslutad amning.
4 Se t.ex. Symington m.fl (2022).
Text: Ane Martínez Hoffart (PG)
Tystande som medicinsk praktik – när patienter tystas inom vården
En del kvinnor som lever med hiv har vittnat om upplevelser av att bli avfärdade, osynliggjorda och förlöjligade inom vården. I juni anordnade Posithiva Gruppen därför ett webbinarium med den brittiska läkaren, forskaren och författaren Rageshri Dhairyawan som skrivit boken Unheard: The Medical Practice of Silencing om maktdynamiken mellan läkare och patient.
Webbinariet anordnades i juni 2025 av Posithiva Gruppens Kunskapsnätverk för kvinnor som lever med hiv. Kunskapsnätverket har under en längre tid arbetat med frågor som rör bemötande och härskartekniker inom vården. Det berättade Katie Collmar, ST-läkare i onkologi vid Capio S:t Görans Sjukhus och moderator för webbinariet.
I sitt arbete har kunskapsnätverket vid flera tillfällen pratat med kvinnor som vittnat om upplevelser av att bli avfärdade, osynliggjorda och förlöjligade inom vården. Några har beskrivit hur de fått en känsla av att de skulle vara tacksamma för att de lever och inte klaga. En del har försökt prata med sina vårdgivare om biverkningar av hivmedicinerna eller haft frågor om klimakteriet, amning eller sexualitet, men fått sina frågor avfärdade.
Webbinariet med Rageshri Dhairyawan anordnades för att belysa tystandet inom vården och bidra till en ökad medvetenhet om de maktdynamiker som kan uppstå i vårdmöten.
I en utsatt situation är det svårt att höja rösten
Rageshri Dhairyawan arbetar som läkare med inriktning på sexuell hälsa och hivvård i Storbritannien. Hon har publicerat ett flertal vetenskapliga artiklar med fokus på intersektionella och sociopolitiska aspekter av hivvården samt skrivit boken Unheard: The Medical Practice of Silencing. Hon berättade att boken bygger på hennes erfarenheter både som patient, som läkare och som forskare.
Historien om boken börjar för tolv år sedan, när Rageshri själv var patient. Hon hade försökt bli gravid utan att lyckas, och under sin fertilitetsutredning blev hon diagnostiserad med endometrios. Hon påbörjade IVF-behandling, men efter tredje omgången utvecklade hon en fruktansvärd smärta och blev rädd att hon drabbats av en komplikation som måste opereras akut.
På akuten fick hon ett bra bemötande. Det visade sig att hon inte behövde någon operation, utan att den hormonbehandling hon fått troligtvis hade förvärrat hennes endometrios, men hon behövde stanna på sjukhuset för att få smärtlindring. När hon kommit till sin avdelning och frågade efter smärtlindring märkte hon dock att personalen inte trodde henne:
– De behandlade mig som om jag hittade på bara för att få morfin.
Rageshri beskrev att det var svårt för henne att säga ifrån, eftersom hon inte ville uppfattad som en besvärlig patient. Efter att själv ha arbetat på liknande avdelningar visste hon att patienter som uppfattas som besvärliga ofta får sämre vård.
När hon kom hem från sjukhuset ville hon bara glömma händelsen, men så småningom började hon få skuldkänslor för att hon inte anmält det som hände. Hon – en välutbildad överläkare som kan engelska – hade blivit tystad av vårdpersonalen. Hon började fundera:
– Om det kan hända mig, vad i hela friden händer med alla andra, som inte har mina privilegier?
Som läkare brukade Rageshri säga att patienter ska höja sina röster för att få bättre vård, men händelsen fick henne att inse att det är väldigt svårt att höja sin röst när man är i en utsatt situation. Vårdpersonal kan inte förvänta sig att patienter ska göra det, utan de som arbetar inom vården måste lyssna på sina patienter, konstaterade Rageshri.
Rageshris bok utforskar därför vem som blir lyssnad på och tagen på allvar inom vården och vem som som inte blir det, hur det leder till en kultur av tystande och hur den kulturen i sin tur påverkar patientsäkerheten och möjligheten till jämlik vård. Det handlar mycket om kunskap, beskrev Rageshri – om vem som ses som en trovärdig källa till kunskap, och vems kunskap vi värdesätter och lyssnar på.
Epistemisk orättvisa – när en persons kunskap nedvärderas
Rageshri visade ett citat från en kvinna som sökt vård för ihållande smärta och svullna leder, men som blivit avfärdad så länge att hon börjat tro att hon måste ha inbillat sig. Läkare avfärdade hennes symtom som hormonella eller psykiska, eller som att hon möjligen var gravid. Hon blev mött med trötta blickar, himlande med ögonen, hånleenden och tunga suckar innan hon äntligen fick sin diagnos.
Rageshri kommenterade att hon tror att många patienter, särskilt kvinnor, har varit med om den här sortens upplevelser. En av de förklaringsmodeller som hon har hittat kommer från filosofen Miranda Fricker och kallas för epistemisk orättvisa. Ordet ”epistemisk” har med kunskap att göra, och epistemisk orättvisa handlar om orättvisa i form av att en persons kunskap nedvärderas.
Rageshri tror att hon upplevde epistemisk orättvisa som patient eftersom hon blev sedd som en ung sydasiatisk kvinna som inte skulle tas på allvar. En fördom som finns i Storbritannien är att sydasiatiska kvinnor är nervösa, uppmärksamhetssökande ”prinsessor” som inbillar sig sina symptom, förklarade Rageshri. Hon fortsatte med att beskriva att en del av det som gör oss till människor är förmågan att producera kunskap, att förmedla den till andra och att känna att vi har blivit lyssnade på och hörda. När det inte händer upplever vi epistemisk orättvisa, och det innebär att vi blir avhumaniserade.
En typ av epistemisk orättvisa är hermeneutisk orättvisa. Den uppstår när marginaliserade personers eller gruppers upplevelser inte blir förstådda av dem själva eller av andra, eftersom upplevelserna inte överensstämmer med några redan kända koncept. Orsaken till det är att de marginaliserade grupperna historiskt har uteslutits från de grupper som skapar koncepten, förklarade Rageshri. Ett exempel är när personer inte kan förmedla sin kunskap till vårdpersonal på ett sätt som vårdpersonalen kan förstå. När en patient beskriver smärta kommer hen att beskriva smärtan på sitt eget sätt, vilket kanske inte är ett sätt som vårdpersonal har utbildats till att förstå smärta på.
En annan typ av epistemisk orättvisa är vittnesorättvisa. Den uppstår när en persons röst eller kunskap nedvärderas eller avfärdas på grund av fördomar om personens sociala identitet. Ofta handlar det om personens kön, etnicitet, klasstillhörighet, sexuella läggning, funktionsförmåga, ålder eller religion. Personen upplevs inte som trovärdig och blir därför inte tagen på allvar, förklarade Rageshri. Hon tillade att vittnesorättvisa blir som skadligast när en person är med om det många gånger, och när det inte kommer endast från en enskild läkare utan från vårdsystemet i sig.
Det förekommer också att en del personer tas på alltför stort allvar, vilket betecknas som ett trovärdighetsöverskott. Det handlar ofta om välutbildade och vältaliga vita män, vilka kan bli uppfattade som auktoriteter även när de pratar om sådant de inte kan något om, beskrev Rageshri.
Att inte bli trodd kan vara dödligt
Epistemisk orättvisa skadar de personer som drabbas. När en patient inte blir tagen på allvar av sin läkare är det mindre sannolikt att patienten får en utredning, vilket innebär att diagnos och behandling fördröjs, påpekade Rageshri. Även relationen mellan läkare och patient påverkas, eftersom epistemisk orättvisa minskar tilliten till läkaren. Det kan också leda till att patienter i fortsättningen undviker att söka vård. Att konstant bli misstrodd leder till att patienter slutar prata och istället börjar självcensurera, beskrev Rageshri. Fenomenet kallas på engelska för testimonial smothering, vilket kan översättas till kvävning av vittnesmål.
– Vad är poängen med att berätta min sanning för min läkare om hen inte tror mig? frågade Rageshri retoriskt.
Även trovärdighetsöverskott orsakar skada. Patienter som tas på alltför stort allvar kan få utredningar och behandlingar som de egentligen inte behöver.
Epistemisk orättvisa utgör ett stort problem när det kommer till patientsäkerheten, konstaterade Rageshri. Av vårdskaderapporter framgår ofta att patienterna sa att det var något fel på dem, men att de inte blev trodda. Som ett exempel lyfte Rageshri kvinnor som dör i samband med graviditet. I Storbritannien är risken att dö i samband med graviditet fem gånger högre för svarta kvinnor och två gånger högre för asiatiska kvinnor jämfört med risken för vita kvinnor. Rageshri förklarade skillnaden med att svarta och sydasiatiska kvinnor har ett trovärdighetsunderskott – de ses inte som lika trovärdiga som vita kvinnor. Rapporter om dödsfallen visar att kvinnorna berättat att de trodde att något var fel, men att de blivit tillsagda att det de upplevde var normalt.
Rageshri lyfte även en brittisk rapport om dödsfall bland personer med sicklecellsjukdom – ett tillstånd som är vanligast bland svarta personer. Rapporten tar upp fall där patienter inte blivit tagna på allvar när de kommit till sjukhuset och berättat att de tror att de har en sicklecellkris och behöver smärtlindring, syrgas och en specialist. Istället behandlas de som drogmissbrukare som på falska grunder försöker få smärtlindring, beskrev Rageshri och konstaterade att detta har lett till flera mycket tragiska dödsfall bland unga svarta män på brittiska sjukhus.
Tystande kan få patienter att sluta med sina mediciner
Rageshri tog sedan ett exempel på vittnesorättvisa från hivmottagningen där hon arbetar som läkare. I exemplet berättar en patient för Rageshri att hen tar sin hivmedicin varje dag. Patientens virusnivåer borde alltså vara omätbara, men blodproverna visar istället på virusnivåer som är mycket höga. Patienten har inte utvecklat resistens mot medicinen, tar inga andra mediciner som kan interagera med den och har inga tecken på diarré eller kräkningar som skulle kunna påverka upptaget. Det går inte att hitta några spår av medicinen i blodet. Vad är det som pågår?
Patienten säger att hen tar medicinen, men testerna visar att hen inte gör det, sammanfattade Rageshri. Hon berättade att scenariot inte är ovanligt inom hivvården.
– Det är ett väldigt svårt scenario när du är läkare, för du undrar varför din patient inte bara är ärlig mot dig och berättar sanningen. Varför lyssnar hen inte på dig? Men det finns såklart många anledningar till varför patienten kanske inte vill berätta sanningen för sin läkare!
I den version av scenariot som Rageshri har med i sin bok handlar det om en patient som har slutat ta sin medicin, men inte vill berätta för sin läkare eftersom hen vill bli sedd som en ”duktig” patient. Hen har haft problem med allvarliga biverkningar i ett års tid och är orolig för att medicinen är för stark för hen, men varje gång hen berättat för någon i sitt vårdteam har hen fått höra att det är normalt och kommer att gå över.
Patienten har alltså verkligen försökt få hjälp, men inte blivit tagen på allvar, underströk Rageshri. Ingen har föreslagit att byta ut medicinen eller att tillfälligt pausa behandlingen för att se om besvären försvinner. Istället har patienten slutat berätta sin sanning, vilket är ett exempel på kvävning av vittnesmål, och slutat med medicinen på egen hand.
Kunskapsluckor uppstår när grupper tystas
Epistemisk orättvisa skadar alltså enskilda personer, men effekterna blir ännu mer vidsträckta på gruppnivå, när hela grupper av patienter förblir ohörda. Rageshri tog kvinnor som exempel.
Rageshri har som tidigare nämnts endometrios, vilket drabbar en av tio personer som menstuerar, men i Storbritannien tar det i genomsnitt hela åtta år att få en diagnos. Trots att endometrios är så vanligt vet vi inte mycket om tillståndet – varken vad det beror på, hur det påverkar fertiliteten, hur det kan diagnostiseras utan kirurgi eller hur det bör behandlas, beskrev Rageshri. Varför vet vi så lite om ett så vanligt tillstånd?
Mensvärk dokumenterades i medicinsk litteratur redan för 4000 år sedan. Men historiskt har läkare varit män, och kvinnors smärta har blivit avfärdad som hysteri, orsakad av känslor och en naturlig del av att vara kvinna. Den historiska praktiken att inte lyssna på kvinnor som grupp innebär att endometrios har prioriterats ner i policyer och forskning, vilket har resulterat i en kunskapslucka, förklarade Rageshri.
Kunskapsluckor av det här slaget uppstår när marginaliserade grupper – inklusive de forskare som tillhör grupperna – förblir ohörda. Rageshri kommenterade att mer forskning på kvinnohälsa görs när fler kvinnliga läkare och forskare får ledande positioner inom medicin och forskning, eftersom kvinnor tenderar att vara mer intresserade av kvinnohälsa än vad män är.
Tystandet av vissa patientgrupper och forskare kan också ske på en global nivå. Vi vet till exempel att communities i det globala syd har betydligt sämre chanser att bli hörda när det kommer till forskning och policyer och att få finansiering, konstaterade Rageshri:
– Global hälsa är ett fält som har sina rötter i kolonialmedicin, och vissa av de här maktobalanserna äger fortfarande rum.
Det är oftast institutioner och forskare i det globala nord, framför allt Europa och Nordamerika, som ses som mest trovärdiga och som har störst chanser att få finansiering, även när det kommer till forskning som handlar om det globala syd, påpekade Rageshri. Hon tillade att det ser ut på samma sätt när det kommer till hivforskning, trots att majoriteten av personer som lever med hiv är bosatta i det globala syd. Även detta är en fråga om vem som uppfattas som en trovärdig som producent av kunskap – en fråga om epistemisk orättvisa.
Vårdpersonal skolas in i att tvivla på patienterna
Epistemisk orättvisa drabbar alltså i hög grad personer som tillhör marginaliserade grupper, men det finns också en form av vittnesorättvisa som kallas för patocentrisk vittnesorättvisa (eng. pathocentric testimonial injustice) och som patienter upplever i egenskap av att de är patienter. Att vara patient kan alltså i sig innebära att man riskerar ett trovärdighetsunderskott, förklarade Rageshri. Ett exempel är personer med kroniska sjukdomar som drabbas av fördomar om kroniskt sjuka personer:
– Din läkare kan tro att du är oförmögen att kommunicera eller oförmögen att förstå, eller att du är förvirrad eftersom du är sjuk. Eller att du, eftersom du är sjuk, är för nära din sjukdom för att vara objektiv.
Den inneboende misstron mot patienter har funnits i århundraden, fortsatte Rageshri. Hon berättade om en läkare i 1200-talets Italien som trodde så starkt på att hans patienter ljög för honom att han skrev ner råd för att ta reda på om en patient ljuger. Rageshri menar att tvivlet på patienter och skepticismen mot patienters vittnesmål är ingrodd i den medicinska professionen och något som vårdpersonal skolas in i:
– Vi utgår från tvivel på patienterna, och vi förväntar oss sedan att patienterna ska behöva övertyga oss för att vi ska tro på dem.
Tvivlet kan till och med synas i det språk som vårdpersonal tränas i att använda – i formuleringar som ”patienten förnekade” eller ”patienten påstod”, påpekade Rageshri.
En patients trovärdighet kan även påverkas av vilket tillstånd patienten har. Läkare är mer bekväma med att hantera patienter med tillstånd som de vet hur de ska diagnostisera och behandla, förklarade Rageshri och tog långtidscovid som exempel. Det finns inget test som kan användas för att diagnostisera långtidscovid, utan läkarna är beroende av patientens vittnesmål, vilket innebär en högre risk för att bli misstrodd.
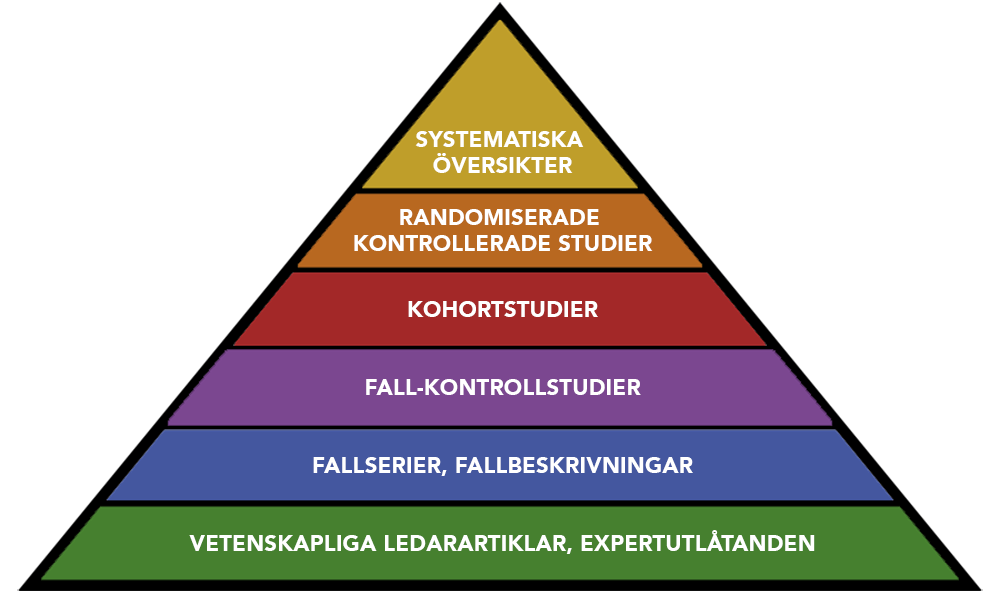
Evidensbaserad vård ska baseras på bra forskning, fortsatte Rageshri. Men vilken forskning ses som mest trovärdig och värdefull? Rageshri visade upp evidenshierarkin (eng. hierarchy of evidence) – en pyramidformad modell för hur evidens värderas. I toppen av pyramiden finns forskning som består av stora mängder data och statistik. Sådan forskning värderas högst eftersom den ses som mest objektiv, och är självklart viktig för evidensbaserad vård, kommenterade Rageshri, men ingenstans i evidenshierarkin finns patienters röster med. Kvalitativ forskning saknas till exempel i modellen, trots att den ofta hjälper oss att förstå statistiken, påpekade Rageshri.
– Det här är ett exempel på hur patienters röster blivit nedvärderade i forskning och i vad vi anser vara god medicinsk evidens.
Hivaktivister förändrade synen på levd erfarenhet
I sin bok lyfter Rageshri hivaktivism som ett exempel på hur patienter har kämpat för att bli hörda som grupp – och faktiskt lyckats åstadkomma förändring. Slagordet ”Silence equals death” (”Tystnad är lika med död”) användes av den idag globala aktivistgruppen ACT UP som bildades i USA på 80-talet och som kämpade för fokus och forskning på hiv. Genom sin aktivism, som ägde rum både på gatorna och i styrelserum, förändrade ACT UP på trettio år vad hiv innebär – från dödsdom till behandlingsbar sjukdom, beskrev Rageshri. Hon ser det som ett utmärkt exempel på patientaktivism.
ACT UP förändrade hur kliniska studier görs, hur vård görs och vad det innebär att vara patient, fortsatte Rageshri. Genom sitt arbete med vetenskapscommunities, läkemedelsbolag och myndigheter bevisade ACT UP att patienter och deras levda erfarenhet är en legitim källa till medicinsk evidens.
– De förändrade hur vetenskap görs. De förändrade våra idéer om vem som ses som en trovärdig producent av kunskap. Vi respekterar numera levd erfarenhet mer än vi gjorde innan, sa Rageshri och tillade att levd erfarenhet fortfarande borde respekteras ännu mer.
Forskare och vårdpersonal måste lyssna etiskt
Rageshri argumenterar i sin bok för att patienters röster ska förstärkas i alla aspekter av forskning om medicin och vård, och att levd erfarenhet ska värderas lika högt som medicinsk expertis. Men forskare och vårpersonal måste lyssna på patienter och marginaliserade grupper på ett etiskt sätt, underströk Rageshri:
– Om vi inte behandlar människor väl när de höjer sina röster riskerar vi att utnyttja dem, och det är inte lätt för människor att prata om traumatiska erfarenheter om och om igen.
Rageshri betonade att de patienter som bidrar till forskning måste förses med lämpligt stöd. Det kan handla om att ge känslomässigt stöd, att utbilda patienterna för uppgiften och att se till att patienterna får rättvist betalt för sina bidrag, beskrev hon. Om patienterna rekommenderar en förändring behöver forskarna dessutom agera och säkerställa att förändringar görs. Rageshri argumenterar också för att det behövs en ökad mångfald när det kommer till deltagare i forskningsstudier.
Läkarstudenter fostras i att de vet bättre
I boken tar Rageshri upp att läkarutbildningar odlar en kultur av ”bättre vetande”. Katie som modererade webbinariet bad henne att berätta lite mer om detta och om hur problemet skulle kunna lösas.
Läkarutbildningen får studenterna att känna sig bäst och viktigast, beskrev Rageshri. Läkare räddar liv, så studenterna behandlas som att de är speciella. Hierarkin inom vården placerar också läkarna i toppen. Därefter kommer annan vårdpersonal, såsom sjuksköterskor, dietister och psykologer.
– Och i botten finns dessvärre patienterna, och den maktobalansen måste förändras, sa Rageshri.
Rageshri tror att det skulle hjälpa om läkarutbildningar innehöll moment tillsammans med annan vårdpersonal och med patienter. Om läkare deltog i utbildningsmoment tillsammans med sjuksköterskor skulle de förstå att sjuksköterskor sitter på fantastisk kunskap som också är viktig, beskrev Rageshri. Om patienter skulle involveras i läroplanen och prata med läkarstudenter från dag ett, tror Rageshri att maktobalansen skulle kunna utjämnas en aning.
Varför lyssnar inte läkare?
Rageshri gick sedan igenom ytterligare några anledningar till att läkare inte lyssnar. Förutom att det handlar om den roll som läkare skolas in i, är det ett faktum att läkare arbetar i stökiga och stressiga miljöer med brist på tid och brist på utrymmen för enskilda samtal, beskrev hon. Det är också svårt för läkare som inte själva mår bra – som kanske är utbrända – att lyssna. Läkares hälsa behöver därför också ses som en del av patientsäkerheten, menar Rageshri.
Dessutom råder det brist på incitament för läkare att lyssna, eftersom resultat inom vården tenderar att mätas i antalet patienter, antalet diagnoser, antalet behandlingar, fortsatte Rageshri. Hon anser dock att även lyssnande ger resultat:
– Vi vet att om vi lyssnar bra på patienter, om de känner sig hörda, så kan det i sig vara terapeutiskt.
När en patient berättar om ett problem som läkaren inte kan göra något åt, blir läkaren ofta obekväm och tystar kanske patienten för att slippa höra mer. Men genom att lyssna till patientens vittesmål gör läkaren ändå något terapeutiskt för patienten, förklarade Rageshri.
En kvinna som är engagerad i Kunskapsnätverk för kvinnor som lever med hiv undrade om användandet av härskartekniker bland vårdpersonal beror på rädsla, och i så fall vad Rageshri tror att personalen är rädd för. Rageshris svar beskrev en rädsla för att ha fel eller för att inte veta något. Hon tillade att mycket inom medicin är osäkert, men att de som jobbar inom medicin gärna vill tro att de har svaren.
– Eftersom vi vill hjälpa människor (…) är det väldigt svårt när vi inte kan det, sa Rageshri. Så jag tror att det är det vi är rädda för, att inte kunna hjälpa människor, att inte kunna förstå.
Att nå ut till läkarna
En åhörare undrade vilken respons Rageshri har fått på sin bok från kollegor inom vården. Rageshri svarade med ett skratt att hon var orolig när boken kom ut:
– Jag trodde att jag skulle bli den mest hatade läkaren i England! Men det har faktiskt varit motsatsen. Jag har fått väldigt, väldigt positiv respons.
Rageshri tror att den positiva responsen handlade om att läkare är medvetna om problemet och vill se en förbättring. Hon tillade att alla förr eller senare själva kommer att bli patienter, och att ett bättre lyssnande är ett sätt att förbättra vården för alla.
En annan åhörare berättade att den hivorganisation han arbetar på för dialog med sjuksköterskor och kuratorer i kunskapshöjande syfte, men att de har svårt att nå ut till läkarna. Hur kan organisationer arbeta för att nå även läkare och få dem att förstå att de också behöver kunskapen?
Rageshri svarade att läkare främst lyssnar på andra läkare, trots att de borde lyssna även på patienter och annan vårdpersonal. Hon tror därför att det är avgörande att få över några läkare på sin sida som kan börja sprida budskapet till fler.
Hivvården bör vara proaktiv i stödet till patienter
En röst under webbinariets frågestund kom från en person som lever i Sverige som flykting. Katie sammanfattade att personen nyligen börjat med hivbehandling på nytt och nu kämpar med svåra biverkningar, stigma och social isolering. Katie frågade Rageshri hur vårdpersonal kan stötta patienter som kämpar med att ta sina mediciner.
Rageshri svarade att det är viktigt för läkare att erkänna att det kan vara svårt att ta medicin varje dag. Förutom biverkningar och stigma som kanske gör att patienten behöver smyga med medicinerna, finns det mycket annat som pågår i livet. Hiv är inte alltid det viktigaste. Rageshri anser att läkare bör fråga sina patienter hur det går med medicinen, om eventuella biverkningar och hur de kan hjälpa till – istället för att vänta på att patienterna ska berätta om sina svårigheter. Läkaren bör också fråga om hemmiljön, till exempel hur patienten förvarar sina mediciner och om andra i hemmet känner till diagnosen. Det handlar om att vara proaktiv, sammanfattade Rageshri och tillade att läkaren också bör använda sig av alla medarbetare i vårdteamet.
Hivmottagningar i Storbritannien har gott om länkar till ideella organisationer som erbjuder råd kring exempelvis migration. Rageshri underströk att en viktig del av hivvårdens arbete är att hjälpa människor med deras sociala situation.
Bra att vara väl förberedd inför läkarbesöket
En annan fråga lyfte det faktum att Sverige ses som ett mycket jämlikt land och att många svenska läkare kanske inte tror att de har fördomar mot exempelvis kvinnor. Katie tillade att många svenska läkare kanske inte heller tror att rasism och kolonialism är något som angår dem, trots att Sverige har en kolonial historia. Frågeställaren undrade vad patienter kan göra för att läkare ska ta dem på större allvar.
Rageshri bekräftade att det är väldigt svårt att komma till rätta med ett problem som inte erkänns. Hennes egen forskning på hiv har därför handlat om att visa på ojämlikheter när det kommer till rasifiering och kön. Med hjälp av forskning går det att bemöta personer som hävdar att problemet inte finns, förklarade Rageshri.
I boken finns en lista med tips på vad man som patient kan göra för att bli hörd – även om Rageshri anser att patienter ska bli lyssnade på oavsett. Hon rekommenderade för det första att förbereda sig ordentligt, till exempel genom att skriva ner de frågor man vill ställa och vid behov ta med sig information som hör till ens journal. Man bör också informera om behov av tolk eller andra tillgänglighetsanpassningar i förväg.
Rageshri betonade att man inte ska vara rädd för att ta med sig någon till läkarbesöket. Personen som följer med kan hjälpa till genom att säga sådant som känns svårt att säga och påminna om sådant man glömt att fråga om. Om man får testresultat som väcker starka känslor finns personen också där och vet vad som hänt.
Slutligen rekommenderade Rageshri att känna till sina rättigheter. Man har rätt både att få ett andra utlåtande (eng. second opinion) och att klaga på vården. Rageshri underströk att läkare konstant frågar varandra om ett andra utlåtande, och att man därför inte ska vara rädd för att be om det som patient.
Så kan vården bli bättre på att lyssna
Avslutningsvis presenterade Rageshri en lista med frågor som den som arbetar inom vården kan använda sig av för att börja lyssna bättre:
- Vad gör det svårt för dig att lyssna?
- När är det svårt att lyssna?
- Hur vet du när du vehöver en paus?
- Vilka är dina blinda fläckar och potentiella fördomar, och när kommer de fram? (Kanske när du är stressad?)
- Vad kan du göra för att vara bättre förberedd för svåra samtal? (Kanske se till att du har tagit en rast, ätit något eller rådgjort med en kollega?)
- Hur kan du vara mer nyfiken och öppensinnad när du lyssnar? Hur kan du vara mindre dömande i ditt lyssnande? (Det handlar inte om att hålla med om allt, utan om att möjliggöra en fortsatt dialog med patienten.)
- Är det möjligt att patientens åsikt är befogad, även om du inte nödvändigtvis håller med om den?
- Hur kan du få patienter att känna sig hörda och trygga i att vad de säger är viktigt för dig?
Rageshri tog också upp sådant som mottagningar kan göra för att främja lyssnande. Dels kan de skapa tillfällen för personalen att tillsammans reflektera och lära sig av varandra. Dels bör de samla in feedback från de som använder mottagningens tjänster. Det är viktigt att lägga märke till vilka röster som inte hörs i feedbacken och att arbeta för att nå de som idag inte hörs, påpekade Rageshri. När tjänster utvecklas eller förändras är det också viktigt tänka på hur förändringarna påverkar de marginaliserade grupper som berörs av dem. Slutligen konstaterade Rageshri att mottagningar behöver fortsätta att öka sin kunskap om ojämlikheter som berör just deras patienter.
- Tystandet inom medicin har en lång historia och är fortfarande utbrett.
- Lyssnande är ett redskap för att förbättra patientsäkerheten och främja en jämlik hälsa.
- Genom att lyssna till de mest marginaliserade grupperna kan vården förbättras för alla.
- Att lyssna är inte alltid detsamma som att hålla med, men lyssnande kan öppna dörren för dialog och bygga förtroende.
- För ett bättre lyssnande behövs lösningar på systematisk och institutionell nivå.
Text: Lian Delin
Rageshris boktips
- Elinor Cleghorn. Unwell Women: A Journey Through Medicine and Myth in a Man-Made World.
- Annabel Sowemimo. Divided: Racism, Medicine and Why We Need to Decolonise Healthcare.
- Kathryn Mannix. Listen.
Mer läsning: Hur kan härskartekniker inom vården bemötas?
Women Know What Works
Posithiva Gruppen står värd för pre-conference på IAS 2025 i Rwanda
Över hälften av alla som lever med hiv i världen idag är kvinnor och på många platser är flickor och unga kvinnor överrepresenterade i statistiken över nya hivdiagnoser. Genom konferensen Women Know What Works belyser Posithiva Gruppen (PG) insatser i hivarbetet av och för kvinnor och lyfter goda exempel från runt om i världen. Konferensen går av stapeln den 13 juli i Kigali och är en förkonferens (“pre-conference”) till IAS 2025.
Förkonferensens talare består av framstående experter och aktivister. De kommer att lyfta ämnen som sexuell och reproduktiv hälsa och rättigheter, hiv och unga kvinnor, transkvinnor och sexarbetare och inte minst hur insatser påverkas av och fortlöper, trots de massiva nedskärningarna i finansiering av hivarbete runt om i världen.
På förkonferensen talar bland andra Maximina Jokonya från Y+ Global, en internationell organisation för unga personer som lever med hiv, Mariana Iacono från International Community of Women Living with HIV och Erika Castellanos från Global Action for Trans Equality.
En av initiativtagarna till konferensen är Ophelia Haanyama, projektledare på Posithiva Gruppen. Hon ser konferensen som en plattform för kvinnor som lever med hiv, forskare och civilsamhällesaktörer från olika länder att mötas, dela erfarenheter och mobilisera.
– Det är avgörande att vi förenar våra krafter, särskilt i dessa tider när finansieringen minskar och konservativa krafter är på frammarsch, säger Ophelia Haanyama.
För att tillgängliggöra förkonferensen för fler och skapa ett forum för communityn erbjuder PG ett antal personer som lever med hiv eller som tillhör nyckelgrupper i regionen att kostnadsfritt delta i förkonferensen. Dessa får även finansiellt stöd för att kunna resa till och från konferensen.
Women Know What Works sponsras av Gilead Sciences.
IAS 2025 är den 13:e IAS Conference on HIV Science – en konferens som fokuserar på forskning och innovationer på hivområdet och samlar forskare, aktivister och beslutsfattare.
Posithiva Gruppen (PG) skickar en delegation som består av sju personer till konferensen och bland dessa finns fyra representanter som alla sitter i något av PG:s kunskapsnätverk. Dessa har till uppgift att ta med sig kunskap och inspiration tillbaka till PG och sina respektive kunskapsnätverk.
Läs mer om Women Know What Works och IAS 2025 på posithivagruppen.se/wkww2025
Hur upplever kvinnor med hiv över 40 år vården? Resultat från europeisk studie
Nyligen publicerades resultaten från en enkätstudie bland kvinnor över 40 år som lever med hiv i Europa. Svar från 600 kvinnor i 19 länder inklusive Sverige visar att många är nöjda med vården, men att det finns förbättringsområden.
I juni 2023 uppmanade Posithiva Gruppen kvinnor som lever med hiv i Sverige att medverka i en europeisk enkätstudie. Studien genomfördes av nätverket WAVE, som är en del av European AIDS Clinical Society (EACS). Målet var att undersöka hur hivpositiva kvinnor över 40 år upplever sin sjukvård. Resultaten har nu publicerats i en vetenskaplig artikel.
Studien tittade på fem dimensioner av hivvården: innehållet, delgivande av information, relationen till vårdgivaren, organiseringen, samt patientens rättigheter och integritet. Deltagarna fick först svara på frågor om hur viktiga olika aspekter inom de fem dimensionerna var för dem. De fick sedan svara på frågor om sina faktiska upplevelser av hivvården. Sedan undersökte forskarna överensstämmelsen mellan upplevda behov och faktiska upplevelser.
Information om ”second opinion” uteblir
Resultaten för Västeuropa visade att kvinnornas upplevda behov i stor utsträckning överensstämde med de faktiska upplevelserna. Ett resultat stack dock ut: när det kom till möjligheten att få en ny medicinsk bedömning (”second opinion”) visade studien att många kvinnor inte fått information om denna möjlighet i samma utsträckning som de haft behov av.
Allra viktigast för deltagarna överlag var att hivteamet eller hivspecialisten skyddar patientens privatliv när det kommer till hivstatus. De allra flesta upplevde också att hivteamet eller hivspecialisten vanligtvis eller alltid gjorde detta.
Lägst nöjdhet kring klimakteriehälsa
Deltagarna fick även svara på frågor om hur nöjda de var med sin vård relaterad till olika samsjukligheter och klimakteriet. För samtliga tillstånd uppgav majoriteten av kvinnorna att de var nöjda eller mycket nöjda med den vård de fick, men nöjdheten var lägst när det kom till klimakteriehälsa och neurologiska tillstånd.
Även om majoriteten av kvinnorna var nöjda med sin sjukvård visade studien på skillnader mellan olika europeiska regioner, där kvinnorna i Östeuropa genomgående var mindre nöjda än kvinnorna i Väst- och Centraleuropa. För att öka nöjdheten är det viktigt att stärka samarbetet mellan vårdgivare och patient, att personanpassa hur vården hanteras och att vid behov ge patienten tillgång till andra specialister inom vården, konstaterar forskarna.
Posithiva Gruppen vill passa på att tacka alla kvinnor i Sverige som hittade till enkäten via oss – tillsammans bidrar vi till att öka kvinnors medverkan i hivforskningen!
Om du vill läsa den vetenskapliga artikeln i sin helhet kan du kontakta Posithiva Gruppen.
Ny kunskapsöversikt om frysförvaring vid assisterad befruktning
En ny kunskapsöversikt från Folkhälsomyndigheten gör att fler kliniker kan erbjuda assisterad befruktning till personer som lever med hiv.
Bakgrund: I januari 2025 undersökte Posithiva Gruppen vad Socialstyrelsens uppdaterade föreskrifter kring assisterad befruktning från oktober 2024 lett till i praktiken. I kartläggningen identifierades bland annat att det rådde oklarhet kring vilken aktör som skulle förtydliga vad kravet på ”separat förvaring” vid behandling av personer som lever med hiv innebär. Läs kartläggningen från januari.
I februari 2025 tog Folkhälsomyndigheten fram en promemoria/kunskapsöversikt med titel ”Potentiell kontamination vid frysförvaring vid IVF-kliniker som tillhandahåller material från donatorer med välinställd behandling av hiv”. I denna drar myndigheten slutsatsen att gemensam förvaring av donerat material* från personer med välinställd hivbehandling tillsammans med donerat material från hivnegativa personer inte utgör en infektionsrisk. Detta dock under förutsättning att standardprotokoll, rutiner och riktlinjer följs. Vidare bedömer myndigheten att en rimlig avvägning är att förvara material från personer som lever med hiv i en separat behållare i samma frys som för material från hivnegativa personer.
Läs hela promemorian/kunskapsöversikten (öppnas som PDF).
Efter att promemorian/kunskapsöversikten kom ut har PG varit i kontakt med några reproduktionsmedicinska mottagningar och privata kliniker för att höra huruvida den bidragit till att reda ut eventuella oklarheter kring förvaringen av ägg och embryon från personer som lever med hiv. PG förstår det på de aktörer vi pratat med som att promemorian/kunskapsöversikten varit till hjälp och att den ger fler kliniker möjlighet att erbjuda assisterad befruktning till personer som lever med välbehandlad hiv. Dock framstår det fortfarande lite oklart huruvida klinikerna måste använda kväve i gasform eller inte, samt vad som gäller för förvaring av könsceller och embryon från personer med andra infektioner såsom hepatit B.
*Folkhälsomyndigheten använder genomgående orden ”donerat material” och ”donator” i promemorian. Ut ifrån PG:s samtal med mottagningar och kliniker om promemorian kan dessa ord tolkas som att de även omfattar ägg och embryon från personer (mottagare) som själva lever med hiv.
Internationella kvinnodagen 2025
Den 8 mars arrangerade Rwandan Women’s Association in Sweden (RWAS) tillsammans med ambassadörerna för Rwanda, Elfenbenskusten, Sydafrika, Kongo, Tanzania, Uganda, Zimbabwe, Kenya, Angola, Botswana och Zambia ett event för att uppmärksamma internationella kvinnodagen. Flera hundra personer hade samlats på eventet, som hade temat Accelerate Action We are stronger together.
Posithiva Gruppen stod som värd för en del av programmet med fokus på hiv och hälsa. Ophelia Haanyama, projektledare på Posithiva Gruppen inledde tillsammans med Dr Diane Gashumba, Rwandas ambassadör i Sverige. Professor Anna Mia Ekström föreläste om hiv och sexuella och reproduktiva rättigheter (SRHR), forskaren Bi Puranen, som också är generalsekretaren för World Value Survey Association, pratade om SRHR och värderingar och forskaren Maissa Al-Adhami om intersektioner mellan migration och hälsa. Dessutom berättade Lisa George-Svahn och Lena Rolfhamre om hur Noaks Ark Stockholm arbetar med hivtestning i olika sammanhang och kontexter och i ett panelsamtal delade Chantal och Judith, som själv lever med hiv, med sig av sina erfarenheter.
Under hela eventet erbjöd Noaks Ark Stockholm hivtestning för deltagarna på plats.
Posithiva Gruppens program arrangerades med stöd av Gilead Sciences.







Assisterad befruktning – hur har de uppdaterade föreskrifterna landat hos kliniker och mottagningar i Sverige?
Den 1 oktober 2024 trädde ändringarna i Socialstyrelsens föreskrifter och allmänna råd kring assisterad befruktning i kraft. I dessa förtydligades bland annat att hiv inte innebär ett hinder för behandling. I november kontaktade Posithiva Gruppen (PG) närmare fyrtio kliniker och mottagningar runtom i landet för att se vad ändringarna lett till i praktiken. Resultaten visar att många fortfarande saknar information, rutiner och/eller utrustning för att kunna erbjuda assisterad befruktning för personer som lever med hiv.
Representanter från PG har sedan 2023 suttit med i Socialstyrelsens referensgrupp för översyn av bestämmelserna om positiva testresultat vid assisterad befruktning. I en tidigare artikel kan du läsa mer om referensgruppen samt om de uppdaterade föreskrifterna som översynen resulterade i hösten 2024. Syftet med översynen var bland annat att förtydliga att välbehandlad hiv inte utgör ett hinder för assisterad befruktning, och Socialstyrelsen med flera hoppades på att de ändrade föreskrifterna skulle vara lättare för klinikerna och mottagningarna att tillämpa än de föregående. PG ville ta reda på om så blivit fallet, och gjorde därför en kartläggning.
Frågorna som skickades till kliniker och mottagningar
I slutet på november 2024 gjorde PG ett utskick till 38 aktörer runtom i landet. Av dessa var 21 regionala reproduktionsmedicinska mottagningar och 17 var privata IVF-kliniker. Vi informerade kort om ändringarna som hade trätt i kraft 1 oktober och ställde sedan följande tre frågor:
- Förutsatt att övriga krav uppfylls, kan personer som lever med hiv genomföra en fertilitetsutredning hos er?
- Förutsatt att övriga krav uppfylls, kan personer som lever med hiv genomföra assisterad befruktning (insemination eller IVF) hos er?
- Om ni inte erbjuder fertilitetsutredning och/eller assisterad befruktning för personer som lever med hiv, vad beror det på?
Totalt var det 25 aktörer som svarade på frågorna, varav 17 regionala reproduktionsmedicinska mottagningar och 8 privata kliniker.
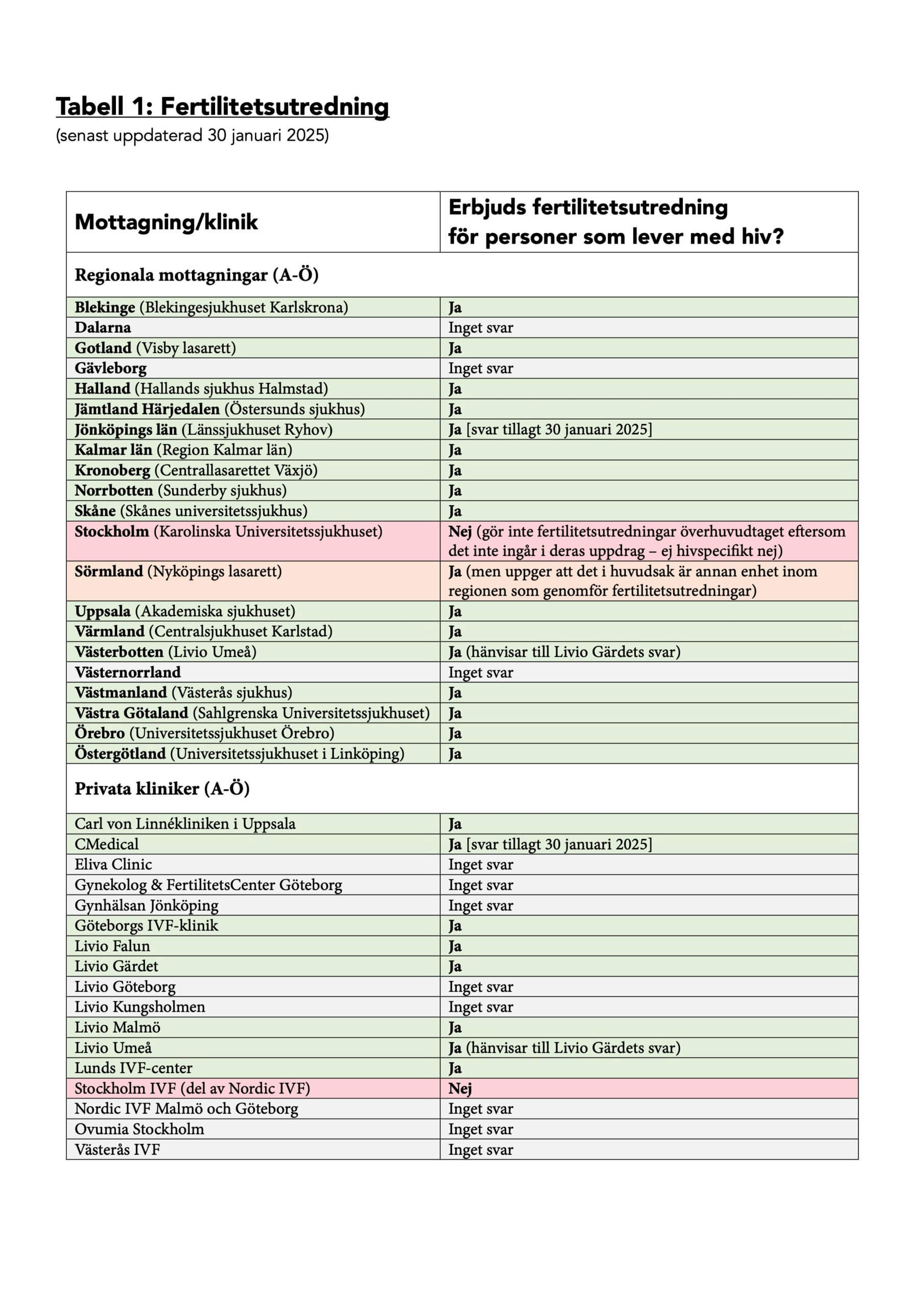
Fertilitetsutredning
22 av 25 aktörer uppgav att de erbjuder fertilitetsutredning för personer som lever med hiv. Av de övriga tre svarade en privat klinik att de inte kan erbjuda fertilitetsutredning för personer som lever med hiv eftersom de inte har kapacitet att skapa nya rutiner för det i nuläget. En regional mottagning svarade att det i huvudsak är annan enhet inom regionen som genomför fertilitetsutredningar, och de kunde inte svara på hur den enheten hanterar fertilitetsutredning för personer med hiv. Den tredje mottagningen uppgav att de inte erbjuder fertilitetsutredningar över huvud taget, eftersom det inte ingår i deras uppdrag.
Se tabell 1 för detaljer kring vilka kliniker och mottagningar som erbjuder eller inte erbjuder fertilitetsutredning för personer som lever med hiv.
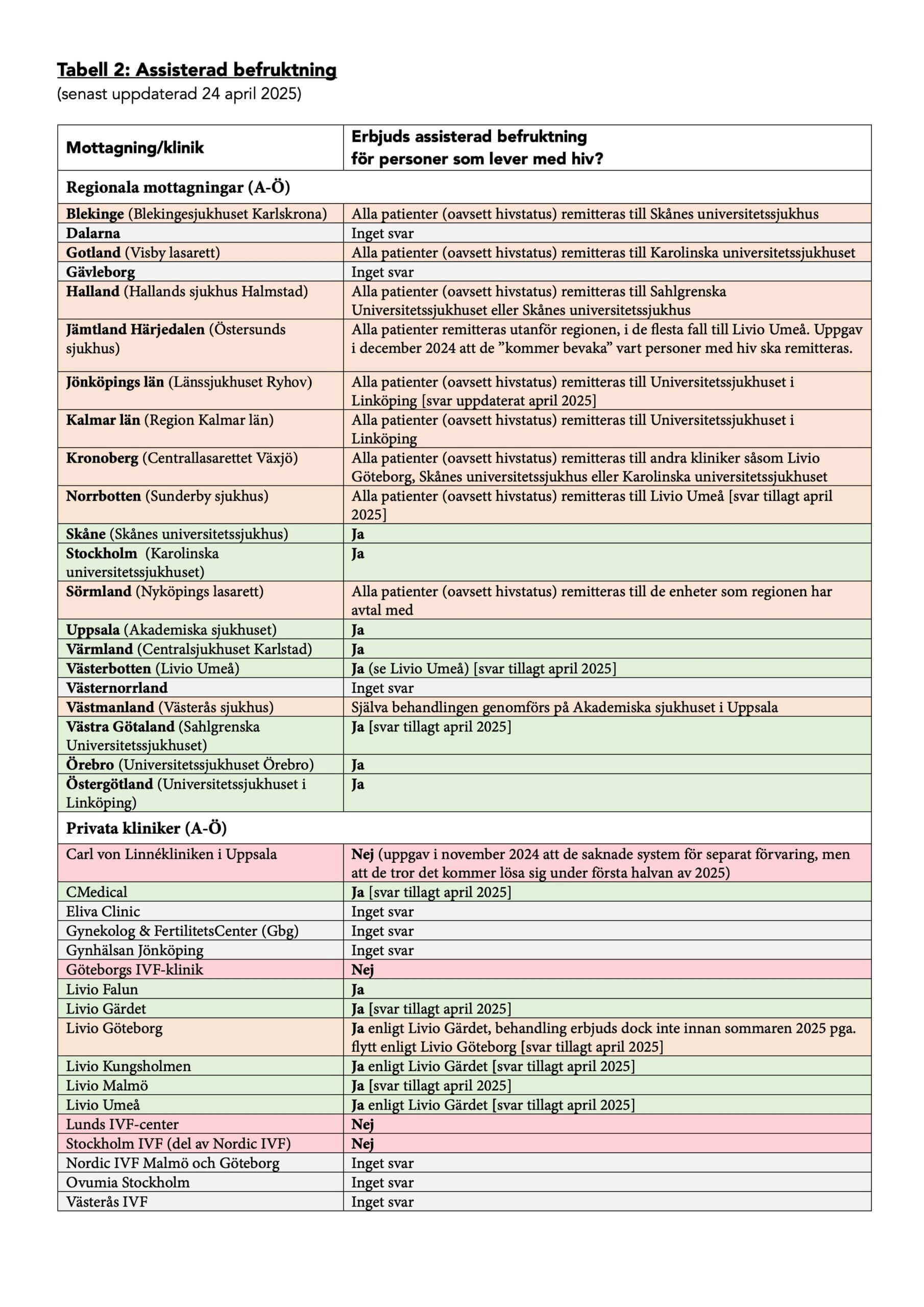
Assisterad befruktning
8 av 25 aktörer uppgav att de erbjuder assisterad befruktning för personer som lever med hiv, varav sju var regionala mottagningar och en var en privat klinik. 7 av 25 gav tvetydiga svar: initialt svarade de ja på frågan, men sedan framgick att de saknar riktlinjer och/eller rutiner och att de i praktiken inte kan erbjuda assisterad befruktning för personer med hiv i nuläget. 4 av 25 uppgav rakt av att de inte kan erbjuda assisterad befruktning för personer som lever med hiv eftersom de saknar utrustning och/eller inväntar rekommendationer, riktlinjer eller rutiner. 6 av 25 uppgav att de inte erbjuder assisterad befruktning över huvud taget, oberoende av hivstatus.
Se tabell 2 för detaljer kring vilka kliniker och mottagningar som erbjuder eller inte erbjuder assisterad befruktning för personer som lever med hiv.
Separat förvaring
I Socialstyrelsens föreskrifter står det att det ska ”finnas ett system för separat förvaring” om ”testresultaten för HIV 1, HIV 2, hepatit B eller hepatit C är positiva eller inte föreligger ännu” [1]. 7 av de 8 aktörer som uppgav att de erbjuder assisterad befruktning för personer som lever med hiv, svarade på en följdfråga om vilket system för separat förvaring de använder sig av.
Såhär beskrevs de olika systemen:
- En mottagning uppgav att det finns en egen frystank för patienter med hiv.
- En mottagning uppgav att förvaring sker i en separat kanister [behållare] i en gasfastank[2].
- En mottagning uppgav att frysförvaring sker i frystank avsedd för ägg, spermier och embryon ”från personer med potentiell smittorisk”.
- En mottagning uppgav att man vid behandling av personer som lever med hiv avgränsar hantering och förvaring, att man använder engångsutrustning samt att man steriliserar övriga ytor efter hantering. Dessutom uppgavs att man använder gasfas i frystankarna samt förseglade behållare för nedfrysta embryon och könsceller.
- En mottagning uppgav att de vanligtvis fryser i gasfas och att de hittills inte genomfört behandling på kvinnor som lever med hiv, men att de kan ordna ett separat fryskärl med flytande kväve om det blir aktuellt.
- Två mottagningar uppgav att förvaring sker på en av ovannämnda mottagningars laboratorier.
Hinder för behandling
De aktörer som uppgav att de inte kan erbjuda assisterad befruktning för personer som lever med hiv lyfte huvudsakligen två orsaker till detta: att de saknar riktlinjer och/eller rutiner, eller att de saknar utrustning.
När det gäller riktlinjer och rutiner pekade aktörerna på olika källor som inväntas eller undersöks. Några uppgav att de försökt ta reda på hur andra kliniker gör genom personlig kontakt. Andra uppgav att de ska ändra sina interna rutiner eller riktlinjer ”efter Socialstyrelsens rekommendationer”. Ytterligare andra uppgav att de undersöker frågan med bas i ESHRE:s (European Society of Human Reproduction and Embryology:s) riktlinjer, eller att de inväntar svar från SFOG (Svensk Förening för Obstetrik och Gynekologi). Vissa uppgav att de saknar direktiv från chefen på kliniken, eller från klinikgruppen. Några aktörer hänvisade till andra klinikers beslut och uppgav att samma gäller för dem. Detta gällde inte endast privata kliniker sinsemellan utan även regionala mottagningar som utför sin vård med hjälp av privata kliniker. I ett fall hänvisade en regional mottagning till en privat klinik som hänvisade till en annan privat klinik, som i sin tur visade sig inte ha några riktlinjer.
När det gäller utrustning lyfte vissa att separat förvaring krävs, och att man i nuläget inte har ett system för detta. Andra ifrågasatte idén om separat förvaring, och lyfte att det inte borde vara nödvändigt. Någon pekade på att ESHRE:s riktlinjer kräver förvaring av embryon i gasform, och att kliniken endast har möjlighet för förvaring i flytande kväve.
Diskussion
Oklarhet kring förtydliganden om förvaring
Som tidigare nämnt står det i Socialstyrelsens föreskrifter att det ska finnas ett system för separat förvaring om testresultaten för hiv är positiva. Vad ett ”system” för separat förvaring innebär framgår inte helt klart av föreskrifterna. Även ESHRE rekommenderar separat förvaring av könsceller utifrån positiv och negativ status[3].
Av svaren från de kliniker och mottagningar som uppgett att de i nuläget inte kan erbjuda assisterad befruktning för personer som lever med hiv, kan man dra slutsatsen att det råder viss otydlighet kring vilka riktlinjer som gäller när det kommer till förvaring, vad riktlinjerna innebär i praktiken samt vem som eventuellt ska ta fram förtydliganden. Vissa uppger att de inväntar förtydliganden från Socialstyrelsen. I slutet på november frågade PG därför Socialstyrelsen om de arbetar på att ta fram förtydligad information om vad som gäller kring (separat) förvaring i Sverige. Socialstyrelsen svarade då att det är Folkhälsomyndigheten som fått i uppdrag att följa upp frågan om förvaring. PG ställde således samma fråga till Folkhälsomyndigheten i början på december, men har än så länge inte fått någon återkoppling. [Tillägg: den 22 januari 2025 återkopplade en representant för Folkhälsomyndigheten följande: ”Från Folkhälsomyndighetens håll kan jag bekräfta [PG:s] kommentar om frågans angelägenhet, och jag kan berätta att ja, vi håller på att se över den vetenskapligt. Vi planerar att återkoppla till Socialstyrelsen snarast möjligt, men jag kan tyvärr inte ge en exakt tidsram”]
Att det redan dröjt flera år att få klarhet i frågan om assisterad befruktning för personer som lever med hiv har lett till att ett antal personer som haft behov av assisterad befruktning nu har blivit för gamla för att kunna erbjudas det. Det är därför angeläget att oklarheter kring Socialstyrelsens ändrade föreskrifter reds ut så snabbt som möjligt, så att det inte återigen blir en långdragen process där olika aktörer inväntar varandra.
Praktiska och etiska aspekter vid förvaring
I sina riktlinjer betonar ESHRE att praxis kring separat förvaring varierar, och att vissa kliniker förvarar alla positiva prov tillsammans medan andra har separat förvaring per virustyp[4]. Av svaren från de kliniker och mottagningar som uppgett att de har ett system för separat förvaring (se ovan), kan man ana att praxis varierar även i Sverige. Under ett möte med Socialstyrelsen och olika IVF-kliniker hösten 2024 ifrågasatte representanter från PG varför det anses vara godtagbart att förvara könsceller och embryon från personer med hiv tillsammans med motsvarande biologiskt material från personer med t.ex. hepatit, om det anses finnas risk för överföring eller ”korskontaminering” inne i frystankarna. Även om det viktigaste för PG som patientorganisation är att personer som lever med hiv får tillgång till assisterad befruktning, kan man ifrågasätta det etiska i att biologiskt material från personer med olika infektioner ska förvaras i samma tank. Innebär det att det anses mindre allvarligt att en person som lever med hiv får hepatit, än att en hivnegativ person får det?
Ansvar och potentiell fördröjning
Av vår kartläggning framgår också att en del regionala mottagningar hänvisar vidare till privata IVF-kliniker och/eller reproduktionsmedicinska mottagningar i andra regioner utan att ha information om huruvida dessa faktiskt kan erbjuda behandling för personer med hiv. Detta medför risk att personer som lever med hiv skickas runt mellan olika aktörer. Det är redan välkänt att fertiliteten hos kvinnor avtar efter 35 års ålder. Dessutom ökar risken för missfall och chanserna till framgångsrik behandling av ofrivillig barnlöshet minskar. Enligt det nationella kvalitetsregistret Q-IVF är kvinnans ålder den viktigaste faktorn för chansen att lyckas med IVF-behandling. De senaste åren har över 40 procent av de kvinnor som startar en IVF-behandling i Sverige varit äldre än 35 år[5]. För personer som lever med hiv och som närmar sig den övre tillåtna åldersgränsen för assisterad befruktning, kan varje fördröjning spela roll.
Den offentliga vårdens begränsningar
I PG:s kartläggning var det främst regionala mottagningar som uppgav att de kunde erbjuda assisterad befruktning för personer som lever med hiv. Värt att nämna är att den offentligt finansierade regionala reproduktionsmedicinska vården är begränsad på vissa sätt jämfört med den privata vården. Exempelvis behöver par och personer som vill göra syskonförsök (skaffa fler barn efter att man fått ett första barn) söka sig till en privat aktör. Detsamma gäller personer som vill göra ”social äggfrysning” (frysa in ägg för egendonation, för så kallad autolog användning). Om det visar sig att många privata aktörer inte kan hantera biologiskt material från personer som lever med hiv skulle det potentiellt innebära att dessa behandlingsformer förblir otillgängliga för personer som lever med hiv.
Uppföljning och kontakt
I december 2024 var det många av klinikerna och mottagningarna som uppgav att de inte kunde ge några tydliga svar ”just nu”, men en del uppgav att de höll på att ta fram riktlinjer, rutiner eller system för hantering och/eller förvaring. Posithiva Gruppen fortsätter följa frågan, och tabellerna som beskriver huruvida fertilitetsbehandling och assisterad befruktning erbjuds kommer uppdateras löpande, förutsatt att information om eventuella ändringar kommer oss tillhanda.
Är du en person som lever med hiv och som upplevt hinder kring assisterad befruktning är du välkommen att kontakta oss på PG. Mottagningar och kliniker som ändrat eller uppdaterat sina rutiner efter november 2024 är också välkomna att kontakta oss, så att vi kan hålla tabellerna uppdaterade med aktuell information.
Kontaktperson: ane.hoffart@posithivagruppen.se / 070-040 77 81.
Klicka på bilderna nedan för att öppna tabellerna som PDF:er.
[1] HSLF-FS 2024:18, bilaga 4, B punkt 6 till SOSFS 2009:30: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/foreskrifter-och-allmanna-rad/2024-9-9208.pdf
[2] Refererar till system där förvaringen sker i en gasfastank till skillnad från förvaring i en tank med flytande kväve.
[3] ESHRE guideline: medically assisted reproduction in patients with a viral infection/disease: https://www.eshre.eu/Guidelines-and-Legal/Guidelines/Management-of-MAR-in-patients-with-viral-disease
[4] Ibid.
[5] Se Q-IVF:s årsrapporter 2019-2024: https://www.medscinet.com/qivf/arsrapporter.aspx